Кто может сдавать кровь
Многие здоровые люди могут сдавать кровь. Доноры крови должны соответствовать некоторым основным требованиям. Ниже перечислены некоторые основные рекомендации в отношении отбора доноров крови:
Возраст
От 18 до 65 лет.
- В некоторых странах национальное законодательство позволяет сдавать кровь с 16 лет при условии, что доноры крови соответствуют физическим и гематологическим критериям и получено надлежащее согласие.
- В некоторых странах к регулярному донорству крови могут допускаться люди старше 65 лет по усмотрению ответственного медицинского работника. В некоторых странах верхний возрастной предел составляет 60 лет.
Вес
Не менее 50 кг.
- В некоторых странах доноры цельной крови должны весить не менее 45 кг для сдачи 350 мл крови ± 10%.
Здоровье
Хорошее здоровье на момент сдачи крови.
Нельзя сдавать кровь при наличии простуды, гриппа, ангины, герпеса, расстройства желудка и какой-либо другой инфекции.
Нельзя сдавать кровь в течение 6 месяцев после нанесения татуировки или пирсинга. Если пирсинг был выполнен зарегистрированным специалистом здравоохранения и никакого воспаления нет, сдавать кровь можно через 12 часов.
После посещения стоматолога в связи с незначительной процедурой сдавать кровь можно через 24 часа; после значительных вмешательств необходимо ждать месяц.
Нельзя сдавать кровь, если показатели гемоглобина ниже минимального уровня, установленного для сдачи крови:
- В месте сдачи крови проводится тест. Во многих странах минимальные уровни гемоглобина составляют 12,0 г/дл для женщин и 13,0 г/дл для мужчин.
Поездки
Поездки в районы с широкой распространенностью инфекций, переносимых комарами, таких как малярия, денге и инфекции, вызванные вирусом Зика, могут приводить к временному воздержанию.
Многие страны временно не допускают к сдаче крови людей, которые совершали поездки в конкретные страны или районы или проживали в них в течение определенных периодов совокупного воздействия, в качестве меры для снижения риска передачи вариантной болезни Крейцфельда-Якоба при переливании крови.
Поведение
Нельзя сдавать кровь:
- после «рискованных» форм сексуальной активности в течение последних 12 месяцев
- к сдаче крови ни при каких обстоятельствах не допускаются нижеперечисленные лица:
- лица, когда-либо получившие положительный результат теста на ВИЧ-инфекцию
- лица, когда-либо употреблявшие инъекционные психоактивные вещества.
Национальные руководящие принципы отбора доноров крови предусматривают дополнительные критерии соответствия, связанные с формами поведения. Эти критерии могут варьироваться в разных странах.
Беременность и грудное вскармливание
После беременности период воздержания от донорства крови должен составлять столько месяцев, сколько длилась беременность.
Во время грудного вскармливания сдавать кровь не рекомендуется. После родов период воздержания от донорства крови составляет как минимум 9 месяцев (в соответствии с продолжительностью беременности) и длится 3 месяца, в течение которых ребенок в значительной мере отлучен от груди (то есть получает большую часть своего питания в виде твердой пищи или искусственных смесей).
Дополнительная информация о критериях отбора доноров крови
В отношении людей, сдающих кровь в службах крови в конкретных странах, необходимо применять национальные критерии отбора. Для получения подробной иформации о том, могут ли какие-либо состояния здоровья, медикаменты, профессии или поездки оказывать воздествие на способность сдавать кровь, обращайтесь в национальные/местные службы крови.
Донорство крови
Донорство крови – это добровольная сдача крови или ее составляющих для дальнейшего их использования.
Всемирная Организация Здравоохранения и донорские общества разных стран обращают внимание, что переливание крови спасают немало человеческих жизней.
Донорская кровь жизненно необходима:
- Женщинам, которые потеряли большое количество крови во время родов.
- Людям, которые пострадали в результате несчастных случаев, получили травмы, потеряли много крови во время любых аварий и катастроф.

- Онкологическим больным.
- При заболеваниях крови, к которым относятся лейкемия, гемофилия, апластическая анемия.
- При сложных заболеваниях с хроническим течением.
- При проведении операции по пересадке костного мозга.
Таким образом, становится совершенно понятно, что современная медицина не может обойтись без переливания крови.
К сожалению, вокруг донорства крови образовалось немалое количество предрассудков, страхов и своеобразных мифов, за которыми, как правило, ничего не стоит.
Миф № 1. Сдача крови вредна для донора.
На самом деле. Если человек здоров, то донорство не наносит ему ни малейшего вреда. Кроме того, эта процедура стимулирует и активизирует процессы кроветворения, что приносит человеку немалую пользу. Это абсолютно безопасная процедура. Потери крови, которые несет донор, являются физиологичными и быстро восстанавливаются организмом. Регулярное донорство профилактирует атеросклероз, сердечно-сосудистые заболевания, подагру, помогает удерживать вес в норме. Кроме того периодическое обновление крови имеет омолаживающий и иммуностимулирующий эффект.
Это абсолютно безопасная процедура. Потери крови, которые несет донор, являются физиологичными и быстро восстанавливаются организмом. Регулярное донорство профилактирует атеросклероз, сердечно-сосудистые заболевания, подагру, помогает удерживать вес в норме. Кроме того периодическое обновление крови имеет омолаживающий и иммуностимулирующий эффект.
Миф № 2. Сдавая кровь, можно получить какую-либо инфекцию.
На самом деле. Процедура полностью безопасна, поскольку все оборудование донорских пунктов полностью стерильно, иглы и шприцы, а также системы для переливания крови используются только одноразовые, а упаковки вскрываются непосредственно перед процедурой, чтобы донор видел процесс распечатывания. После забора крови использованные шприцы и иглы уничтожаются (утилизируются).
Миф № 3. Донорская процедура весьма болезненна.
На самом деле. Процедура сдачи крови не приносит никаких болевых ощущений, кроме одного момента — прокола кожи и вены на внутренней стороне локтя.
Миф № 4. Донорская кровь нужна очень немногим, поэтому нет никакого смысла ее сдавать.
На самом деле. Помощь доноров и переливание крови может понадобиться любому человеку. Медицинская статистика подтверждает, что каждый третий житель планеты хотя бы один раз в течение своей жизни был вынужден прибегнуть к переливанию крови.
Миф № 5. Для того чтобы сдать кровь, потребуется много времени.
На самом деле. Процедура сдачи крови занимает около пятнадцати минут, немного больше времени требуется, чтобы сдать компоненты крови (тромбоциты или плазму) — эти процедуры могут продлиться от получаса до полутора часов.
Миф № 6. Чаще всего требуется кровь не 1-й или 2-й группы, а редких групп, поэтому именно такую кровь следует сдавать.
На самом деле. Постоянно востребована кровь любой группы и с любым резус-фактором.
Миф № 7. Курильщики не могут сдавать кровь и быть донорами.
На самом деле. Если кровь сдает курящий человек, то он не должен курить в течение часа до процедуры сдачи крови и хотя бы час — после процедуры.
Миф № 8. Сдача крови — это очень утомительная процедура, после которой необходим основательный отдых.
На самом деле. После процедуры забора крови следует спокойно посидеть в течение четверти часа и в этот день не следует заниматься тяжелой физической работой.
Миф № 9. Чтобы восстановить потерянную кровь и не ощутить ее потерю, следует есть сытную пищу в больших количествах и до процедуры, и после нее.
На самом деле. Хотя бы за сутки до сдачи крови необходимо отказаться от жирной и острой пищи, а также от жареных и копченых блюд. Не рекомендуются в это время яйца, молочные продукты, включая масло, а также финики и шоколад. Подходящими продуктами перед сдачей крови считаются крупы и макаронные изделия, сваренные на воде, хлеб и сухарики, овощи, фрукты (кроме бананов). Из питья подходят минеральная вода, компоты, соки, морсы и сладкий чай. После сдачи крови питание должно быть регулярным и полноценным (лучше всего подойдет полноценное пятиразовое питание) — такой режим приема пищи необходим в течение не менее двух суток.
Не рекомендуются в это время яйца, молочные продукты, включая масло, а также финики и шоколад. Подходящими продуктами перед сдачей крови считаются крупы и макаронные изделия, сваренные на воде, хлеб и сухарики, овощи, фрукты (кроме бананов). Из питья подходят минеральная вода, компоты, соки, морсы и сладкий чай. После сдачи крови питание должно быть регулярным и полноценным (лучше всего подойдет полноценное пятиразовое питание) — такой режим приема пищи необходим в течение не менее двух суток.
Внимание! Кровь нельзя сдавать на голодный желудок.
Миф № 9. Некоторые люди утверждают, что от сдачи крови можно растолстеть.
На самом деле. Люди, сдающие кровь, не полнеют от этой процедуры, а могут пополнеть от того, что не придерживаются рекомендаций о необходимости усиленного питания в течение двух суток после сдачи крови, продолжая питаться в усиленном режиме и тогда, когда в этом уже нет никакой необходимости.
Миф № 10. Донорство способно испортить внешность, и особенно может пострадать цвет лица.
На самом деле. У людей, которые сдают кровь регулярно, цвет лица всегда здоровый, поскольку кровь постоянно обновляется. А обновление крови, в свою очередь, — это отличная профилактика разных заболеваний сердечно-сосудистой системы, иммунитета и всей иммунной системы, а также профилактика работы желудочно-кишечного тракта, в том числе и печени. Как результат — цвет лица у доноров очень хороший и здоровый, а кожа становится совершенно чистой и сияющей.
Миф № 11. Донорство наносит организму вред, поскольку организм теряет кровь.
На самом деле. Эволюционно количество крови в человеческом организме несколько превышает необходимое. Для человека очень полезно иногда «менять запасной объем» крови, поэтому донорство полезно и самому донору.
Миф № 12. Донорство не может считаться нормальным, ведь при любой кровопотере и при любом кровотечении кровь необходимо как можно быстрее остановить, а доноры постоянно теряют до полулитра крови.
На самом деле. Донорство можно расценивать как своеобразную тренировку организма — донор имеет больше шансов справиться с существенной кровопотерей, поскольку его организм умеет восстанавливать кровопотери и больше готов к этому, чем человек, который кровь никогда не сдавал. Известно, что баланс крови в обычной ситуации способен восстановиться до первоначального состояния примерно за четыре недели, однако, когда ситуация будет критической, организм донора будет более приспособлен к реакции на кровопотерю.
Миф № 13. Регулярная сдача крови может вызвать привыкание.
На самом деле. Если кровь сдает человек, который полностью здоров и физически, и психически, то никаких негативных последствий даже после многократной сдачи крови не наступает.
Миф № 14. Людям лучше всего подходит кровь донора той же национальности.
На самом деле. Клеточный состав крови одинаков у всех людей и не зависит от национальности. Кровь подходит не в зависимости от национальности донора, а в зависимости от группы (одна из четырех) и от резус-фактора, который бывает положительным (85 % случаев) и отрицательным (15 % случаев). Реципиенту (человеку, которому переливают кровь) подходит та донорская кровь, которая имеет ту же группу и резус-фактор, что и кровь реципиента, и национальность не имеет никакого значения, как и пол, раса или вероисповедание.
Кровь подходит не в зависимости от национальности донора, а в зависимости от группы (одна из четырех) и от резус-фактора, который бывает положительным (85 % случаев) и отрицательным (15 % случаев). Реципиенту (человеку, которому переливают кровь) подходит та донорская кровь, которая имеет ту же группу и резус-фактор, что и кровь реципиента, и национальность не имеет никакого значения, как и пол, раса или вероисповедание.
Миф № 15. Вместе с кровью реципиенту могут передаваться некоторые особенности донора, такие как убеждения или привычки.
На самом деле. Кровь не содержит информации ни о вероисповедании, ни о политических убеждениях, ни о музыкальных предпочтениях, ни о любых привычках, поэтому ничего из перечисленного с кровью не передается. Однако кровь может рассказать о вредных и опасных привычках, таких как наркомания, алкоголизм или злоупотребление алкоголем, курение, инфекционные заболевания. Именно поэтому донор должен быть совершенно здоровым.
Миф № 16. Церковь относится к донорству отрицательно.
На самом деле. Христианство, мусульманство и иудаизм считают донорство стремлением спасти жизнь ближнего и расценивают как воплощение милосердия, поэтому благословляют донорство крови.
Как подготовится к сдаче крови?
Стать донором может только человек, который не имеет противопоказаний для донорства и которому на момент сдачи крови исполнилось 18 лет, однако возраст донора не должен превышать 60 лет. Вес донора не должен быть меньше 50 кг.
Если сдача крови проходит по плану, то весьма желательно предварительно (за день-два) сдать кровь на анализ, во время которого уточняется группа крови, резус-фактор, уровень гемоглобина, эритроцитов и других компонентов, а также возможное течение скрытых хронических заболеваний. Непосредственно перед сдачей крови измеряется температура тела и артериальное кровяное давление.
Окончательное решение о возможности донорской сдачи крови принимает врач- трансфузиолог непосредственно перед процедурой.
Чтобы качественно подготовиться к плановой донорской сдаче крови, необходимо выполнить несколько условий.
- Не применять аспирин и любые обезболивающие препараты — за трое суток до процедуры сдачи крови.
- Отказаться от приема любого алкоголя, включая слабоалкогольные напитки, — за двое суток до сдачи крови.
- Отказаться от жирных блюд, а также от мясной и молочной пищи в пользу каш, выпечки и фруктов — не менее чем за 12 часов до сдачи крови, а лучше за сутки.
- Сдавать кровь на голодный желудок донорам нельзя, поэтому необходимо позавтракать разрешенными продуктами.
- Курящим необходимо не курить не менее часа до процедуры забора крови.
Внимание! Донором цельной крови можно стать не более пяти раз в течение одного года — промежутки между сдачей крови должны быть не менее 60 дней. Донорство тромбоцитов и плазмы разрешено более часто, однако не рекомендуется чаще, чем раз в месяц, поскольку организму требуется время для полного восстановления.
Абсолютные противопоказания для донорской сдачи крови:
- СПИД/ВИЧ
- Любой вирусный гепатит, независимо от того, острая это форма, хроническая или только упоминание в анамнезе.
- Туберкулез в любой стадии.
- Любое онкологическое заболевание в любой стадии.
- Любое заболевание крови и/или любые нарушения в составе крови, выявленные при биохимическом анализе.
Временные противопоказания для донорской сдачи крови:
- ОРВИ, после полного выздоровления от которых должно пройти не менее месяца.
- Удаление зубов и другие хирургические стоматологические манипуляции, после чего должно пройти не менее десяти дней.
- Прививки, после которых, в зависимости от вида вакцины, должно пройти от десяти дней до одного года.
- Процедуры иглорефлексотерапии, нанесение татуировки или пирсинг любых участков тела — после этих процедур должно пройти не менее года.

- Беременность в любом из триместров, а также кормление малыша грудью — после родов должно пройти не менее года, а после окончания лактации — не менее трех месяцев.
- Менструация и неделя после ее окончания.
Внимание! Донорскую сдачу крови лучше не планировать в периоды сильно эмоционального напряжения или существенных физических нагрузок.
Никто не может знать, когда кровь понадобится ему самому, его ребенку, его любимому человеку, его родителям или его другу. В сегодняшнем мире никто не застрахован от аварий, болезней и других непредвиденных ситуаций. Кто-то знает своего донора и благодарен конкретному человеку, а кто-то получил спасение из банка крови, где не указано ничего, кроме группы и резус-фактора. И кого благодарить в таком случае? И как это сделать? Лучшая благодарность — сдать кровь, которая тоже спасет чью-то жизнь, и тогда одной трагедией на планете будет меньше. Благодаря Вашей крови, благодаря Вам!
Майорова Л. Н.
Н.
Кабинет переливания крови — Видновская районная клиническая больница
Уважаемые доноры Ленинского муниципального района, с 1 января 2018 года отделение переливания крови реорганизовано в кабинет переливания крови. В связи с этим заготовка донорской крови будет производиться выездными бригадами ГБУЗ МО «Московская областная станция переливания крови» по определенным дням согласно графика График донорских дней. По всем имеющимся вопросам обращаться по тел. 8-495-541-97-22 в кабинет переливания крови. Все желающие могут записаться на кроводачу заранее по вышеуказанному номеру за 5-7 дней.
БОЛЬШЕ ДОНОРОВ! БОЛЬШЕ ЖИЗНИ!
Донором может быть каждый дееспособный гражданин с 18 лет, прошедший медицинское обследование перед сдачей крови. Медицинское обследование донора перед сдачей крови производится бесплатно. Верхняя возрастная планка по возрасту отсутствует. Отправляясь в учреждение Службы крови, обязательно возьмите с собой паспорт. Никакие дополнительные медицинские справки при первой кроводаче не требуются.
ОТСУТСТВИЕ ПРОТИВОПОКАЗАНИЙ!
Перед процедурой сдачи крови или ее компонентов донор всегда проходит медицинское обследование. Сдача крови на донорство (правила для всех) должна осуществляться только при абсолютном психическом и физическом здоровье. Если Вы хотите стать донором, вначале ознакомьтесь с официальным списком противопоказаний к донорству. Если у Вас есть какое-то заболевание, не вошедшее в этот список, или Вы принимаете какие-либо лекарства, помимо перечисленных, то вопрос о допуске к донорству решает врач службы крови Следует помнить о самых распространенных причинах отвода от донорства:
- после простудного заболевания донором можно стать через 1 месяц;
- после удаления зуба- 10 дней;
- вес донора должен превышать 50 кг;
- для женщин в период беременности и грудного вскармливания временный отвод от донорства и т.д.
Есть заболевания , при которых человек никогда не может стать донором (абсолютные противопоказания). Очень важно, чтобы донор на приеме у врача был максимально честным, потому что донорство должно быть ответственным.
ПОДГОТОВКА К ЗАБОРУ КРОВИ
Условия сдачи крови или ее компонентов включают в себя соблюдение определенной диеты и режима в течение нескольких суток.
Не приходите сдавать кровь, если Вы чувствуете недомогание (озноб, головокружение, головную боль, слабость). Не следует сдавать кровь после ночного дежурства или после бессонной ночи. Накануне дня сдачи крови не рекомендуется употреблять жирную, жареную, острую и копченую пищу, а также молочные продукты, яйца, масло, бананы и орехи.
Натощак кровь сдавать нельзя! Обязательно нужно выспаться и съесть легкий завтрак (сладкий чай, каши на воде, нежирное печенье).
Совместимы ли донорство и вакцинация против COVID-19?
Совместимы ли донорство и вакцинация против COVID-19? Можно ли сдавать кровь после болезни? На эти вопросы доноров отвечает заведующая отделением переливания крови Коломенской больницы Лариса Сахарова.
Через какое время после вакцинации можно сдать донорскую кровь?
Все вопросы, связанные с медотводами после вакцинации регламентируются Приказом Министерства здравоохранения Российской Федерации от 28 октября 2020 г. №1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов» . В нем говорится, что после вакцинации срок отвода от донорства составляет 30 календарных дней. Так как вакцинация против COVID-19 делается в два этапа, то должно пройти не менее месяца после введения второго компонента вакцины, прежде чем донор снова сможет прийти на станцию переливания. К этому времени иммунная система должна прийти в стабильное состояние и будет способна выработать устойчивый иммунитет.
№1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов» . В нем говорится, что после вакцинации срок отвода от донорства составляет 30 календарных дней. Так как вакцинация против COVID-19 делается в два этапа, то должно пройти не менее месяца после введения второго компонента вакцины, прежде чем донор снова сможет прийти на станцию переливания. К этому времени иммунная система должна прийти в стабильное состояние и будет способна выработать устойчивый иммунитет.
За какое время до вакцинации можно сдать кровь?
Приказом Минздрава этот момент не оговорен, но известно, что после кроводачи идет восстановление клеточных элементов крови – эритроцитов, лейкоцитов и тромбоцитов, на это требуется от 4 до 6 недель. Если вы сдали кровь, то прививку стоит делать не раньше, чем через месяц.
Как скоро можно вернуться к сдаче крови после того, как донор переболел коронавирусной инфекцией?
В зависимости от тяжести течения заболевания срок отвода от донорства после выздоровления может составлять от 30 до 120 календарных дней. Переболевшие новой коронавирусной инфекцией в легкой форме могут быть донорами через 30 дней после выздоровления. Лица, перенесшие новую коронавирусную инфекцию в средней или тяжелой форме, отстраняются от донорства крови и ее компонентов на полгода.
Итак, подводим итог. Если перед вами стоит вопрос: что сделать – сдать кровь или пройти вакцинацию, отвечаем: и то, и другое! Но в правильные временные промежутки. Донорская кровь по-прежнему очень востребована в медицинских учреждениях, поэтому надолго отказываться от кроводачи только из-за того, что вы запланировали прививку, не стоит.
За полгода в отделении переливания Коломенской больницы заготовлено около 350 литров крови, в то время как за год необходимо заготовить не менее 800 литров.
«Летом – в период отпусков – объемы заготовки донорской крови уменьшаются, вместе с тем потребности в ней по-прежнему высоки, – отметила Лариса Сахарова. – Мы приглашаем всех жителей Коломны – и регулярных доноров, и тех, кто только задумывается о возможности стать донором, в отделение переливания крови. Сдача крови – самая реальная помощь, которую каждый из нас может оказать пациентам, нуждающимся в переливании. Очень часто от этого зависит их жизнь».
Сдать кровь можно по вторникам и четвергам с 8:00 до 11:00. Также существуют специальные акции для тех, кому удобно прийти в отделение переливания крови в выходной день. Ближайшая «Донорская суббота» пройдет 14 августа.
Предварительная запись на донацию осуществляется по тел. 8 (496) 612-34-74.
Источник: http://in-kolomna.ru/novosti/obschestvo/sovmestimy-li-donorstvo-i-vakcinaciya-protiv-covid-19
Абсолютные противопоказания к донорству костного мозга
• Вам от 18 до 45 лет
• Ваш вес более 50 кг
• У вас нет абсолютных противопоказаний (список ниже)
Если вы не уверены в том, что состояние здоровья позволит вам при всем желании стать донором, обратитесь за консультацией к профильному врачу-специалисту.
Для тех, кому здоровье не позволяет стать донором, есть другие способы помочь развитию регистра.
Абсолютные противопоказания
• Злокачественные новообразования• Болезни крови
• Органические заболевания центральной нервной системы
• Полное отсутствие слуха и речи
• Психические заболевания
• Наркомания, алкоголизм
• Диффузные заболевания соединительной ткани
• Лучевая болезнь
• Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ
• Остеомиелит острый и хронический
• Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканейИнфекционные заболевания • СПИД, носительство ВИЧ-инфекции
• Сифилис, врожденный или приобретенный
• Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, Anti-HCV)
• Туберкулез (все формы)
• Бруцеллез
• Сыпной тиф
• Туляремия
• ЛепраПаразитарные заболевания • Эхинококкоз
• Токсоплазмоз
• Трипаносомоз
• Филяриатоз
• Ришта
• ЛейшманиозСердечно-сосудистые заболевания • Гипертоническая болезнь 2–3-й степени
• Ишемическая болезнь сердца
• Атеросклероз, атеросклеротический кардиосклероз
• Облитерирующий эндартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит
• Эндокардит, миокардит
• Порок сердцаБолезни органов дыхания • Бронхиальная астма
• Бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсацииБолезни органов пищеварения • Ахилический гастрит
• Язвенная болезнь желудка и двенадцатиперстной кишкиЗаболевания печени и желчных путей • Хронические заболевания печени, в том числе токсической природы и неясной этиологии
• Калькулезный холецистит с повторяющимися приступами и явлениями холангита
• Цирроз печениЗаболевания почек и мочевыводящих путей в стадии декомпенсации • Диффузные и очаговые поражения почек
• Мочекаменная болезньБолезни лор-органов • Озена
• Прочие острые и хронические тяжелые гнойно-воспалительные заболеванияГлазные болезни • Остаточные явления увеита (ирит, иридоциклит, хориоретинит)
• Высокая миопия (6 диоптрий и более)
• Трахома
• Полная слепотаКожные болезни • Распространенные заболевания кожи воспалительного и инфекционного характера
• Генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы
• Грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы)
• Гнойничковые заболевания кожи, фурункулез
Ольга Майорова: летом потребность в донорской крови не снижается
https://ria. ru/20210804/krov-1744289764.html
ru/20210804/krov-1744289764.html
Ольга Майорова: летом потребность в донорской крови не снижается
Ольга Майорова: летом потребность в донорской крови не снижается — РИА Новости, 03.09.2021
Ольга Майорова: летом потребность в донорской крови не снижается
Несмотря на пандемию COVID-19 экстренные и плановые операции, которые нельзя отложить, продолжаются, поэтому потребность в донорской крови была и остается… РИА Новости, 03.09.2021
2021-08-04T12:00
2021-08-04T12:00
2021-09-03T13:29
интервью
кровь
москва
департамент здравоохранения г. москвы
здоровье — общество
донорство
коронавирус в россии
ольга майорова
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/08/04/1744276812_0:102:1772:1099_1920x0_80_0_0_df01822873d1d85f1a286e2ad18a8392.jpg
Несмотря на пандемию COVID-19 экстренные и плановые операции, которые нельзя отложить, продолжаются, поэтому потребность в донорской крови была и остается весьма высокой. О том, где чаще всего требуется кровь доноров, безопасна ли она для реципиента, есть ли дефицит крови в Москве, и дается ли медотвод от сдачи крови после заболевания коронавирусом, в интервью РИА Новости рассказала главный врач Центра крови имени Гаврилова департамента здравоохранения Москвы Ольга Майорова.– Ольга Андреевна, почему важно донорство? Стало ли сейчас донорство более популярно?– Без донорства невозможно спасение человеческих жизней. К сожалению, на сегодняшний день еще не придуманы полноценные заменители крови. Если жидкую часть крови можно заменить с той или иной степенью успеха, то клетки крови заменить пока нельзя ничем, это только дар человека.С донорством достаточно стабильная ситуация в городе, сегодня донорами являются около 3% жителей Москвы. Они сдают компоненты крови в самых разных учреждениях: и в системе департамента здравоохранения, и в федеральных учреждениях. Донорство в Москве очень широко распространено, а самая большая служба крови – это служба крови департамента здравоохранения.
О том, где чаще всего требуется кровь доноров, безопасна ли она для реципиента, есть ли дефицит крови в Москве, и дается ли медотвод от сдачи крови после заболевания коронавирусом, в интервью РИА Новости рассказала главный врач Центра крови имени Гаврилова департамента здравоохранения Москвы Ольга Майорова.– Ольга Андреевна, почему важно донорство? Стало ли сейчас донорство более популярно?– Без донорства невозможно спасение человеческих жизней. К сожалению, на сегодняшний день еще не придуманы полноценные заменители крови. Если жидкую часть крови можно заменить с той или иной степенью успеха, то клетки крови заменить пока нельзя ничем, это только дар человека.С донорством достаточно стабильная ситуация в городе, сегодня донорами являются около 3% жителей Москвы. Они сдают компоненты крови в самых разных учреждениях: и в системе департамента здравоохранения, и в федеральных учреждениях. Донорство в Москве очень широко распространено, а самая большая служба крови – это служба крови департамента здравоохранения. Ежегодно у нас в донорстве участвует более 90 тысяч человек, которые сдают компоненты зачастую не по одному разу в год.– Сколько крови доноры сдали в этом году? Как это по сравнению с прошлым годом?– Если мы говорим о результатах шести месяцев, то в этом году у нас уже прошло 67 тысяч доноров, из них 22 тысячи – это те, кто сдал впервые. Всего было осуществлено 76 тысяч донаций.Если сравнивать с прошлым годом, то количество доноров было несколько меньше – 51 тысяча человек, из них 14 тысяч человек – первично, было осуществлено 62 тысячи донаций. Это объяснимо – был разгар пандемии, вирус был чем-то новым и очень страшным. Люди максимально соблюдали домашний режим. В 2019 году мы были практически на уровне текущего года – тогда было 57 тысяч доноров, из них 18,5 тысяч первичных, совершена 71 тысяча донаций.– Где чаще всего нужна кровь доноров?– В первую очередь, компоненты крови нужны для лечения больных с гематологическими и онкологическими заболеваниями, потому что используются очень часто.
Ежегодно у нас в донорстве участвует более 90 тысяч человек, которые сдают компоненты зачастую не по одному разу в год.– Сколько крови доноры сдали в этом году? Как это по сравнению с прошлым годом?– Если мы говорим о результатах шести месяцев, то в этом году у нас уже прошло 67 тысяч доноров, из них 22 тысячи – это те, кто сдал впервые. Всего было осуществлено 76 тысяч донаций.Если сравнивать с прошлым годом, то количество доноров было несколько меньше – 51 тысяча человек, из них 14 тысяч человек – первично, было осуществлено 62 тысячи донаций. Это объяснимо – был разгар пандемии, вирус был чем-то новым и очень страшным. Люди максимально соблюдали домашний режим. В 2019 году мы были практически на уровне текущего года – тогда было 57 тысяч доноров, из них 18,5 тысяч первичных, совершена 71 тысяча донаций.– Где чаще всего нужна кровь доноров?– В первую очередь, компоненты крови нужны для лечения больных с гематологическими и онкологическими заболеваниями, потому что используются очень часто. Пациентам с гематологическими заболеваниями необходимы тромбоциты – и переливание тромбоцитов иногда бывает каждый день, через день. Пациентам с онкологическими заболеваниями требуется гемотрансфузионная терапия после проведения курсов химиотерапии.Кроме того, в большой хирургии, хирургии торакальной, абдоминальной, при больших травматологических операциях. И, конечно, одно из важных мест занимают акушерские кровотечения, и именно поэтому для врачей дело чести спасти молодую маму, чтобы она могла вырастить своего ребенка.Также имеет актуальность плазма с антителами к коронавирусу, которая применяется для лечения пациентов с COVID-19.– Насколько донорская кровь безопасна для реципиента? Может ли с кровью в организм реципиента попасть какая-либо инфекция?– Есть определенный перечень инфекционных заболеваний, тестирование на которые абсолютно обязательно, – носительство вируса иммунодефицита человека, гепатиты B и C, сифилис. Это те инфекции, которые наиболее опасны, и передача их может привести к заболеванию и иногда даже к гибели реципиента.
Пациентам с гематологическими заболеваниями необходимы тромбоциты – и переливание тромбоцитов иногда бывает каждый день, через день. Пациентам с онкологическими заболеваниями требуется гемотрансфузионная терапия после проведения курсов химиотерапии.Кроме того, в большой хирургии, хирургии торакальной, абдоминальной, при больших травматологических операциях. И, конечно, одно из важных мест занимают акушерские кровотечения, и именно поэтому для врачей дело чести спасти молодую маму, чтобы она могла вырастить своего ребенка.Также имеет актуальность плазма с антителами к коронавирусу, которая применяется для лечения пациентов с COVID-19.– Насколько донорская кровь безопасна для реципиента? Может ли с кровью в организм реципиента попасть какая-либо инфекция?– Есть определенный перечень инфекционных заболеваний, тестирование на которые абсолютно обязательно, – носительство вируса иммунодефицита человека, гепатиты B и C, сифилис. Это те инфекции, которые наиболее опасны, и передача их может привести к заболеванию и иногда даже к гибели реципиента.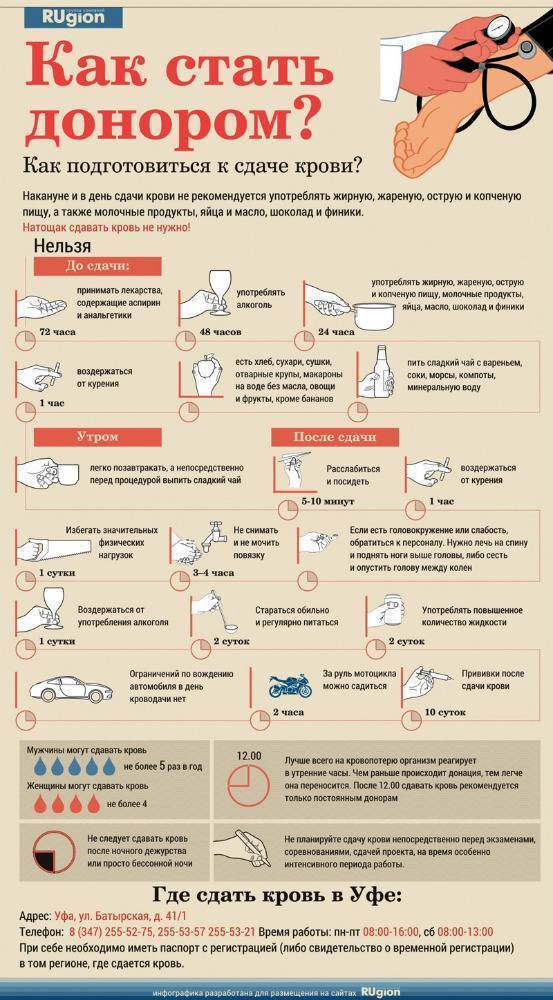 Именно поэтому тестирование донорской крови осуществляется централизовано в лаборатории, которая оснащена по самому последнему слову медицинской техники, и обязательным условием является тестирование донора именно в день донации. В системе департамента здравоохранения Москвы за последние 20 лет ни одного случая гемотрансмиссивных инфекций зафиксировано не было.Есть еще методики, которые позволяют обрабатывать компоненты крови для того, чтобы сделать их более безопасными, поскольку могут содержаться другие вирусы, например, цитомегаловирус, герпес, которые не столь опасны для реципиентов и, скорее всего, реципиент уже сам инфицирован этим вирусом, но тем не менее применяются методики лейкофильтрации, когда удаляются лейкоциты, в которых может содержаться большое количество вирусов, с помощью специальных фильтров. Или патогеноактивация, когда кровь обрабатывается с помощью специальных веществ, подвергается ультрафиолетовому облучению для большей безопасности. Эти методики используются по показаниям конкретным категориям реципиентов.
Именно поэтому тестирование донорской крови осуществляется централизовано в лаборатории, которая оснащена по самому последнему слову медицинской техники, и обязательным условием является тестирование донора именно в день донации. В системе департамента здравоохранения Москвы за последние 20 лет ни одного случая гемотрансмиссивных инфекций зафиксировано не было.Есть еще методики, которые позволяют обрабатывать компоненты крови для того, чтобы сделать их более безопасными, поскольку могут содержаться другие вирусы, например, цитомегаловирус, герпес, которые не столь опасны для реципиентов и, скорее всего, реципиент уже сам инфицирован этим вирусом, но тем не менее применяются методики лейкофильтрации, когда удаляются лейкоциты, в которых может содержаться большое количество вирусов, с помощью специальных фильтров. Или патогеноактивация, когда кровь обрабатывается с помощью специальных веществ, подвергается ультрафиолетовому облучению для большей безопасности. Эти методики используются по показаниям конкретным категориям реципиентов. В целом донорская кровь абсолютно безопасна для реципиента.– Имеет ли донорство особенную ценность в период коронавируса? И соблюдаются ли дополнительные меры защиты в период пандемии?– В период пандемии жизнь не остановилась, поэтому продолжались экстренные операции, плановые операции, которые нельзя было отложить, поэтому потребность в донорской крови была и оставалась весьма высокой. Для доноров мы соблюдали все необходимые мероприятия – масочный режим, ношение перчаток, социальная дистанция, санитайзеры. Мы просили доноров, чтобы они приходили точно ко времени записи, чтобы не создавать избыточного количества людей в помещениях. Для доноров в особенности в период ограничений были предложена возможность использовать такси для приезда к нам на бонусных условиях. Все это позволило сохранить донорский уровень и обеспечить город компонентами донорской крови.– А если человек болел ковидом или вакцинировался, есть ли какой-то медотвод от сдачи крови? И через сколько ее снова можно сдавать?– Если человек переболел коронавирусом, и если это не была тяжелая пневмония, то как и при респираторном заболевании – можно сдавать кровь через месяц после выздоровления.
В целом донорская кровь абсолютно безопасна для реципиента.– Имеет ли донорство особенную ценность в период коронавируса? И соблюдаются ли дополнительные меры защиты в период пандемии?– В период пандемии жизнь не остановилась, поэтому продолжались экстренные операции, плановые операции, которые нельзя было отложить, поэтому потребность в донорской крови была и оставалась весьма высокой. Для доноров мы соблюдали все необходимые мероприятия – масочный режим, ношение перчаток, социальная дистанция, санитайзеры. Мы просили доноров, чтобы они приходили точно ко времени записи, чтобы не создавать избыточного количества людей в помещениях. Для доноров в особенности в период ограничений были предложена возможность использовать такси для приезда к нам на бонусных условиях. Все это позволило сохранить донорский уровень и обеспечить город компонентами донорской крови.– А если человек болел ковидом или вакцинировался, есть ли какой-то медотвод от сдачи крови? И через сколько ее снова можно сдавать?– Если человек переболел коронавирусом, и если это не была тяжелая пневмония, то как и при респираторном заболевании – можно сдавать кровь через месяц после выздоровления. И при вакцинации тоже через месяц после последней вакцины, если она двухкомпонентная.– Есть ли противопоказания для донорства?– Противопоказания делятся на две категории. Абсолютные противопоказания – при которых человек никогда и ни при каких условиях быть донором не может – это носительство ВИЧ, гепатитов, тяжелые соматические заболевания, например, пороки сердца, онкологические заболевания. И временные противопоказания – когда человек не может временно сдавать кровь или компоненты – респираторные заболевания, включая грипп, различные аллергические состояния в период обострения, если они не попадают под категорию постоянных отводов, это легкие заболевания ЖКТ, нужно, чтобы прошло полгода после заболевания, нанесение тату и пирсинга – приходится ждать почти год, чтобы прошел инкубационный период, если вдруг были сделаны эти манипуляции с нарушением санитарных норм.Чтобы человеку было проще – он может на сайте депздрава заполнить небольшую анкету и узнать, есть ли у него противопоказания к донорству.
И при вакцинации тоже через месяц после последней вакцины, если она двухкомпонентная.– Есть ли противопоказания для донорства?– Противопоказания делятся на две категории. Абсолютные противопоказания – при которых человек никогда и ни при каких условиях быть донором не может – это носительство ВИЧ, гепатитов, тяжелые соматические заболевания, например, пороки сердца, онкологические заболевания. И временные противопоказания – когда человек не может временно сдавать кровь или компоненты – респираторные заболевания, включая грипп, различные аллергические состояния в период обострения, если они не попадают под категорию постоянных отводов, это легкие заболевания ЖКТ, нужно, чтобы прошло полгода после заболевания, нанесение тату и пирсинга – приходится ждать почти год, чтобы прошел инкубационный период, если вдруг были сделаны эти манипуляции с нарушением санитарных норм.Чтобы человеку было проще – он может на сайте депздрава заполнить небольшую анкету и узнать, есть ли у него противопоказания к донорству. Это удобный инструмент, и люди им пользуются.– Год был тяжелым, к тому же сейчас лето, наблюдается ли дефицит крови и ее компонентов в Москве?– Лето – это не сезон для донорства во всех странах. Мы наблюдаем спад донорской активности. Потому что доноры, как правило, – здоровые, молодые, очень активные люди, которые хотят отдохнуть с пользой для себя и получить удовольствие, поэтому донорская активность в летние месяцы традиционно снижается. Хотя потребность в донорской крови в летний период практически не снижается. В этой ситуации мы задействуем наши резервы – постоянных, так называемых кадровых, доноров, которых мы просим прийти к нам и сдать кровь или компоненты перед отъездом на курорты, пополнив банк. Кроме того, мы обращаемся к нашим организациям-партнерам и к некоммерческим организациям, например, к байкерской службе «Мотослужба крови». То есть максимально стараемся удержать заготовку компонентов на необходимом уровне, мы стараемся, чтобы наши пациенты получали компоненты в достаточном количестве.
Это удобный инструмент, и люди им пользуются.– Год был тяжелым, к тому же сейчас лето, наблюдается ли дефицит крови и ее компонентов в Москве?– Лето – это не сезон для донорства во всех странах. Мы наблюдаем спад донорской активности. Потому что доноры, как правило, – здоровые, молодые, очень активные люди, которые хотят отдохнуть с пользой для себя и получить удовольствие, поэтому донорская активность в летние месяцы традиционно снижается. Хотя потребность в донорской крови в летний период практически не снижается. В этой ситуации мы задействуем наши резервы – постоянных, так называемых кадровых, доноров, которых мы просим прийти к нам и сдать кровь или компоненты перед отъездом на курорты, пополнив банк. Кроме того, мы обращаемся к нашим организациям-партнерам и к некоммерческим организациям, например, к байкерской службе «Мотослужба крови». То есть максимально стараемся удержать заготовку компонентов на необходимом уровне, мы стараемся, чтобы наши пациенты получали компоненты в достаточном количестве. Готовы принять и ждем всех неравнодушных каждый день без выходных. Только представьте, один донор может спасти два-три человека. Если у вас нет противопоказаний – станьте донором крови, это действительно важно.
Готовы принять и ждем всех неравнодушных каждый день без выходных. Только представьте, один донор может спасти два-три человека. Если у вас нет противопоказаний – станьте донором крови, это действительно важно.
https://ria.ru/20210614/donorstvo-1736904295.html
https://ria.ru/20210615/gosduma-1737092923.html
https://ria.ru/20210420/donorstvo-1728260890.html
https://ria.ru/20210528/lgoty-1734618630.html
москва
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
интервью, кровь, москва, департамент здравоохранения г. москвы, здоровье — общество, донорство, коронавирус в россии, ольга майорова
Несмотря на пандемию COVID-19 экстренные и плановые операции, которые нельзя отложить, продолжаются, поэтому потребность в донорской крови была и остается весьма высокой. О том, где чаще всего требуется кровь доноров, безопасна ли она для реципиента, есть ли дефицит крови в Москве, и дается ли медотвод от сдачи крови после заболевания коронавирусом, в интервью РИА Новости рассказала главный врач Центра крови имени Гаврилова департамента здравоохранения Москвы Ольга Майорова.
– Ольга Андреевна, почему важно донорство? Стало ли сейчас донорство более популярно?
– Без донорства невозможно спасение человеческих жизней. К сожалению, на сегодняшний день еще не придуманы полноценные заменители крови. Если жидкую часть крови можно заменить с той или иной степенью успеха, то клетки крови заменить пока нельзя ничем, это только дар человека.
14 июня 2021, 08:00ИнфографикаДонорство крови: противопоказания, подготовка и дальнейшие шагиС донорством достаточно стабильная ситуация в городе, сегодня донорами являются около 3% жителей Москвы. Они сдают компоненты крови в самых разных учреждениях: и в системе департамента здравоохранения, и в федеральных учреждениях. Донорство в Москве очень широко распространено, а самая большая служба крови – это служба крови департамента здравоохранения. Ежегодно у нас в донорстве участвует более 90 тысяч человек, которые сдают компоненты зачастую не по одному разу в год.
– Сколько крови доноры сдали в этом году? Как это по сравнению с прошлым годом?
– Если мы говорим о результатах шести месяцев, то в этом году у нас уже прошло 67 тысяч доноров, из них 22 тысячи – это те, кто сдал впервые. Всего было осуществлено 76 тысяч донаций.
Всего было осуществлено 76 тысяч донаций.
Если сравнивать с прошлым годом, то количество доноров было несколько меньше – 51 тысяча человек, из них 14 тысяч человек – первично, было осуществлено 62 тысячи донаций. Это объяснимо – был разгар пандемии, вирус был чем-то новым и очень страшным. Люди максимально соблюдали домашний режим. В 2019 году мы были практически на уровне текущего года – тогда было 57 тысяч доноров, из них 18,5 тысяч первичных, совершена 71 тысяча донаций.
– Где чаще всего нужна кровь доноров?
– В первую очередь, компоненты крови нужны для лечения больных с гематологическими и онкологическими заболеваниями, потому что используются очень часто. Пациентам с гематологическими заболеваниями необходимы тромбоциты – и переливание тромбоцитов иногда бывает каждый день, через день. Пациентам с онкологическими заболеваниями требуется гемотрансфузионная терапия после проведения курсов химиотерапии.Кроме того, в большой хирургии, хирургии торакальной, абдоминальной, при больших травматологических операциях. И, конечно, одно из важных мест занимают акушерские кровотечения, и именно поэтому для врачей дело чести спасти молодую маму, чтобы она могла вырастить своего ребенка.
И, конечно, одно из важных мест занимают акушерские кровотечения, и именно поэтому для врачей дело чести спасти молодую маму, чтобы она могла вырастить своего ребенка.
Также имеет актуальность плазма с антителами к коронавирусу, которая применяется для лечения пациентов с COVID-19.
15 июня 2021, 15:39
Госдума одобрила проект о расширении прав доноров– Насколько донорская кровь безопасна для реципиента? Может ли с кровью в организм реципиента попасть какая-либо инфекция?
– Есть определенный перечень инфекционных заболеваний, тестирование на которые абсолютно обязательно, – носительство вируса иммунодефицита человека, гепатиты B и C, сифилис. Это те инфекции, которые наиболее опасны, и передача их может привести к заболеванию и иногда даже к гибели реципиента. Именно поэтому тестирование донорской крови осуществляется централизовано в лаборатории, которая оснащена по самому последнему слову медицинской техники, и обязательным условием является тестирование донора именно в день донации. В системе департамента здравоохранения Москвы за последние 20 лет ни одного случая гемотрансмиссивных инфекций зафиксировано не было.
В системе департамента здравоохранения Москвы за последние 20 лет ни одного случая гемотрансмиссивных инфекций зафиксировано не было.
– Имеет ли донорство особенную ценность в период коронавируса? И соблюдаются ли дополнительные меры защиты в период пандемии?
– В период пандемии жизнь не остановилась, поэтому продолжались экстренные операции, плановые операции, которые нельзя было отложить, поэтому потребность в донорской крови была и оставалась весьма высокой. Для доноров мы соблюдали все необходимые мероприятия – масочный режим, ношение перчаток, социальная дистанция, санитайзеры. Мы просили доноров, чтобы они приходили точно ко времени записи, чтобы не создавать избыточного количества людей в помещениях. Для доноров в особенности в период ограничений были предложена возможность использовать такси для приезда к нам на бонусных условиях. Все это позволило сохранить донорский уровень и обеспечить город компонентами донорской крови.
Для доноров мы соблюдали все необходимые мероприятия – масочный режим, ношение перчаток, социальная дистанция, санитайзеры. Мы просили доноров, чтобы они приходили точно ко времени записи, чтобы не создавать избыточного количества людей в помещениях. Для доноров в особенности в период ограничений были предложена возможность использовать такси для приезда к нам на бонусных условиях. Все это позволило сохранить донорский уровень и обеспечить город компонентами донорской крови.
20 апреля 2021, 08:00
«Тихий подвиг» во имя других. Что вы знаете о донорстве?– А если человек болел ковидом или вакцинировался, есть ли какой-то медотвод от сдачи крови? И через сколько ее снова можно сдавать?
– Если человек переболел коронавирусом, и если это не была тяжелая пневмония, то как и при респираторном заболевании – можно сдавать кровь через месяц после выздоровления. И при вакцинации тоже через месяц после последней вакцины, если она двухкомпонентная.
– Есть ли противопоказания для донорства?
– Противопоказания делятся на две категории. Абсолютные противопоказания – при которых человек никогда и ни при каких условиях быть донором не может – это носительство ВИЧ, гепатитов, тяжелые соматические заболевания, например, пороки сердца, онкологические заболевания. И временные противопоказания – когда человек не может временно сдавать кровь или компоненты – респираторные заболевания, включая грипп, различные аллергические состояния в период обострения, если они не попадают под категорию постоянных отводов, это легкие заболевания ЖКТ, нужно, чтобы прошло полгода после заболевания, нанесение тату и пирсинга – приходится ждать почти год, чтобы прошел инкубационный период, если вдруг были сделаны эти манипуляции с нарушением санитарных норм.
Абсолютные противопоказания – при которых человек никогда и ни при каких условиях быть донором не может – это носительство ВИЧ, гепатитов, тяжелые соматические заболевания, например, пороки сердца, онкологические заболевания. И временные противопоказания – когда человек не может временно сдавать кровь или компоненты – респираторные заболевания, включая грипп, различные аллергические состояния в период обострения, если они не попадают под категорию постоянных отводов, это легкие заболевания ЖКТ, нужно, чтобы прошло полгода после заболевания, нанесение тату и пирсинга – приходится ждать почти год, чтобы прошел инкубационный период, если вдруг были сделаны эти манипуляции с нарушением санитарных норм.
28 мая 2021, 16:32
Льготы почетным донорам: какие положены и как их получить в 2022 году– Год был тяжелым, к тому же сейчас лето, наблюдается ли дефицит крови и ее компонентов в Москве?
– Лето – это не сезон для донорства во всех странах. Мы наблюдаем спад донорской активности. Потому что доноры, как правило, – здоровые, молодые, очень активные люди, которые хотят отдохнуть с пользой для себя и получить удовольствие, поэтому донорская активность в летние месяцы традиционно снижается. Хотя потребность в донорской крови в летний период практически не снижается. В этой ситуации мы задействуем наши резервы – постоянных, так называемых кадровых, доноров, которых мы просим прийти к нам и сдать кровь или компоненты перед отъездом на курорты, пополнив банк. Кроме того, мы обращаемся к нашим организациям-партнерам и к некоммерческим организациям, например, к байкерской службе «Мотослужба крови». То есть максимально стараемся удержать заготовку компонентов на необходимом уровне, мы стараемся, чтобы наши пациенты получали компоненты в достаточном количестве. Готовы принять и ждем всех неравнодушных каждый день без выходных. Только представьте, один донор может спасти два-три человека. Если у вас нет противопоказаний – станьте донором крови, это действительно важно.
Мы наблюдаем спад донорской активности. Потому что доноры, как правило, – здоровые, молодые, очень активные люди, которые хотят отдохнуть с пользой для себя и получить удовольствие, поэтому донорская активность в летние месяцы традиционно снижается. Хотя потребность в донорской крови в летний период практически не снижается. В этой ситуации мы задействуем наши резервы – постоянных, так называемых кадровых, доноров, которых мы просим прийти к нам и сдать кровь или компоненты перед отъездом на курорты, пополнив банк. Кроме того, мы обращаемся к нашим организациям-партнерам и к некоммерческим организациям, например, к байкерской службе «Мотослужба крови». То есть максимально стараемся удержать заготовку компонентов на необходимом уровне, мы стараемся, чтобы наши пациенты получали компоненты в достаточном количестве. Готовы принять и ждем всех неравнодушных каждый день без выходных. Только представьте, один донор может спасти два-три человека. Если у вас нет противопоказаний – станьте донором крови, это действительно важно.
Перечень противопоказаний к донорству крови (страница 4)
Страница 4 из 16
Перечень противопоказаний к донорству крови
В соответствии с приказом Министерства здравоохранения РФ в целях снижения рисков распространения новой коронавирусной инфекции COVID-19 введён Временный порядок организации работы в медицинских организациях, осуществляющих работы по заготовке донорской крови: доноры старше 60 лет отводятся от донации до особого распоряжения.
Приложение № 2 к Приказу МЗ РФ от 28.10.2020 № 1166н:
1. Временные медицинские противопоказания для сдачи крови и (или) ее компонентов.
| № | Наименование временных медицинских противопоказаний для сдачи крови и (или) ее компонентов | Срок отвода, которому подлежит лицо при наличии временных медицинских показаний, от донорства крови и (или) ее компонентов |
| 1 | Масса тела менее 50 кг | До достижения массы тела 50 кг |
| 2 | Возраст младше 20 лет — для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза | До достижения 20 лет |
| 3 | Масса тела менее 70 кг — для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза | До достижения массы тела 70 кг |
| 4 | Гемоглобин менее 140 г/л — для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза | До достижения уровня гемоглобина 140 г/л |
| 5 | Температура тела выше 37°С | До нормализации температуры тела (37°С и ниже) |
| 6 | Пульс — менее 55 ударов в минуту и более 95 ударов в минуту | До нормализации пульса от 55 до 95 ударов в минуту |
| 7 | Артериальное давление: систолическое менее 90 мм рт. ст. и более 149 мм рт.ст.; диастолическое — менее 60 мм рт.ст. и более 89 мм рт.ст. ст. и более 149 мм рт.ст.; диастолическое — менее 60 мм рт.ст. и более 89 мм рт.ст. |
До нормализации систолического давления: 90-149 мм рт.ст.; диастолического давления: 60-89 мм рт.ст. |
| 8 | Индекс массы тела | Менее 18,5 и более 40 |
| 9 | Несовпадение результатов исследования группы крови АВ0, резус-принадлежности, антигенов С, с, Е, е, К с результатами исследования при предыдущей донации | До выполнения подтверждающего исследования |
| 10 | Трансфузия крови и (или) ее компонентов | 120 календарных дней со дня трансфузии |
| 11 | Первичное выявление в образце крови донора аллоиммунных антител к антигенам эритроцитов | До подтверждения отсутствия в образце крови донора аллоиммунных антител к антигенам эритроцитов не ранее, чем через 180 календарных дней после первичного выявления |
| 12 | Оперативные вмешательства, в том числе искусственное прерывание беременности | 120 календарных дней со дня оперативного вмешательства |
| 13 | Лечебные и косметические процедуры с нарушением кожного покрова (татуировки, пирсинг, иглоукалывание и иное) | 120 календарных дней с момента окончания процедур |
| 14 | Контакт с носителями и больными вирусным гепатитом В или С, сифилисом, болезнью, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция) | 120 календарных дней после прекращения последнего контакта |
| 15 | Сомнительный результат на маркеры вирусного гепатита В и (или) вирусного гепатита С, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса | До подтверждения отсутствия маркеров вирусного гепатита В и (или) вирусного гепатита С, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования |
| 16 |
Перенесенные инфекционные заболевания: малярия в анамнезе при отсутствии симптомов и при наличии отрицательных результатов иммунологических тестов |
3 года |
| брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств | 1 год | |
| ангина, грипп, острая респираторная вирусная инфекция | 30 календарных дней после выздоровления | |
| 17 | Перенесенные инфекционные и паразитарные заболевания, не указанные в разделе 1 и 2 приложения N 2 к настоящему приказу | 120 календарных дней после выздоровления |
| 18 | Острые или хронические воспалительные процессы в стадии обострения независимо от локализации | 30 календарных дней после купирования острого периода |
| 19 | Обострение язвы желудка и (или) двенадцатиперстной кишки | 1 год с момента купирования острого периода |
| 20 | Болезни почек, не указанные в пункте 12 раздела 2 приложения N 2 к настоящему приказу | 1 год с момента купирования острого периода |
| 21 | Аллергические заболевания в стадии обострения | 60 календарных дней после купирования острого периода |
| 22 | Период беременности, лактации | 1 год после родов, 90 календарных дней после окончания лактации |
| 23 | Вакцинация: прививка инактивированными вакцинами (в том числе, против столбняка, дифтерии, коклюша, паратифа, холеры, гриппа), анатоксинами |
10 календарных дней после вакцинации |
| прививка живыми вакцинами (в том числе, против бруцеллеза, чумы, туляремии, туберкулеза, оспы, краснухи, полиомиелита перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции) | 30 календарных дней после вакцинации | |
| Прививка рекомбинантными вакцинами (в том числе, против вирусного гепатита В, коронавирусной инфекции) | 30 календарных дней после вакцинации | |
| введение иммуноглобулина против гепатита В | 120 календарных дней после вакцинации | |
| введение иммуноглобулина против клещевого энцефалита | 120 календарных дней после вакцинации | |
| вакцинация против бешенства | 1 год после вакцинации | |
| 24 | Прием лекарственных препаратов: антибиотики | 14 календарных дней после окончания приема |
| анальгетики, антикоагулянты, антиагреганты (в том числе салицилаты) | 3 календарных дня после окончания приема | |
| 25 | Прием алкоголя | 48 часов |
| 26 | Отклонение пределов состава и биохимических показателей периферической крови (приложение N 2 к Порядку прохождения донорами медицинского обследования) | До достижения допустимых |
2. Постоянные медицинские противопоказания для сдачи донорской крови и (или) ее компонентов
Постоянные медицинские противопоказания для сдачи донорской крови и (или) ее компонентов
1. Инфекционные и паразитарные болезни: болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита В и С, сифилис, врожденный или приобретенный, туберкулез (все формы), бруцеллез, сыпной тиф, туляремия, лепра (болезнь Гансена), африканский трипаносомоз, болезнь Чагаса, лейшманиоз, токсоплазмоз, бабезиоз, хроническая лихорадка Ку, эхинококкоз, филяриатоз, дракункулез, а также повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), повторный положительный результат исследования на маркеры вирусных гепатитов В и С, повторный положительный результат исследования на маркеры возбудителя сифилиса.
2. Злокачественные новообразования.
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
4. Болезни центральной нервной системы (органические нарушения).
5. Полное отсутствие слуха и (или) речи, и (или) зрения.
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих.
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ.
8. Болезни системы кровообращения (гипертензивная (гипертоническая) болезнь сердца II-III степени, ишемическая болезнь сердца, облитерирующий тромбангиит, неспецифический аортоартериит, флебит и тромбофлебит, эндокардит, миокардит, порок сердца (врожденный, приобретенный)).
9. Болезни органов дыхания (бронхиальная астма, бронхоэктатическая болезнь, эмфизема).
10. Болезни органов пищеварения (ахилический гастрит, хронические болезни печени, в том числе неуточненные, токсические поражения печени, калькулезный холецистит с повторяющимися приступами и явлениями холангита, цирроз печени).
11. Болезни мочеполовой системы в стадии декомпенсации (диффузные и очаговые поражения почек, мочекаменная болезнь).
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит.
13. Лучевая болезнь.
14. Болезни эндокринной системы в стадии декомпенсации.
15. Болезни глаза и его придаточного аппарата (увеит, ирит, иридоциклит, хориоретинальное воспаление, трахома, миопия 6 диоптрий и более).
16. Болезни кожи и подкожной клетчатки (псориаз, эритема, экзема, пиодермия, сикоз, пузырчатка (пемфигус), дерматофитии, фурункулез).
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов.
18. Стойкая утрата трудоспособности (I и II группа инвалидности).
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза.
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов В и С и возбудителя сифилиса.
21. Лица с повторно выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов).
22. Лица с повторно выявленными экстраагглютининами анти-А1 (за исключением доноров плазмы для производства лекарственных препаратов).
(Выписка из Приложения № 2 к Приказу МЗ РФ от 28.10.2020 № 1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских показаний, от донорства крови и (или) ее компонентов»:
Перечень медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроки отвода, которому подлежит лицо при наличии временных медицинских показаний, от донорства крови и (или) ее компонентов)
Сдача крови и тромбоцитов: медицинские состояния, влияющие на донорство
| Медицинские состояния | Право на участие |
|---|---|
Абсцессы | Принять после решения и завершения лечения |
Акустическая неврома | Принять, если доброкачественный, если злокачественный, принять через год после завершения лечения |
Актиномикоз | Приемлемо после устранения состояния и завершения лечения |
Острый тубулярный некроз | Принимают при выздоровлении и нормальной функции почек |
Болезнь Аддисона | Приемлемо |
Аденома | Принять, если доброкачественный, если злокачественный отложить через год после завершения лечения |
Агаммаглобулинемия | Постоянная отсрочка |
Альфа-1-антитрипсин | Принять, если симптомы отсутствуют и не проводится заместительная терапия |
АЛС | Постоянная отсрочка |
Анафилактоидная пурпура | Принять в случае выздоровления и бессимптомного течения |
Анаплазмоз | Принять, если лечение завершено и вы чувствуете себя хорошо. |
Аневризмы | Аортальный или церебральный, в случае хирургической коррекции и бессимптомного течения, отложить на 6 месяцев с даты операции. Если не исправлено хирургическим путем, требуется справка о медицинском освидетельствовании . |
Стенокардия | Приемлемо через 3 месяца после последнего симптома при наличии медицинской справки от врача |
Ангионевротический отек | Отложить, если причина генетическая.Принять, если стабильно и без симптомов |
Ангиопластика | Принять через 6 месяцев после процедуры, если донор бессимптомный, не имеет ограничений в активности и имеет медицинскую справку |
Укусы животных | Домашние животные – допускаются, если рана зажила |
Игла для животных | Отсрочка на один год в случае контакта с кровью любого животного через укол иглой |
Анкилозирующий спондилит | Принять |
Сибирская язва | Отложить до завершения полного курса лечения |
Синдром антифосфолипидных антител | Принять, если симптомы отсутствуют |
Аортальный стеноз | Принять через 6 месяцев после хирургического вмешательства, если у донора нет симптомов и нет ограничений активности |
Аритмии | Донор с аритмией в анамнезе может быть принят, если он бессимптомный, не имеет в анамнезе других проблем с сердцем и имеет медицинскую справку |
Артериовенозная (АВ) мальформация | Принимать после хирургической коррекции и бессимптомного течения в течение 6 месяцев с даты операции. |
Артрит | Accept (при остеоартрите и ревматоидном артрите) |
Асбестоз | Если вызывает необратимое заболевание легких — постоянная отсрочка, в противном случае принять |
Астма | Принять при бессимптомном течении |
Мерцательная аритмия | Принять, если симптомы отсутствуют, нет в анамнезе других проблем с сердцем и имеется медицинская справка |
БЦЖ (бацилла Кальметта-Герена) | Отложить на 2 недели после лечения БЦЖ |
Пчелиные укусы | Отсрочка на один день |
Паралич Белла | Принять |
Доброкачественная гипертрофия предстательной железы (ДГПЖ) | Принять |
Полипы мочевого пузыря | Принять, если доброкачественное. |
Донор костного мозга | Отсрочка на 8 недель после сбора кабачка |
Болезнь Боуэна | Принять |
Болезнь Брайта | Принимают при отсутствии хронической почечной недостаточности |
Бруцеллез | Принять, если лечение завершено и вы чувствуете себя хорошо.При отсутствии лечения отложить на 90 дней |
Болезнь Бюргера | Постоянная отсрочка |
Бурсит | Принять |
Рак | Отсрочка через 5 лет после завершения лечения, при отсутствии рецидива при наличии в анамнезе лейкемии, лимфомы, миеломы или болезни Ходжкина Нет периода отсрочки для локализованного рака кожи (базальноклеточного или плоскоклеточного и меланомы in situ) при полном удалении и заживлении Отсрочка на один год после завершения лечения других видов рака в стадии ремиссии Приемлемо после завершения лечения папиллярной карциномы щитовидной железы |
Рак in situ вульвы, шейки матки или молочной железы | Приемлемо после завершения лечения |
Абляция сердца | Приемлемо через 6 месяцев, если симптомы отсутствуют, при наличии справки от врача |
Остановка сердца | Принять 6 месяцев с медицинской справкой от врача |
Кардиомиопатия | Принять 6 месяцев с момента последнего симптома с медицинским заключением от врача |
Шум сонной артерии | Постоянная отсрочка |
Синдром запястного канала | Принять |
Отливки | Принимают при простом переломе. |
Болезнь кошачьей царапины | Принять после решения и завершения лечения |
Церебральный паралич | Принять |
Дисплазия шейки матки | Принять |
Боль в груди | Отложить, за исключением случаев оценки доктором медицины и не из-за болезни сердца |
Ветряная оспа | Если вы ранее не были иммунизированы или инфицированы, отложите вакцинацию на 4 недели после заражения.Отсрочка 4 недели от активного заражения |
Чикунгунья | Принять через месяц после выздоровления |
Хламидиоз | Принять |
Синдром хронической усталости | При диагнозе MD-постоянная отсрочка |
Хронический гранулематоз | Постоянная отсрочка |
Цирроз | Постоянная отсрочка |
Дефицит факторов коагуляции | Постоянная отсрочка, за исключением дефицита фактора XII (12) |
Кокцидиомикоз | Постоянная отсрочка при диссеминированном или внелегочном. |
Герпес | Принять, если сухо и заживает |
Простуда | Отсрочка при активных симптомах простуды, гриппа или инфекции верхних дыхательных путей и на 3 дня после исчезновения симптомов |
Колит | Отсрочка на 3 дня после последнего эпизода диареи |
Коллагеновые сосудистые заболевания | Принять при бессимптомном течении |
Врожденный порок сердца | Принимают при отсутствии симптомов без ограничения активности.При хирургической коррекции принимать через 6 месяцев при отсутствии симптомов без ограничения активности |
Застойная сердечная недостаточность | Принять через 6 месяцев с момента устранения последнего симптома при наличии медицинской справки от врача |
Конъюнктивит | Отложить до решения |
Контраст для медицинской визуализации | Отложить на 48 часов |
Конвульсии | Принять, если за последний месяц не было изъятий |
ХОБЛ | Принять при бессимптомном течении |
Коронарное шунтирование | Принимается через 6 месяцев после операции, если у донора нет симптомов, нет ограничений активности и имеется медицинская справка. |
Костохондрит | Принять |
Ковид 19 | Отсрочка на 14 дней после положительного результата теста и/или исчезновения симптомов |
Вирус Коксаки | Принять, если выздоровели и не было желтухи |
Гребневой синдром | Принять при бессимптомном течении |
Болезнь Крона | Принять при отсутствии симптомов и диареи в течение 3 дней |
Криптококкоз | Принять при отсутствии симптомов.Постоянная отсрочка при внелегочном |
Криптоспоридиоз | Принять при отсутствии симптомов и отказе от лечения |
Синдром Кушинга | Принять, если вылечили |
Муковисцидоз | Принять, если нет текущей респираторной инфекции |
Цистит | Принять после решения и завершения лечения |
Тромбоз глубоких вен (ТГВ) | Принять при разрешении и по крайней мере через один месяц после завершения антикоагулянтной терапии |
Лихорадка денге | Приемлемо через 28 дней после исчезновения симптомов |
Дерматомиозит | Принять при бессимптомном течении |
Сахарный диабет | Принять – если на инсулине, он должен быть стабильным и принимать пищу перед сдачей крови |
Несахарный диабет | Принять |
Диализ | Постоянная отсрочка |
Диарея | Отложить на 3 дня |
Дивертикулярная болезнь | Принять, если нет симптомов в течение 3 дней |
Эбола | Отсрочка через 28 дней после контакта с инфицированным человеком. |
Синдром Элерса-Данлоса | Приемлемо |
Эрлихиоз | Принять, если симптомы отсутствуют и лечение завершено |
Эмболия | Легочная эмболия: принять, если она разрешилась и по крайней мере через один месяц после завершения лечения антикоагулянтами. Эмболия головного мозга: принимать, если через год после инсульта и донор стабилен без дефицита и антикоагулянтная терапия завершена в течение как минимум одного месяца Эмболия конечности: принять, если она разрешилась и прошло не менее одного месяца после завершения антикоагулянтной терапии |
Эмфизема | Принять при бессимптомном течении |
Энцефалит | Принять через 4 недели после выздоровления |
Эндокардит | Принять, если состояние устранено и лечение завершено |
Эндометриоз | Принять |
Эпштейн Барр | Принять, если восстановлено |
Узловатая эритема | Принять в случае выздоровления и бессимптомного течения |
Эзофагит | Принять при отсутствии симптомов и основного заболевания |
Фактор V Лейден | Только эритроциты при отсутствии антикоагулянтной терапии в течение как минимум одного месяца. |
Дефицит фактора XI | Постоянная отсрочка |
Дефицит фактора XII | Принять |
Фибромиалгия | Принять |
Фибромиозит | Принять |
Пятая болезнь | Отложить на 21 день после заражения |
Пищевое отравление | Отложить на 72 часа после исчезновения симптомов |
Дефицит Г6ФД | Принимают для тромбоцитов.Отсрочка за кровь |
Генитальный герпес | Принять |
Генитальные бородавки | Принять |
Лямблиоз | Принять после решения и завершения лечения |
Болезнь Жильбера | Принять |
Гломерулонефрит | Постоянная отсрочка при хроническом заболевании почек |
Подагра | Принять |
Кольцевидная гранулема | Принимается, если не задействована локтевая область |
Паховая гранулема | Принять после завершения лечения и заживления поражений |
Болезнь Грейвса | Принять, если у донора нормальная функция щитовидной железы |
Болезнь Гровера | Принять, если локтевая область не задействована |
Гийен-Барре | Принять, если решен и бессимптомный |
Болезнь Хашимото | Принять |
Сердечный приступ | Принять 6 месяцев с медицинской справкой от врача |
Шумы в сердце | Принять, если симптомы отсутствуют и нет ограничений активности |
Гемахроматоз | Постоянная отсрочка |
Гематурия | Отложить до оценки с помощью MD |
Гемофилия | Постоянная отсрочка |
Пурпура Шенлейна-Геноха | Отложить до исчезновения болезни. |
Гепатит А | Отсрочка на 120 дней после постановки диагноза |
Наследственный сфероцитоз | Отсрочка по сдаче крови. Принять для тромбоцитов и плазмы |
Болезнь Гиршпрунга | Принять, если решен и бессимптомный |
Гистоплазмоз | Принять, если болезнь неактивна, отложить, если болезнь активна |
Укус человека | Отсрочка на один год, если кожа была повреждена |
Болезнь Гентингтона | Принять |
Гипер- или гипопаратиреоз | Принять при бессимптомном течении |
Гипогликемия | Принять |
Синдром раздраженного кишечника | Отсрочка на 3 дня после последнего эпизода диареи |
Изоспориоз | Постоянная отсрочка при хронической кишечной инфекции |
ИТП | Приемлемо при полном восстановлении |
Желтуха | Постоянная отсрочка, если причина неизвестна или связана с гепатитом В или С. |
Гематология — Донорство крови
Введение
Потребность в безопасных и надежных поставках крови и продуктов крови является универсальной. Во всем мире ежегодно сдается не менее 90 миллионов единиц крови для спасения жизней и улучшения здоровья. Тем не менее спрос на переливание крови растет, и многие страны не могут удовлетворить свои потребности в крови.Во многих странах это означает нехватку запасов крови для восполнения потери крови при родах и для лечения анемии, которая угрожает жизни детей, больных малярией или недоедающих. Повсюду кровь и продукты крови необходимы для плановой и неотложной хирургии, в том числе для спасения жизней растущего числа людей, пострадавших в дорожно-транспортных происшествиях, и для лечения врожденных заболеваний крови.
Ключевые факты:
- Здоровый взрослый может сдать кровь без какого-либо риска.
 Организм способен компенсировать потерю крови за 24 часа, но эритроцитам требуется несколько недель.
Организм способен компенсировать потерю крови за 24 часа, но эритроцитам требуется несколько недель. - Сдавать кровь можно один раз в три месяца, но не более пяти раз в год.
- Людям с проблемами со здоровьем придется воздержаться от сдачи крови.
- Мужчинам больше подходит сдавать кровь, чем женщинам; в связи с такими женскими обстоятельствами, как беременность, аборт, анемия, потеря веса и другие физиологические изменения.
Требования к донорству крови:
- Процесс сдачи крови основан на медицинских и лабораторных стандартах
- Если вы собираетесь стать донором крови, вам необходимо будет заполнить регистрационную форму донора, которая включает в себя некоторые вопросы об истории болезни, поле и общем состоянии здоровья.Эта информация будет храниться в тайне. Будет проведено
- медицинских осмотров, включая проверку температуры, пульса, артериального давления и веса.

- Будет взят образец крови для проверки уровня гемоглобина и группы крови. Также кровь будет проверена, чтобы определить, является ли она безопасной и свободной от инфекционных заболеваний, которые могут передаваться при переливании крови, таких как ВИЧ, гепатит В и сифилис.
- Все бывшее в употреблении медицинское оборудование стерильно и будет использовано только один раз, а затем утилизировано.
- Вы почувствуете легкое пощипывание при введении иглы. Головокружение при взятии крови – это нормально.
- Вы можете нервничать, если сдаете кровь впервые.
- Процесс сдачи крови безболезненный, безопасный и простой. Сдача крови занимает всего 5-10 минут.
- После сдачи крови рекомендуется отдохнуть от 10 до 15 минут и увеличить потребление жидкости.
Требования, которым должны соответствовать доноры крови:
- Доноры крови должны иметь хорошее здоровье и хорошее самочувствие.

- Донорам крови должно быть не менее 18 лет (максимальный возраст: 65 лет).
- Вес: не менее 50 кг
- Уровень гемоглобина: от 13 до 17,5 для мужчин и от 12,5 до 14,5 для женщин
- Пульс: от 50 до 100 ударов в минуту и обычный
- Температура: не должна превышать 37,5°С
- Артериальное давление: допустимый диапазон от 180/100 до 100/60.
Преимущества донорства крови:
- Стимуляция костного мозга для производства новых эритроцитов, лейкоцитов и тромбоцитов
- Обновление системы крови
- Снижение риска сердечно-сосудистых заболеваний
- Избавление от накопленного в организме избыточного железа, которое может привести к гемохроматозу.
Люди, которые не могут сдавать кровь:
Люди, которые не могут сдавать кровь в течение трех лет:
- • Те, кто посещал районы, где обнаружена малярия, за последние 3 года.

- • Люди, перенесшие малярию за последние 3 года.
- • Люди с мальтийской лихорадкой в течение последних 3 лет.
P люди, которые не могут сдавать кровь в течение одного года:
- Люди, получившие кровь, плазму или другие виды компонентов в прошлом году.
- Сестринский персонал, работающий в отделениях диализа.
- Люди с татуировками или доноры с проколотыми ушами или носом.
- Те, кто был в контакте с больными ВИЧ или гепатитом.
- Больных гонореей.
- Больных сифилисом.
- Люди, страдающие серьезным заболеванием или перенесшие серьезную операцию за последние 12 месяцев.
- Беременная женщина не может сдавать кровь до истечения 6 месяцев после родов.
Люди, которым нельзя сдавать кровь в течение 4 недель:
- Привитые от полиомиелита, ветряной оспы, эпидемического паротита, краснухи, столбняка, дифтерии, гриппа и гепатита.

- Люди, принимающие алрукиотан, брускар и прозак
Люди, которым нельзя сдавать кровь в течение 1 недели:
- Плохое самочувствие, т.е. высокая температура, боль в горле или грипп в течение последней недели.
- Тех, кто принимал антибиотики в течение последней недели.
Люди, которые никогда не могут сдать кровь по состоянию здоровья, в том числе:
- Рак
- Диабет (принимайте инсулин)
- Эпилепсия
- Болезни сердца
- Гепатит В, С
- Болезни почек
- Аллахмания
Болезнь легких
- ТОРС
- ВИЧ
- Туберкулез
- Сгусток крови головного мозга
- Наркоманы или люди, которым вводили наркотики путем инъекций
- Состоят или были вовлечены в запрещенные отношения
- Проявлены некоторые симптомы СПИДа, т.
 е.е. лихорадка, диарея, лимфаденопатия, быстрая потеря веса, непрерывный кашель, белые пятна во рту и ночная потливость.
е.е. лихорадка, диарея, лимфаденопатия, быстрая потеря веса, непрерывный кашель, белые пятна во рту и ночная потливость.
Меры предосторожности до и после сдачи крови:
Перед пожертвованием:
Нет необходимости голодать перед пожертвованием. Предпочтительно употреблять нежирную пищу в течение двух часов после сдачи крови.
После пожертвования:
После пожертвования вы садитесь на смотровую площадку, где отдыхаете и перекусываете.Через 10-15 минут можно уйти. После сдачи крови:
- Пейте больше жидкости на следующий день или два.
- Избегайте напряженной физической активности или поднятия тяжестей в течение следующих пяти часов.
- Если вы чувствуете головокружение, лягте, подняв ноги, пока это чувство не пройдет.
- Держите повязку на руке не менее 4 часов
- Если у вас появилось кровотечение после снятия повязки, надавите на это место и поднимите руку на три-пять минут.

- Если под кожей возникают кровотечения или кровоподтеки, в течение первых 24 часов периодически прикладывайте к этому месту холодный компресс.
- Если у вас болит рука, примите обезболивающее, например ацетаминофен. Избегайте приема аспирина или ибупрофена (Адвил, Мотрин и др.).
- Не курите после сдачи крови
- Не поднимать тяжелые предметы использованной рукой при сдаче крови в течение 12 часов.
Обратитесь в центр сдачи крови или к своему врачу, если вы:
- Продолжайте чувствовать тошноту, головокружение или головокружение после отдыха, еды и питья.
- Обратите внимание на приподнятую шишку, продолжающееся кровотечение или боль в месте укола иглой, когда вы снимаете повязку.
- Почувствуйте боль или покалывание в руке, в пальцах.
- Заболевание с признаками и симптомами простуды или гриппа, такими как лихорадка, головная боль или боль в горле, в течение четырех дней после сдачи крови.

Побочные эффекты донорства крови:
Как правило, сдача крови не вызывает побочных эффектов.Обычно после сдачи крови возникает легкое головокружение или дурнота. В области инъекции может возникнуть покраснение.
Группы крови:
Группы крови очень важны при переливании крови от человека к другому. Группы крови классифицируются как A, B, AB или O и резус-фактор. Резус-фактор относится к наличию или отсутствию в крови специфического антигена, вещества, способного стимулировать иммунный ответ. Итак, вы либо резус-положительны, либо резус-отрицательны, что означает, что вы являетесь носителем антигена или нет, т.е.е. если у вас группа крови (A+ve), это означает, что у вас группа крови A, а резус-фактор положительный, а (A-ve) означает, что у вас группа крови A, а резус-фактор отрицательный. Положительный резус более распространен, чем отрицательный резус, так как это доминантный ген.
| А+ | * | * | | | | | * | * |
| А- | | * | | | | | | * |
| Б+ | | | * | * | | | * | * |
| Б- | | | | * | | | | * |
| AB+ | * | * | * | * | * | * | * | * |
| AB- | | * | | * | | * | | * |
| О+ | | | | | | | * | * |
| О- | | | | | | | | * |
В экстренных случаях кровь первой группы может быть введена любому человеку..jpg) Человек группы АВ может получать кровь любой группы и сдавать плазму всем группам крови. Таким образом, группа крови О считается вседающей группой, а группа крови АВ считается получающей от всех группой.
Человек группы АВ может получать кровь любой группы и сдавать плазму всем группам крови. Таким образом, группа крови О считается вседающей группой, а группа крови АВ считается получающей от всех группой.
Необходимые лабораторные анализы перед сдачей крови
- Группа крови и резус-фактор, который определяет положительную или отрицательную группу крови.
- Тест на наличие вирусных антител по группам крови.
- Наличие гепатита (В, С).
- Тест на ВИЧ/СПИД.
- Болезни, передающиеся половым путем, такие как сифилис.
КОГДА НЕЛЬЗЯ СДАВАТЬ КРОВЬ
Кто может сдавать кровь?
Большинство людей могут сдавать кровь, если они
- в возрасте от 16 до 65 лет
- весом более 50 кг
- вести сексуально безопасный образ жизни
- наслаждайтесь хорошим здоровьем
- стремятся помогать другим и поэтому будут делать пожертвования по правильным причинам
Форма согласия родителей для детей в возрасте 16–17 лет
Почему не все могут сдавать кровь?
Каждый раз, когда человек сдает кровь, он должен соответствовать критериям приемлемости донора, разработанным для защиты здоровья как донора, так и реципиента. Служба крови регулярно пересматривает рекомендации для доноров, чтобы убедиться, что они продолжают соответствовать международным стандартам обеспечения качества.
Служба крови регулярно пересматривает рекомендации для доноров, чтобы убедиться, что они продолжают соответствовать международным стандартам обеспечения качества.
При каких обстоятельствах нельзя сдавать кровь?
К сожалению, вы никогда не сможете сдать кровь, если
- Вы ВИЧ-инфицированы
- У вас гепатит В
- Вы перенесли сердечный приступ или инсульт
- У вас диабет 1 типа, и вы вводите себе инсулин
- Вы беременны и/или кормите грудью
- Вы страдаете анемией
- У вас был рак
К сожалению, вы не сможете сдать кровь в этот день, если вы:
- не соответствуют нашим основным критериям донорства
- ничего не ел за три-четыре часа до сдачи крови
- есть какая-либо инфекция (даже простуда!) – симптомы должны отсутствовать не менее 7 дней
- лечатся антибиотиками – после окончания лечения необходимо подождать не менее недели
- перенесли серьезную операцию в течение последних шести месяцев
- ожидают операции в течение шести недель
- занимались сексом с новым партнером в течение последних шести месяцев
- имели более одного сексуального партнера за последние шесть месяцев
- имели сексуальный контакт за последние шесть месяцев с кем-то, чье половое прошлое вам неизвестно
- подозревают, что вы могли заразиться венерическим заболеванием, таким как ВИЧ или сифилис
- осведомлены о том, что вы заразились венерическим заболеванием, таким как ВИЧ или сифилис
- принимают определенные лекарства или перенесли какое-либо серьезное заболевание.
 Пожалуйста, обсудите это с дежурной медсестрой клиники или позвоните нам и попросите поговорить с сестрой Джудит по телефону 061 386 300. .
Пожалуйста, обсудите это с дежурной медсестрой клиники или позвоните нам и попросите поговорить с сестрой Джудит по телефону 061 386 300. .
Я недавно употреблял алкоголь. Могу ли я еще пожертвовать?
Нет. NamBTS не берет кровь ни у кого в состоянии алкогольного опьянения, потому что интоксикация может повлиять на способность понимать и отвечать на анкету и декларацию донора, а также переносить изъятие крови.
Я принимаю антибиотики.Могу ли я пожертвовать?
Это будет зависеть от того, почему вы принимаете антибиотики.
Если вы принимаете антибиотики по поводу текущей инфекции, инфекция должна пройти как минимум неделю назад, а прием антибиотиков должен быть завершен за пять дней до сдачи крови.
Если вы принимаете профилактические антибиотики (миноциклин, доксициклин или эритромицин) для лечения легких форм акне, вы можете стать донором. В некоторых случаях допустимы профилактические антибиотики, используемые там, где нет текущей инфекции. Если вы сомневаетесь, свяжитесь с нами.
Если вы сомневаетесь, свяжитесь с нами.
Я принимаю антидепрессанты. Могу ли я пожертвовать?
Да, если вы физически здоровы. Прием антидепрессанта, как правило, не является причиной для отсрочки, если вы чувствуете себя хорошо и у вас нет побочных эффектов от лекарства.
Я принимаю лекарства от высокого кровяного давления. Могу ли я пожертвовать?
Да, если артериальное давление в норме и контролируется. Лекарства для контроля артериального давления приемлемы, если ваше артериальное давление адекватно контролируется, стабильно и вы не испытываете никаких побочных эффектов, связанных с вашими лекарствами.
У меня был рак. Могу ли я пожертвовать?
В большинстве случаев да, после пяти лет лечения. Пятилетняя отсрочка предназначена для защиты здоровья донора, гарантируя, насколько это возможно, что рак исчезнет и не повторится. Тем не менее, люди с историей рака, такого как лейкемия, лимфома и миелома, которые напрямую связаны с системой выработки крови, навсегда исключены из донорства во благо их собственного здоровья. Пожалуйста, свяжитесь с нами для получения дополнительной информации.
Пожалуйста, свяжитесь с нами для получения дополнительной информации.
Я принимаю лекарства для снижения уровня холестерина. Могу ли я пожертвовать?
Да. Лекарства, снижающие уровень холестерина, назначенные для предотвращения ишемической болезни сердца, не влияют на вашу способность быть донором. Однако люди с ишемической болезнью сердца не должны сдавать кровь ради собственного здоровья и безопасности.
Я принимаю противозачаточные таблетки. Могу ли я пожертвовать?
Да.Прием оральных контрацептивов не влияет на вашу способность быть донором.
У меня месячные. Могу ли я пожертвовать?
Да. Если вы чувствуете себя хорошо в день донорства.
У меня диабет. Могу ли я пожертвовать?
Да, если у вас нет осложнений от диабета, таких как проблемы с глазами, кровеносными сосудами или почками, и ваше состояние хорошо контролируется диетой или пероральными препаратами. Однако, если вам требуются инъекции инсулина для контроля диабета, вы не сможете стать донором. Пожалуйста, свяжитесь с нами для получения дополнительной информации.
Однако, если вам требуются инъекции инсулина для контроля диабета, вы не сможете стать донором. Пожалуйста, свяжитесь с нами для получения дополнительной информации.
Я пережил сердечный приступ. Могу ли я пожертвовать?
Нет, для вашего здоровья и безопасности.
У меня был гепатит. Могу ли я пожертвовать?
Вы можете сдавать кровь через 12 месяцев после полного выздоровления, если у вас был гепатит А или В.Обратите внимание, однако, что вы никогда не сможете быть донором, если у вас есть/был гепатит С.
У меня был инсульт. Могу ли я пожертвовать?
К сожалению нет, для вашего же здоровья и благополучия.
Мне только что сделали новый пирсинг. Могу ли я пожертвовать?
Нет. Только через 6 месяцев после пирсинга вы можете стать донором.
Я только что сделал новую татуировку. Могу ли я пожертвовать?
Могу ли я пожертвовать?
Нет. Только через 6 месяцев после нанесения татуировки вы можете стать донором.
Оценка пригодности доноров крови к лечению
Фарм США . 2015;40(2):40-43.
РЕЗЮМЕ: Отсрочка донорства крови приводит к потере большого количества доноров, что сильно влияет на снабжение кровью в Соединенных Штатах. Лекарственный профиль донора является одной из причин отсрочки из соображений безопасности донора или реципиента.FDA разработало рекомендации по отсрочкам из-за лекарств. Фармацевты могут использовать эти рекомендации, а также свои знания о лекарствах, чтобы сократить ненужные отсрочки и обеспечить безопасность доноров и реципиентов.
Центры донорства крови в США ежегодно собирают более 15,7 млн донаций от 9,2 млн доноров. 1,2 Хотя это может показаться чрезмерным, ежедневно требуется более 41 000 донаций, что соответствует примерно 14. 7 миллионов ежегодно. По оценкам, 38% населения США имеют право сдавать кровь, хотя на самом деле сдают кровь менее 10%. 1,2
7 миллионов ежегодно. По оценкам, 38% населения США имеют право сдавать кровь, хотя на самом деле сдают кровь менее 10%. 1,2
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) обеспечивает безопасность системы кровоснабжения всей страны с помощью систем, которые, в частности, защищают от передачи инфекций. 3 Многие из тех, кто добровольно сдает кровь, каждый год откладываются по причинам безопасности донора или реципиента.Несмотря на то, что отсрочка в большинстве случаев носит временный характер, она отпугивает добровольцев, которые часто не возвращаются, чтобы сдать кровь. Одно исследование показало, что 12,8% из примерно 48 миллионов доноров, представившихся в период с 2001 по 2006 год в США, были отсрочены. 4 За эти 6 лет отсрочка из-за безопасности реципиента привела к временной и бессрочной потере около 650 000 доноров, а отсрочка из-за безопасности донора привела к потере более 1 миллиона доноров. 4
4
Здоровые люди старше 17 лет (16 лет, если у них есть подписанное согласие родителей) и весом не менее 110 фунтов могут пройти дополнительный скрининг на соответствие критериям донорства. 5 Скрининг обычно проводится с использованием Опросника донорской истории (DHQ) или его сокращенной версии (aDHQ). В дополнение к проверке недавних поездок за пределы США и анализу любых заболеваний, которые могут быть у донора, перед забором крови следует также принять во внимание профиль лекарственного препарата донора (если таковой имеется). Кровь доноров, принимающих лекарства, может содержать наркотики, которые могут представлять опасность для реципиента или влиять на качество переливания. Кроме того, профиль наркотиков донора может быть признаком состояния, которое может помешать человеку сдавать кровь.
Потеря большого количества доноров подчеркивает необходимость для медицинских работников более тщательного скрининга доноров перед отсрочкой. Одна из первых статей по этому вопросу была опубликована в 1989 г. и обновлена в 2001 г. 6,7 Руководство FDA основано на рекомендациях Американской ассоциации банков крови (AABB), которые наиболее широко используются в США. 8
и обновлена в 2001 г. 6,7 Руководство FDA основано на рекомендациях Американской ассоциации банков крови (AABB), которые наиболее широко используются в США. 8
Лекарства могут влиять на способность человека сдавать кровь как прямо, так и косвенно.На окончательное решение об отсрочке влияют различные факторы, в том числе 9 :
- Тип переливания, для которого будет использоваться кровь
- Концентрация лекарственного средства в плазме донора
- Фармакологические свойства лекарственного средства
- Наличие любых активных метаболитов лекарственного средства может взаимодействовать со следами наркотиков в перелитой крови.
Типы переливаний крови: На заре медицины для переливания использовалась цельная кровь.С развитием медицинских технологий теперь можно выделять различные компоненты крови и переливать только то, что необходимо, включая эритроциты, тромбоциты, плазму или гранулоциты. Переливание эритроцитов является наиболее распространенным типом, тогда как вливание гранулоцитов встречается довольно редко. Информация о типе переливания крови, для которого берется кровь, может повлиять на отсрочку, поскольку не все лекарства влияют на все типы инфузий. Например, присутствие антитромбоцитарного препарата клопидогреля в донорской крови повлияет только на инфузию тромбоцитов; следовательно, донора, возможно, не придется откладывать, если требуется переливание только плазмы.Различные виды переливания крови описаны в ТАБЛИЦА 1. 10
Переливание эритроцитов является наиболее распространенным типом, тогда как вливание гранулоцитов встречается довольно редко. Информация о типе переливания крови, для которого берется кровь, может повлиять на отсрочку, поскольку не все лекарства влияют на все типы инфузий. Например, присутствие антитромбоцитарного препарата клопидогреля в донорской крови повлияет только на инфузию тромбоцитов; следовательно, донора, возможно, не придется откладывать, если требуется переливание только плазмы.Различные виды переливания крови описаны в ТАБЛИЦА 1. 10
Концентрации лекарственных средств: Концентрация любого лекарственного средства, присутствующего в плазме донора, будет зависеть от количества вводимого лекарственного средства, времени между введением лекарственного средства и сдачей крови, пути введения и фармакокинетики препарата. конкретного препарата. 9
Лекарства, требующие отсрочки В следующих параграфах обсуждаются препараты, которые могут привести к отсрочке сдачи крови. ТАБЛИЦА 2 содержит сокращенную версию Списка отложенных лекарств AABB. 8
ТАБЛИЦА 2 содержит сокращенную версию Списка отложенных лекарств AABB. 8
Тератогенные, фетотоксические и эмбриотоксические препараты: Как правило, доноры, принимающие препараты, которые могут быть тератогенными, фетотоксичными или эмбриотоксичными для беременных женщин, включая ретиноиды, талидомид, вальпроевую кислоту и антагонисты витамина К, откладываются. Однако многие сообщения показали, что концентрации ниже 3% терапевтического уровня тератогена, по-видимому, не вызывают врожденных дефектов. 11-13 Кроме того, производители таких препаратов заявляют, что эти агенты не вредны для будущего ребенка в концентрациях ниже 3%, даже несмотря на то, что их вкладыши в упаковки могут не указывать это в целях судебного разбирательства. 9 Это означает, что у лиц, принимающих такие лекарства, есть возможность сдать кровь.
Было высказано предположение, что доноры, у которых концентрация любого из тератогенных препаратов превышает 0,000001%, должны быть отсрочены. Требуется 28 периодов полувыведения из плазмы после приема последней дозы, чтобы концентрация препарата упала ниже этого уровня. 7
Требуется 28 периодов полувыведения из плазмы после приема последней дозы, чтобы концентрация препарата упала ниже этого уровня. 7
Антиандрогены: Дутастерид и финастерид являются ингибиторами 5-редуктазы, одобренными для лечения доброкачественной гиперплазии предстательной железы. Это препараты категории X для беременных, поэтому донорам крови рекомендуется отсрочка приема любого из этих препаратов. 8,14,15 Финастерид широко распространен и имеет конечный период полувыведения 4.от 7 до 7,1 часов. 15 FDA рекомендует отсрочить прием финастерида донорами крови на 1 месяц, хотя одно исследование подсчитало, что 3-дневного периода отсрочки после последней дозы должно быть достаточно. 8,9 Дутастерид имеет большой объем распределения (300-500 л), сильно связывается с альбумином плазмы (99,0%) и кислым гликопротеином альфа-1 (96,6%), а конечный период полувыведения составляет примерно 5 недель в стабильном состоянии. 14 Пациентам, принимающим дутастерид, рекомендуется отложить прием последней дозы на 6 месяцев. 8
8
Ретиноиды: Ретиноиды, такие как изотретиноин, ацитретин и этретинат, обычно используются для лечения дерматологических заболеваний.
Изотретиноин ингибирует функцию сальных желез и показан для лечения тяжелых, упорных кистозных угрей. Это препарат категории X для беременных, который может вызывать неврологические и сердечно-сосудистые нарушения у неродившегося плода. 16 Изотретиноин является самым сильным тератогеном для человека после талидомида, и его использование регулируется системой iPLEDGE.Он сильно связывается с белками плазмы (~ 99%), и, как сообщается, его период полувыведения из плазмы составляет до 167 часов. 17,18 Производитель рекомендует отложить сдачу крови на 1 месяц после последней дозы. 18
Этретинат (тегисон; больше не доступен в США) и его метаболит ацитретин являются тератогенными препаратами, используемыми при лечении псориаза. 19 Перед выводом препарата с рынка США Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) рекомендовало навсегда отстранить любого донора, принимавшего этретинат. 20
20
Ацитретин (сориатан) регулируется Do Your P.A.R.T. (Предотвращение беременности активно требуется во время и после лечения) из-за его тератогенного потенциала. 21 Высоко связывается с белками плазмы (99,9%), особенно с альбумином. Производитель ацитретина рекомендует пациентам, принимающим препарат, подождать 3 года после последней дозы, прежде чем сдавать кровь. 21
Нетератогенные препараты: Нетератогенные препараты с дозозависимыми фармакодинамическими концентрациями ниже 3% (что соответствует примерно 5 периодам полувыведения) в донорской крови обычно считаются безопасными, особенно для инфузий, содержащих 250 мл или более плазмы. 7,9
Ингибиторы агрегации тромбоцитов: Было показано, что значительное число доноров принимали лекарства, влияющие на активность тромбоцитов. 22 Доноры, принимающие необратимые ингибиторы тромбоцитов, включая ацетилсалициловую кислоту и тиенопиридины (клопидогрел и тиклопидин), должны быть отсрочены, особенно если донорская кровь будет использоваться для инфузии тромбоцитов, поскольку это может повлиять на способность реципиента к свертыванию крови. Кроме того, детям младше 12 лет нельзя вливать кровь, содержащую ацетилсалициловую кислоту, из-за риска развития синдрома Рея. Поскольку продолжительность жизни тромбоцитов человека составляет около 10 дней, должно быть достаточно периода отсрочки около 10 дней после введения последней дозы ингибиторов тромбоцитов. 22
Кроме того, детям младше 12 лет нельзя вливать кровь, содержащую ацетилсалициловую кислоту, из-за риска развития синдрома Рея. Поскольку продолжительность жизни тромбоцитов человека составляет около 10 дней, должно быть достаточно периода отсрочки около 10 дней после введения последней дозы ингибиторов тромбоцитов. 22
Клопидогрел действует через активный метаболит. 23 Метаболит необратимо связывается с рецепторами аденозиндифосфата (АДФ) класса P2Y12 на тромбоцитах.Клопидогрел используется для лечения острого коронарного синдрома, недавно перенесенного инфаркта миокарда, недавнего инсульта или установленного заболевания периферических артерий. Его период полувыведения составляет около 6 часов после приема дозы 75 мг, а период полувыведения активного метаболита — 30 минут. Производитель клопидогреля (Плавикс) указывает, что время кровотечения и агрегация тромбоцитов у пациента должны вернуться к исходным значениям через 5 дней после приема последней дозы. 23
23
Тиклопидин влияет на функцию мембран тромбоцитов, ингибируя АДФ-индуцированное связывание тромбоцитов с фибриногеном и последующие взаимодействия тромбоцитов. 24 Он в высокой степени связывается с белками плазмы (98%), и его период полувыведения составляет от 14 до 21 дня после достижения равновесной концентрации. 24
Селективные ингибиторы обратного захвата серотонина (СИОЗС) и ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН) действуют как обратимые ингибиторы тромбоцитов. Доноры, принимающие эти препараты, также должны быть отстранены на несколько дней, пока их уровень не упадет ниже 3%. 9
Плохо всасывающиеся препараты: Препараты с низким системным эффектом или без него, такие как колестипол (средство, снижающее уровень холестерина) и нистатин (противогрибковый препарат), можно не принимать во внимание, и доноров не нужно откладывать. 9
Витаминные или минеральные добавки: Поскольку большинство препаратов для замены витаминов или минералов обычно не превышают эндогенные уровни соответствующего соединения, в большинстве случаев отсрочка не требуется. Однако особое внимание следует уделять высококонцентрированным препаратам. Дополнительно следует проверить уровень жирорастворимых витаминов (А, D, Е и К) в крови, которую переливают беременной женщине. 9
Однако особое внимание следует уделять высококонцентрированным препаратам. Дополнительно следует проверить уровень жирорастворимых витаминов (А, D, Е и К) в крови, которую переливают беременной женщине. 9
Безрецептурные препараты: Хотя безрецептурные препараты доступны без рецепта, некоторые продукты могут содержать активные молекулы, которые могут не подходить получателю (например, зверобой). Кроме того, следы этих препаратов могут взаимодействовать с лекарствами, которые уже принимает реципиент. 9
Экспериментальные лекарства: Доноры, принимающие экспериментальные лекарства в рамках клинических испытаний, должны быть отстранены на 12 месяцев, если не указано иное.Кроме того, рекомендуется связаться с исследовательской группой до забора крови. 8,25
Гормон роста человека: Гормон роста, полученный из гипофиза человека, используется в педиатрии для лечения низкого роста из-за дефицита гормона роста. Гормон роста был связан с болезнью Крейтцфельдта-Якоба в ряде исследований. 26-28 По этой причине FDA рекомендует навсегда отстранить доноров, которые принимали гормон роста. 8,25
Гормон роста был связан с болезнью Крейтцфельдта-Якоба в ряде исследований. 26-28 По этой причине FDA рекомендует навсегда отстранить доноров, которые принимали гормон роста. 8,25
Инсулин: Бычий инсулин, импортированный из стран, где было обнаружено коровье бешенство, может содержать материал от инфицированного крупного рогатого скота. По этой причине FDA рекомендует навсегда отстранить доноров, которые использовали бычий инсулин. 8,25
Иммуноглобулин против гепатита В (HBIG): HBIG показан для постконтактной профилактики инфекции гепатита В. FDA рекомендует, чтобы доноры, которым была сделана инъекция HBIG, были отложены на 12 месяцев, чтобы убедиться, что инъекция была эффективной и гепатит был вылечен. 8,25
Глюкокортикоиды и иммунодепрессанты: Хотя рекомендаций по отсрочке приема глюкокортикоидов или иммунодепрессантов нет, полезно отметить, что эти препараты могут маскировать симптомы воспаления или инфекции. В этом случае переливание крови может фактически передать инфекцию реципиенту. 29
В этом случае переливание крови может фактически передать инфекцию реципиенту. 29
Запрещенные наркотики или анаболические стероиды: Лицам, принимавшим запрещенные наркотики или анаболические стероиды, не следует сдавать кровь из-за риска передачи латентных заболеваний, передающихся через кровь, таких как ВИЧ, которые могут быть не обнаружены сразу. 29
Лекарства, которые могут указывать на основное заболевание: Некоторые лекарства сами по себе могут не представлять риска для реципиента, но могут указывать на основное заболевание и тем самым представлять риск для донора. Некоторые примеры:
- Лечение астмы: у астматиков может наблюдаться снижение общей кислородной емкости артерий после забора крови 29
- Сердечно-сосудистые препараты: кровотечение более вероятно у пациентов, принимающих антикоагулянты 29 ; Было показано, что у лиц, принимающих бета-блокаторы, наблюдается усиление вазовагальных реакций после сдачи крови 30
- Противосудорожные средства: потеря сознания после сдачи крови может привести к судорогам у пациентов с эпилепсией.
 29
29
Требования к сдаче крови могут различаться в разных учреждениях. Более обширный список лекарств, которые следует рассмотреть, и периоды их отсрочки доступны в Интернете в Центре донорства крови Университета Северной Каролины. 31
Должность фармацевтаФармацевты могут использовать свой опыт в области лекарственных препаратов, чтобы избежать ненужных отсрочек и, следовательно, увеличить количество доноров крови. Кроме того, они могут обеспечить безопасность доноров и реципиентов, просматривая их профили лекарств.Одно исследование показало, что 11% доноров не полностью раскрыли свою недавнюю историю приема лекарств. 32 Фармацевты должны информировать пациентов о важности раскрытия их полной истории болезни, включая информацию о безрецептурных препаратах, и помогать им в этом, ведя точные записи рецептов.
ССЫЛКИ 1. Райли В., Швей М., Маккалоу Дж. Пул потенциальных доноров крови в США: оценка распространенности факторов исключения доноров в пуле потенциальных доноров. Переливание. 2007;47(7):1180-1188.
Переливание. 2007;47(7):1180-1188.
2. Американский Красный Крест. Факты и статистика крови. www.redcrossblood.org/learn-about-blood/blood-facts-and-statistics. По состоянию на 28 августа 2014 г.
3. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Вакцины, кровь и биопрепараты. Вопросы о крови. www.fda.gov/BiologicsBloodVaccines/BloodBloodProducts/QuestionsaboutBlood/default.htm. По состоянию на 28 августа 2014 г.
4. Зоу С., Мусави Ф., Нотари Е.П. и др. Отсрочка донорства и связанная с этим потеря доноров в Службе крови Американского Красного Креста с 2001 по 2006 год. Переливание. 2008;48(12):2531-2539.
5. Американский Красный Крест. Квалификационные требования. www.redcrossblood.org/donating-blood/eligibility-requirements. По состоянию на 29 августа 2014 г.
6. Фернер Р.Е., Дунстан Дж.А., Чаплин С., Бэрд Г.М. Наркотики в донорской крови. Ланцет. 1989;2(8654):93-94.
7. Stichtenoth DO, Deicher HR, Frolich JC.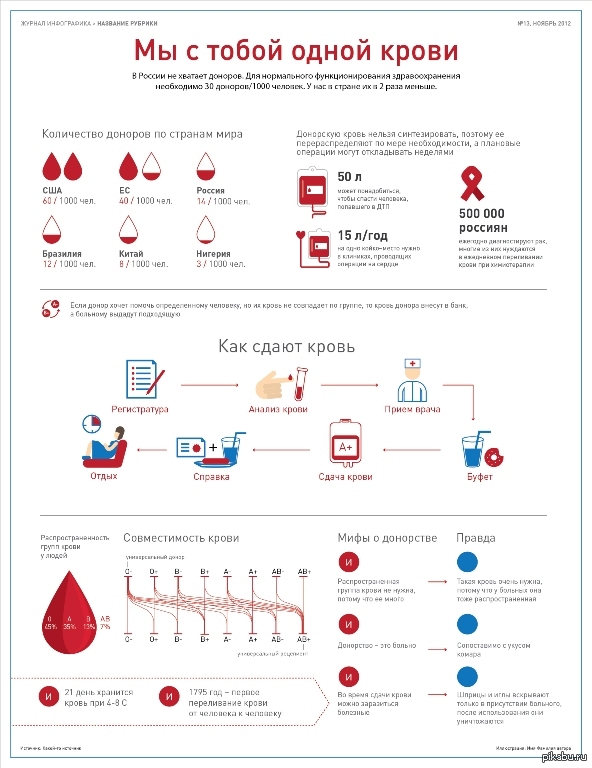 Доноры крови
Доноры крови
по лекарствам. Нужны ли отсрочки? Eur J Clin Pharmacol. 2001;57(6-7):433-440.
8.Американская ассоциация банков крови (AABB). Список отложенных лекарств . ДКВ v1.3. Пересмотрено в августе 2013 г. По состоянию на 5 сентября 2014 г.
9. Becker CD, Stichtenoth DO, Wichmann MG, et al. Доноры крови, принимающие лекарства — подход, направленный на минимизацию лекарственной нагрузки для реципиентов продуктов крови и ограничение отсрочки доноров. Transfus Med Hemother. 2009;36(2):107-113.
10. Американский Красный Крест. Сборник практических рекомендаций по переливанию крови . 2-е изд. Вашингтон, округ Колумбия: Американский национальный Красный Крест; 2013. www.redcrossblood.org/sites/arc/files/59802_compendium_brochure_v_6_10_9_13.pdf. По состоянию на 28 августа 2014 г.
11. Schaefer C, Hannemann D, Meister R, et al. Антагонисты витамина К и исход беременности. Многоцентровое проспективное исследование. Тромб Гемост. 2006;95(6):949-957.
2006;95(6):949-957.
12. Schaefer C, Peters PWJ, Miller RK. Лекарственные препараты во время беременности и лактации: варианты лечения и оценка рисков .2-е изд. Нью-Йорк, штат Нью-Йорк: Elsevier/Academic Press; 2007.
13. Шардейн Ю.Л. Химически индуцированные врожденные дефекты. 3-е изд. Нью-Йорк, штат Нью-Йорк: Марсель Деккер; 2000.
14. Вкладыш в упаковку Аводарт (дутастерид). Research Triangle Park, Северная Каролина: GlaxoSmithKline; Сентябрь 2014 г. https://www.gsksource.com/gskprm/htdocs/documents/AVODART-PI-PIL.PDF. По состоянию на 5 сентября 2014 г.
15. Проскар (финастерид) информация для пациентов. Станция Уайтхаус, Нью-Джерси: Merck & Co, Inc; Сентябрь 2013 г. www.merck.com/product/usa/pi_circulars/p/proscar/proscar_ppi.pdf. По состоянию на 8 сентября 2014 г.
16. Prahalada S, Tarantal AF, Harris GS, et al. Влияние финастерида, ингибитора 5-альфа-редуктазы 2 типа, на развитие плода у макак-резусов (Macaca mulatta). Тератология. 1997;55(2):119-131.
1997;55(2):119-131.
17. Нулман И., Беркович М., Кляйн Дж. и др. Стабильная фармакокинетика изотретиноина и его 4-оксометаболита: значение для безопасности плода. J Clin Pharmacol. 1998;38(10): 926-930.
18. Монография о препарате аккутан (изотретиноин). Миссиссога, ON: Хоффман Ла Рош; 1982-2014 гг. www.rochecanada.com/fmfiles/re7234008/Research/ClinicalTrialsForms/Products/ConsumerInformation/MonographsandPublicAdvisories/Accutane/Accutane_PM_E.pdf. По состоянию на 8 сентября 2014 г.
19. Гейгер Дж. М., Баудин М., Сорат Дж. Х. Тератогенный риск при лечении этретинатом и ацитретином. Дерматология. 1994; 189(2): 109-116.
20. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Отстранение от доноров крови и плазмы – медикаментов. 28 июля 1993 г.www.fda.gov/downloads/BiologicsBloodVaccines/…/UCM062813.pdf. По состоянию на 8 сентября 2014 г.
21. Сориатан (ацитретин) вкладыш. Research Triangle Park, Северная Каролина: Stiefel Laboratories, Inc; Май 2014 г. https://www.gsksource.com/gskprm/htdocs/documents/SORIATANE-PI-MG.PDF. По состоянию на 8 сентября 2014 г.
https://www.gsksource.com/gskprm/htdocs/documents/SORIATANE-PI-MG.PDF. По состоянию на 8 сентября 2014 г.
22. Курверс Дж., Диелис А.В., Хиреманс Дж., ван Верш Дж.В. Функция тромбоцитов у доноров цельной крови нарушена: действие обезболивающих. Переливание. 2007;47(1):67-73.
23.Плавикс (клопидогрел) вкладыш в упаковку. Бриджуотер, Нью-Джерси: Партнерство Bristol-Myers Squibb/Sanofi Pharmaceuticals; Декабрь 2013 г. http://packageinserts.bms.com/pi/pi_plavix.pdf. По состоянию на 8 сентября 2014 г.
24. Вкладыш в упаковку тиклодипина. Торонто, Онтарио: Genpharm Inc; Август 1998 г. www.accessdata.fda.gov/drugsatfda_docs/anda/99/75161_Ticlopidine%20Hydrochloride_Prntlbl.pdf. По состоянию на 8 сентября 2014 г.
25. УЛХ. Список отложенных лекарств . ДКВ v1.3. Действует с мая 2008 г. www.fda.gov/downloads/biologicsbloodvaccines/bloodbloodproducts/approvedproducts/licensedproductsblas/blooddonorscreening/ucm213553.пдф. По состоянию на 28 августа 2014 г.
26. Льюис А.М., Ю.М., ДеАрмонд С.Дж. и соавт. Ятрогенная болезнь Крейтцфельдта-Якоба, связанная с гормоном роста человека, с аномальной визуализацией. Арка Нейрол. 2006;63(2):288-290.
27. Caboclo LO, Huang N, Lepski GA, et al. Ятрогенная болезнь Крейтцфельдта-Якоба после терапии гормоном роста человека: клинический случай. Арк Нейропсихология. 2002;60(2-В): 458-461.
28. Croes EA, Roks G, Jansen GH, et al. Болезнь Крейтцфельдта-Якоба через 38 лет после диагностического использования гормона роста человека. J Нейрол Нейрохирург Психиатрия. 2002;72(6):792-793.
29. Льюис Г. Вопрос из практики: означают ли мои лекарства, что я не могу сдавать кровь? Pharm J. 2013; 290:679.
30. Pisciotto P, Sataro P, Blumberg N. Частота побочных реакций у доноров крови, принимающих антигипертензивные препараты. Переливание. 1982;22(6):530-531.
31. Центр донорства крови Университета Северной Каролины. График отсрочки приема лекарств и лекарств. Апрель 2010 г. https://www.unchealthcare.org/site/blood_donation_center/Drugs%20and%20Medication%20Deferral%20Chart%20April%202010.pdf. По состоянию на 28 августа 2014 г.
Апрель 2010 г. https://www.unchealthcare.org/site/blood_donation_center/Drugs%20and%20Medication%20Deferral%20Chart%20April%202010.pdf. По состоянию на 28 августа 2014 г.
32. Melanson SE, Stowell CP, Flood JG, et al. Точно ли история донорства крови отражает использование отпускаемых по рецепту лекарств? Сравнение донорского анамнеза и токсикологического анализа сыворотки. Переливание. 2006;46(8):1402-1407.
Чтобы прокомментировать эту статью, обращайтесь по адресу rdavidson@uspharmacist.com.
Обновленная информация для учреждений крови о пандемии COVID-19 и донорстве крови
11 января 2022 г.
FDA продолжает тесно сотрудничать с CDC и другими федеральными и международными агентствами для мониторинга пандемии коронавирусной болезни 2019 (COVID-19), вызванной вирусом SARS-CoV-2. Респираторные вирусы, как правило, не передаются при переливании крови. Во всем мире не было зарегистрировано ни одного случая заражения коронавирусом, передаваемым при переливании крови, включая SARS-CoV-2.
Респираторные вирусы, как правило, не передаются при переливании крови. Во всем мире не было зарегистрировано ни одного случая заражения коронавирусом, передаваемым при переливании крови, включая SARS-CoV-2.
Обычные меры, используемые для определения права донора крови, предотвращают сдачу крови лицами с клиническими респираторными инфекциями. Например, доноры крови должны быть в добром здравии и иметь нормальную температуру в день сдачи (21 CFR 630.10).
Крайне важно, чтобы здоровые люди продолжали сдавать кровь и компоненты крови, включая исходную плазму.
Соображения
- FDA не рекомендует использовать лабораторные тесты на COVID-19 для скрининга рутинных доноров крови.
- Ответственный врач учреждения службы крови должен оценивать потенциальных доноров и определять их соответствие требованиям (21 CFR 630.5). Донор должен быть в добром здравии и соответствовать всем критериям приемлемости донора в день донорства (21 CFR 630.
 10). Ответственный врач может рассмотреть следующее:
10). Ответственный врач может рассмотреть следующее:- лиц с диагнозом COVID-19 или с подозрением на COVID-19, имеющих симптоматическое заболевание, воздерживаются от сдачи крови не менее 10 дней после полного исчезновения симптомов,
- человек с положительным диагностическим тестом на SARS-CoV-2 (т.г., мазок из носоглотки), но симптомы никогда не проявлялись, воздержаться от донорства как минимум в течение 10 дней после даты положительного результата теста,
- человек, которые прошли тестирование и получили положительный результат на антитела к SARS-CoV-2, но у которых не было предварительного диагностического тестирования и у которых никогда не было симптомов, могут быть донорами без периода ожидания и без выполнения диагностического теста (например, мазка из носоглотки),
- человек, которые получили нереплицирующуюся, инактивированную вакцину или вакцину против COVID-19 на основе мРНК, могут сдавать кровь без периода ожидания,
- человек, получивших живую аттенуированную вирусную вакцину против COVID-19, воздерживаются от сдачи крови в течение короткого периода ожидания (т.
 г., 14 дней) после получения вакцины,
г., 14 дней) после получения вакцины, - человек, которые не уверены в том, какая вакцина против COVID-19 была введена, воздерживаются от донорства в течение короткого периода ожидания (например, 14 дней), если есть вероятность, что человек получил живую ослабленную вирусную вакцину.
FDA будет продолжать следить за ситуацией и выпускать обновленную информацию по мере ее поступления.
Ресурсы:
Текущее содержание:
Переливание крови и продуктов крови: показания и осложнения
1.Эбер ПК,
Уэллс Г,
Блайхман М.А.,
и другие.
Многоцентровое, рандомизированное, контролируемое клиническое исследование требований к переливанию крови при интенсивной терапии. Требования к переливанию крови у исследователей интенсивной терапии, Canadian Critical Care Trials Group [опубликованное исправление появляется в N Engl J Med. 1999;340(13):1056]. N Английский J Med .
1999;340(6):409–417….
Требования к переливанию крови у исследователей интенсивной терапии, Canadian Critical Care Trials Group [опубликованное исправление появляется в N Engl J Med. 1999;340(13):1056]. N Английский J Med .
1999;340(6):409–417….
2. Лакруа Дж., Эбер ПК, Хатчисон Дж.С., и другие.; следователи ТРИПИКУ; Канадская группа по исследованиям в области интенсивной терапии; Сеть исследователей острых травм легких и сепсиса у детей. Стратегии трансфузии для пациентов в детских отделениях интенсивной терапии. N Английский J Med . 2007;356(16):1609–1619.
3. Кинг К.Е., Бандаренко Н.Г. Гемотрансфузионная терапия: Справочник врача. 9-е изд. Бетесда, Мэриленд: Американская ассоциация банков крови; 2008: 236.
4. Клейн Х.Г., Спан ДР, Карсон Дж.Л. Переливание эритроцитарной массы в клинической практике. Ланцет . 2007;370(9585):415–426.
5. Феррарис В. А.,
Феррарис СП,
Саха СП,
и другие.
Периоперационное переливание крови и сохранение крови в кардиохирургии: руководство по клинической практике Общества торакальных хирургов и Общества сердечно-сосудистых анестезиологов. Энн Торак Хирург .
2007; 83 (5 доп.): S27–S86.
А.,
Феррарис СП,
Саха СП,
и другие.
Периоперационное переливание крови и сохранение крови в кардиохирургии: руководство по клинической практике Общества торакальных хирургов и Общества сердечно-сосудистых анестезиологов. Энн Торак Хирург .
2007; 83 (5 доп.): S27–S86.
6. Карлесс П.А., Генри Д.А., Карсон Дж.Л., Хеберт ПП, Макклелланд Б, Кер К.Пороги трансфузии и другие стратегии проведения аллогенных трансфузий эритроцитарной массы. Кокрановская система базы данных, версия . 2010;(10):CD002042.
7. Практический параметр использования свежезамороженной плазмы, криопреципитата и тромбоцитов. Целевая группа по разработке практических рекомендаций по применению свежезамороженной плазмы, криопреципитата и тромбоцитов Колледжа американских патологоанатомов. ЯМА . 1994;271(10):777–781.
8.Голландия Л.Л.,
Брукс Дж.П.
На пути к рациональному переливанию свежезамороженной плазмы: влияние переливания плазмы на результаты теста на коагуляцию. Ам Дж. Клин Патол .
2006;126(1):133–139.
Ам Дж. Клин Патол .
2006;126(1):133–139.
9. Люмбруно Г., Беннарделло Ф, Латтанцио А, Пикколи П, Россетти Г; Рабочая группа Итальянского общества трансфузионной медицины и иммуногематологии (SIMTI). Рекомендации по переливанию плазмы и тромбоцитов. Переливание крови .2009;7(2):132–150.
10. Британский комитет по стандартам в гематологии, Целевая группа по переливанию крови. Рекомендации по переливанию тромбоцитов. Бр Дж Гематол . 2003;122(1):10–23.
11. Шиффер, Калифорния, Андерсон К.С., Беннет CL, и другие. Переливание тромбоцитов для больных раком: рекомендации по клинической практике Американского общества клинической онкологии. J Клин Онкол . 2001;19(5):1519–1538.
12. Потерджой Б.С.,
Компакт-диск Джозефсона.
Тромбоциты, замороженная плазма и криопреципитат: каковы клинические доказательства их использования в отделении интенсивной терапии новорожденных? Семин Перинатол . 2009;33(1):66–74.
2009;33(1):66–74.
13. Слихтер С.Дж. Трансфузионная терапия тромбоцитами. Hematol Oncol Clin North Am . 2007;21(4):697–729, vii.
14. Ребулла П, Финацци Джи, Марангони Ф, и другие. Порог для профилактического переливания тромбоцитов у взрослых с острым миелоидным лейкозом.Gruppo Italiano Malattie Ematologiche Maligne dell’Adulto. N Английский J Med . 1997;337(26):1870–1875.
15. Каллум Дж.Л., Каркути К, Лин Ю. Криопреципитат: современное состояние знаний. Transfus Med Rev . 2009;23(3):177–188.
16. Хендриксон Дж. Э., компакт-диск Хиллера. Неинфекционные серьезные опасности переливания. Анальный аналг . 2009;108(3):759–769.
17. Вамвакас Э.С.,
Блайхман М.А.Смертность, связанная с переливанием крови: сохраняющиеся риски аллогенного переливания крови и доступные стратегии их предотвращения. Кровь .
2009;113(15):3406–3417.
Кровь .
2009;113(15):3406–3417.
18. Гейнс А.Р., Ли-Строка Х, Берн К., и другие. Исследование того, согласуется ли острый гемолиз, связанный с внутривенным (человеческим) введением иммуноглобулина Rh(o)(D) для лечения иммунной тромбоцитопенической пурпуры, с моделью острой гемолитической трансфузионной реакции. Переливание . 2009;49(6):1050–1058.
19. Лихтигер Б, Перри-Торнтон Э. Гемолитические трансфузионные реакции у онкологических больных: опыт крупного онкологического центра. J Клин Онкол . 1984;2(5):438–442.
20. Рейтер Дж.С., Сандерс К.Ф., Брехер М.Е., Джонс Х.Г., Бандаренко Н. Частота аллергических реакций на свежезамороженную плазму или криосупернатант плазмы при лечении тромботической тромбоцитопенической пурпуры. Дж Клин Афер . 2001;16(3):134–138.
21. Пинеда А.А.,
Тасуэлл ХФ. Трансфузионные реакции, связанные с анти-IgA-антителами: отчет о четырех случаях и обзор литературы. Переливание .
1975; 15(1):10–15.
Трансфузионные реакции, связанные с анти-IgA-антителами: отчет о четырех случаях и обзор литературы. Переливание .
1975; 15(1):10–15.
22. Фибиг Э.В., Ву АХ, Кромбах Дж, Танг Дж, Нгуен К.А., Той П. Связанное с переливанием острое повреждение легких и связанная с переливанием циркуляторная перегрузка: взаимоисключающие или сосуществующие явления? Переливание .2007;47(1):171–172.
23. Энгельфрит С.П., Reesink HW, Марка А, и другие. Острое повреждение легких, связанное с переливанием крови (TRALI). Вокс Санг . 2001;81(4):269–283.
24. Стек G, Торми, Калифорния. Дефицит альфа1-антитрипсина является возможным первым событием в модели двух событий острого повреждения легких, связанного с переливанием крови: предложение и отчет о клиническом случае. Переливание . 2008;48(11):2477–2478.
25. Аддас-Карвальо М,
Саллес ТС,
Саад СТ.
Ассоциация полиморфизмов генов цитокинов с фебрильной негемолитической трансфузионной реакцией у пациентов с множественными трансфузиями. Трансфус Мед .
2006;16(3):184–191.
Аддас-Карвальо М,
Саллес ТС,
Саад СТ.
Ассоциация полиморфизмов генов цитокинов с фебрильной негемолитической трансфузионной реакцией у пациентов с множественными трансфузиями. Трансфус Мед .
2006;16(3):184–191.
26. Кинг К.Е., Шири Р.С., Томан СК, Бенсен-Кеннеди Д., Танц В.С., Несс ПМ. Универсальная лейкоредукция снижает частоту фебрильных негемолитических трансфузионных реакций на эритроциты. Переливание .2004;44(1):25–29.
27. Поповский М.А. Циркуляторная перегрузка, связанная с трансфузией: участок утолщается. Переливание . 2009;49(1):2–4.
28. Чжоу Л, Джахерио Д, Охлаждение Л, Давенпорт РД. Использование В-натрийуретического пептида в качестве диагностического маркера в дифференциальной диагностике гемотрансфузионной перегрузки. Переливание . 2005;45(7):1056–1063.
29. Уэбб И., Андерсон К. С. ТА-РТПХ.В: Андерсон К.С., изд. Научные основы трансфузионной медицины: значение для клинической практики. 2-е изд. Филадельфия, Пенсильвания: Сондерс; 2000: 420–426.
С. ТА-РТПХ.В: Андерсон К.С., изд. Научные основы трансфузионной медицины: значение для клинической практики. 2-е изд. Филадельфия, Пенсильвания: Сондерс; 2000: 420–426.
Переливание крови | Общество лейкемии и лимфомы
Переливание крови с использованием клеток, пожертвованных здоровыми добровольцами, может помочь заменить эритроциты, тромбоциты и другие компоненты крови. Некоторым людям с лейкемией, лимфомой, миеломой и другими заболеваниями или расстройствами крови, такими как наследственная анемия и апластическая анемия, требуются периодические переливания крови по нескольким причинам:
- Сам процесс заболевания иногда может мешать нормальной выработке эритроцитов, лейкоцитов и тромбоцитов в костном мозге.Например, почти всем больным лейкемией (которая в первую очередь поражает костный мозг и кровь) во время лечения требуются некоторые переливания крови.
- Многие химиотерапевтические препараты могут временно нарушать выработку клеток крови в костном мозге и угнетать функции иммунной системы.

- пациентов, перенесших трансплантацию стволовых клеток, получают высокие дозы химиотерапии, которая истощает запасы нормальных клеток крови.
У пациентов с недостаточностью показателей крови могут развиться:
- Анемия (низкое содержание эритроцитов)
- Тромбоцитопения (низкий уровень тромбоцитов)
- Лейкопения (низкий уровень лейкоцитов, либо гранулоцитов, либо лимфоцитов, либо того и другого)
Врачи используют разные подходы при принятии решения о целесообразности переливания.Как наилучшим образом сбалансировать преимущества и риски переливания крови, является предметом некоторых дискуссий в области медицины. В настоящее время политика переливания крови обычно зависит от состояния пациента, индивидуальной подготовки и опыта врача, а также от давних медицинских стандартов практики.
LLS не предоставляет ресурсы для донорства крови или органов. Для получения дополнительной информации перейдите по следующим ссылкам:
Компоненты крови
Когда вам делают переливание, вам не переливают цельную кровь. Вместо этого вы получите компоненты отфильтрованной крови. Цельная кровь берется у донора и отправляется в лабораторию для разделения, что позволяет одной сдачей крови помочь четырем пациентам и сохранить драгоценные ресурсы крови.
Вместо этого вы получите компоненты отфильтрованной крови. Цельная кровь берется у донора и отправляется в лабораторию для разделения, что позволяет одной сдачей крови помочь четырем пациентам и сохранить драгоценные ресурсы крови.
Другой процесс разделения некоторых компонентов крови называется аферезом или гемаферезом. Это включает в себя удаление определенных компонентов из крови донора и возврат ненужных частей донору.
Компоненты, которые вы можете получить отдельно путем переливания:
- Эритроциты
- Тромбоциты
- Гранулоциты (лейкоциты)
- Плазма и криопреципитат
- Гамма-глобулин
- Альбумин
Облучение крови
Редким, но потенциально опасным для жизни осложнением трансфузии является реакция трансплантата против хозяина, которая возникает, когда лейкоциты донора атакуют иммунную систему реципиента.Чтобы предотвратить это, некоторые центры облучают (лечат лучевой терапией) компоненты крови пациентов, получающих интенсивную химиотерапию, трансплантацию стволовых клеток или тех, у кого считается ослабленная иммунная система. Облучение предотвращает атаку лейкоцитов.
Облучение предотвращает атаку лейкоцитов.
Переливание эритроцитарной массы
Низкое количество эритроцитов (анемия), если его не лечить, может вызвать слабость, утомляемость и, в крайних случаях, одышку или учащенное сердцебиение. Большинство врачей назначают переливание эритроцитарной массы до того, как у пациента разовьются серьезные симптомы, особенно при лечении пожилых пациентов или тех, у кого в анамнезе есть заболевания сердца или кровеносных сосудов.В крови, сдаваемой пациентам с заболеваниями крови, всегда должны быть удалены лейкоциты путем фильтрации, процесса, называемого лейкоредукцией или лейкодеплецией. Лейкоредукция снижает риск:
- Лихорадка и озноб после переливания
- Отсутствие ответа на переливание тромбоцитов
- Передача некоторых вирусных инфекций, таких как цитомегаловирус и HTLV-1
Если вам постоянно переливают эритроцитарную массу, вы подвергаетесь риску перегрузки железом, которая, если ее не лечить, может повредить ваше сердце и печень. Вам может потребоваться лечение препаратом, называемым хелатором железа, для удаления избытка железа из организма.
Вам может потребоваться лечение препаратом, называемым хелатором железа, для удаления избытка железа из организма.
Переливание тромбоцитов
Переливание тромбоцитов проводят для предотвращения или лечения кровотечения из-за крайне низкого количества тромбоцитов (тромбоцитопения). Поддержание количества тромбоцитов на уровне более 5000 на микролитр (мкл) крови, а иногда и выше, по-видимому, снижает риск:
- Небольшие кровотечения, такие как кровотечения из носа
- Синяки на коже (экхимозы)
- Красные пятна под кожей размером с булавочную головку, вызванные кровотечением (петехии)
Не все врачи согласны с тем, что количество тромбоцитов должно сигнализировать о начале превентивных (профилактических) переливаний, поэтому решения о переливании тромбоцитов сильно различаются среди гематологов и онкологов.
Перед трансфузией из донорских единиц тромбоцитов следует удалить лейкоциты путем фильтрации и, при необходимости, их также следует облучить.
Переливание гранулоцитов
Гранулоциты представляют собой разновидность лейкоцитов. Если у вас мало или совсем нет циркулирующих лейкоцитов, у вас может развиться инфекция, не поддающаяся лечению антибиотиками. Поэтому ваш врач может назначить вам переливание гранулоцитов, что может принести некоторую пользу, пока не восстановится количество ваших собственных лейкоцитов.Клетки следует облучать перед переливанием, но не обрабатывать лейкоредукционными фильтрами. Поскольку существует неопределенность в отношении того, обеспечивают ли современные методы сбора гранулоцитов эффективную трансфузию, донорам гранулоцитов иногда вводят гранулоцитарный колониестимулирующий фактор (G-CSF) для увеличения производства лейкоцитов.
Переливание плазмы и криопреципитата
Свежезамороженная плазма (СЗП), жидкость, содержащая клетки крови, и криопреципитат, часть плазмы, которая содержит факторы свертывания крови (часто называемые для краткости крио), могут быть перелиты пациентам, чья кровь имеет аномальные или низкие уровни гемоглобина. свёртывающие белки.Проблемы могут развиться у пациентов в результате заболевания печени или инфекции. К счастью, эти состояния редко встречаются у большинства людей с раком крови, за исключением людей с промиелоцитарным лейкозом, которым могут потребоваться переливания крови для предотвращения или лечения кровотечения.
свёртывающие белки.Проблемы могут развиться у пациентов в результате заболевания печени или инфекции. К счастью, эти состояния редко встречаются у большинства людей с раком крови, за исключением людей с промиелоцитарным лейкозом, которым могут потребоваться переливания крови для предотвращения или лечения кровотечения.
Внутривенный гамма-глобулин
Гамма-глобулины представляют собой части белков плазмы, которые играют ключевую роль в предотвращении инфекции. Крайне низкий уровень гамма-глобулина может привести к повышенному риску некоторых видов бактериальных инфекций.Очень низкий уровень гамма-глобулинов характерен для хронического лимфоцитарного лейкоза. Ваш врач может увеличить низкий уровень гамма-глобулина:
- Если вам делают трансплантацию стволовых клеток
- Для снижения риска заражения цитомегаловирусом, его иммунных осложнений или лечения
Переливание альбумина
Альбумин является наиболее распространенным белком крови человека. В редких случаях переливание альбумина требуется пациентам, страдающим тяжелым нарушением функции печени.
В редких случаях переливание альбумина требуется пациентам, страдающим тяжелым нарушением функции печени.
Безопасность при переливании крови
Безопасность кровоснабжения волнует каждого пациента и врача.Хорошей новостью является то, что риск передачи вирусных заболеваний, таких как вирус иммунодефицита человека (ВИЧ) и гепатит, при переливании крови резко снизился за последние 25 лет. Это результат многоуровневого подхода к безопасности. На сегодняшний день проводится 12 различных анализов каждой порции донорской крови на следующие инфекционные заболевания:
- Сифилис
- ВИЧ-1 и ВИЧ-2
- Гепатит В
- Гепатит С
- Т-лимфоцитотропные вирусы человека (HTLV-1 и HTLV-2)
Иногда также проводится дополнительное тестирование на такие заболевания, как цитомегаловирус (ЦМВ) и вирус Западного Нила.
Осложнения переливания крови
У большинства пациентов, получающих переливание, не возникает побочных реакций. Тем не менее, все еще возможны реакции с любым компонентом крови. Реакция может возникнуть во время переливания или только через несколько недель или месяцев.
Тем не менее, все еще возможны реакции с любым компонентом крови. Реакция может возникнуть во время переливания или только через несколько недель или месяцев.
Симптомы и побочные эффекты, которые могут возникнуть во время или вскоре после переливания, включают:
- Лихорадка (называемая лихорадочными реакциями, это наиболее распространенные осложнения и обычно несерьезные)
- Кожная сыпь или крапивница (называемая уритикарией, это вторая по распространенности реакция)
- Озноб
- Тошнота
- Боль в месте переливания (вена руки)
- Боль в спине
- Одышка
- Падение артериального давления
- Темная или красная моча
Если вы заметили какие-либо из этих изменений во время переливания, даже самые незначительные, немедленно сообщите об этом медицинскому персоналу.Серьезные осложнения можно предотвратить, обнаружив реакцию на ранней стадии, остановив переливание и ограничив количество вводимой крови. Хотя и редко, гемолитическая трансфузионная реакция может возникнуть, когда перелитые эритроциты повреждены или разрушены. Это может привести к падению артериального давления, кровотечению или повреждению почек, что может быть опасным для жизни.
Хотя и редко, гемолитическая трансфузионная реакция может возникнуть, когда перелитые эритроциты повреждены или разрушены. Это может привести к падению артериального давления, кровотечению или повреждению почек, что может быть опасным для жизни.
Немедленные реакции включают:
- Аллоиммунизация . Аллоиммунизация происходит, если вырабатываются антитела против определенных антигенов в переливаемой крови.Хотя это не обязательно вызывает немедленные симптомы, персонал центра крови должен знать об этой реакции и принимать меры предосторожности, если вам будут делать последующие переливания.
- Передача вирусной инфекции . Поскольку кровь является биологическим веществом, она никогда не может быть полностью безопасной. Но более чувствительные тесты значительно снизили вероятность заражения вирусным заболеванием за последние 20 лет.
- Передача цитомегаловируса (ЦМВ) . ЦМВ является распространенным вирусом, но у пациентов, перенесших трансплантацию стволовых клеток крови или костного мозга, он может вызвать серьезные проблемы, такие как пневмония.

- Передача бактериальной инфекции . Бактериальная инфекция крайне редко возникает при переливании эритроцитарной массы и происходит один раз на каждый миллион переливаний. Инфекция после переливания тромбоцитов встречается чаще, чем при переливании эритроцитарной массы, но во всех центрах крови США принимаются особые меры предосторожности, чтобы этого не произошло.
- Реакция трансплантата против хозяина (РТПХ) . Хотя это редко, донорские белые клетки (лимфоциты) могут атаковать кожу, печень, кишечник и костный мозг реципиента после переливания крови.К счастью, это тяжелое осложнение встречается редко и почти никогда не возникает после переливания облученной крови.

 Отсрочка на 90 дней при отсутствии лечения
Отсрочка на 90 дней при отсутствии лечения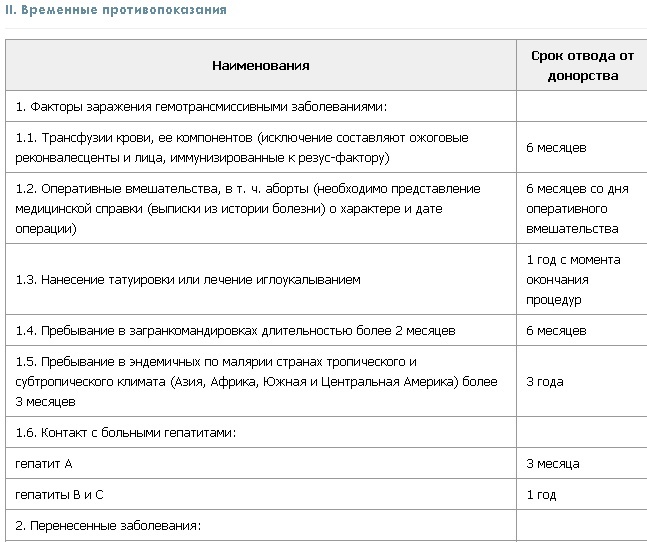 Если не исправлено хирургическим путем, необходимо медицинское разрешение
Если не исправлено хирургическим путем, необходимо медицинское разрешение Отложить на 2 недели после лечения БЦЖ
Отложить на 2 недели после лечения БЦЖ Если операция, отложить до снятия гипса и заживления
Если операция, отложить до снятия гипса и заживления Если легочное, отложить на 1 год после постановки диагноза при условии завершения лечения
Если легочное, отложить на 1 год после постановки диагноза при условии завершения лечения Если из-за сердечного приступа, принять через год, если бессимптомно, без ограничения активности и с письмом о медицинском освидетельствовании
Если из-за сердечного приступа, принять через год, если бессимптомно, без ограничения активности и с письмом о медицинском освидетельствовании Отсрочка на один год после заражения вирусом Эбола
Отсрочка на один год после заражения вирусом Эбола Нет плазмы или тромбоцитов
Нет плазмы или тромбоцитов.jpg) Постоянная отсрочка при наличии почечной недостаточности
Постоянная отсрочка при наличии почечной недостаточности Принимают при желтухе новорожденного, вторичной по отношению к камням в желчном пузыре или моно, болезни Жильбера или лекарственной чувствительности
Принимают при желтухе новорожденного, вторичной по отношению к камням в желчном пузыре или моно, болезни Жильбера или лекарственной чувствительности Организм способен компенсировать потерю крови за 24 часа, но эритроцитам требуется несколько недель.
Организм способен компенсировать потерю крови за 24 часа, но эритроцитам требуется несколько недель.



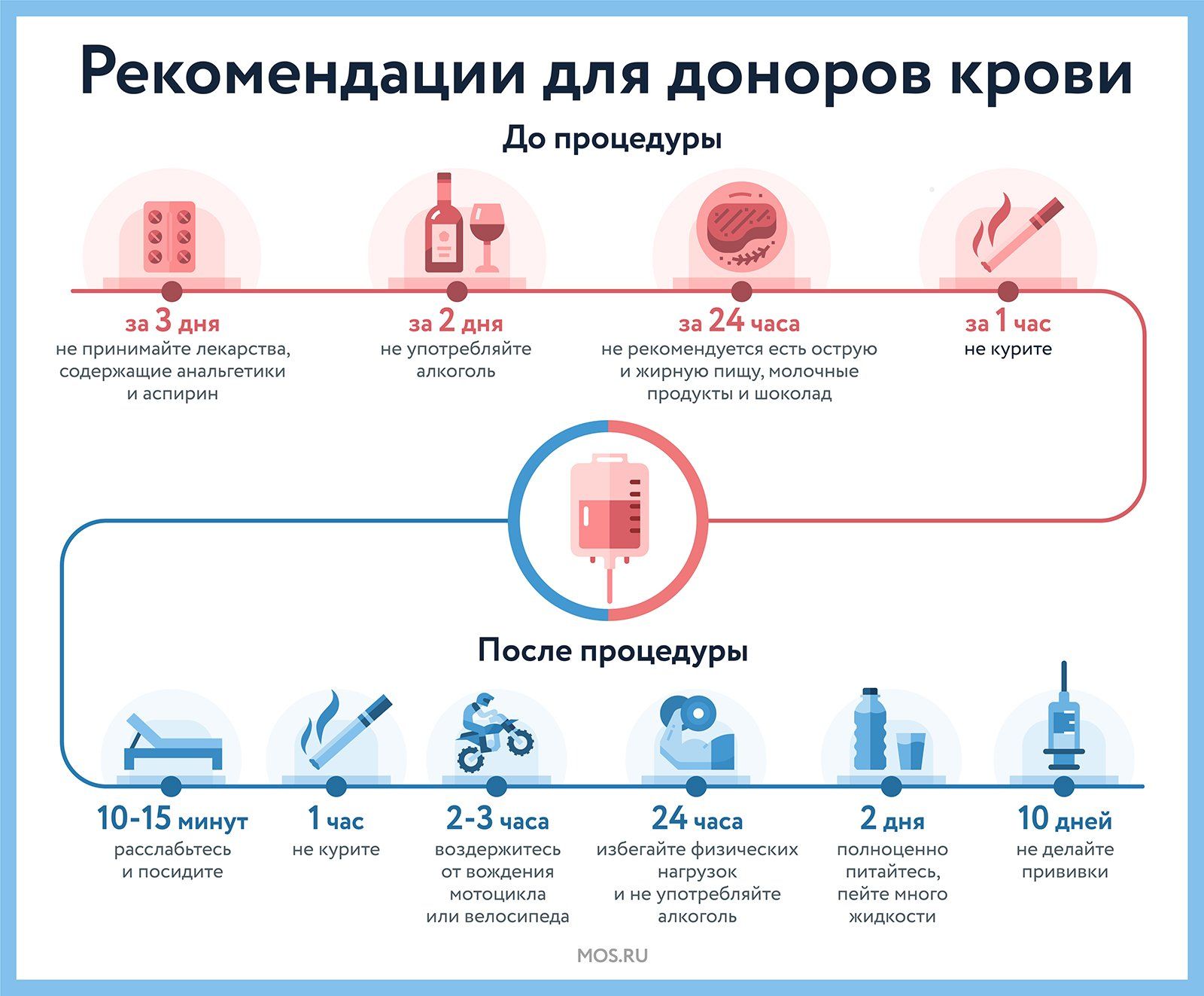 е.е. лихорадка, диарея, лимфаденопатия, быстрая потеря веса, непрерывный кашель, белые пятна во рту и ночная потливость.
е.е. лихорадка, диарея, лимфаденопатия, быстрая потеря веса, непрерывный кашель, белые пятна во рту и ночная потливость.

 Пожалуйста, обсудите это с дежурной медсестрой клиники или позвоните нам и попросите поговорить с сестрой Джудит по телефону 061 386 300.
Пожалуйста, обсудите это с дежурной медсестрой клиники или позвоните нам и попросите поговорить с сестрой Джудит по телефону 061 386 300. 29
29  10). Ответственный врач может рассмотреть следующее:
10). Ответственный врач может рассмотреть следующее: г., 14 дней) после получения вакцины,
г., 14 дней) после получения вакцины,
