Пациентка рассказала о режиме и меню больницы в Коммунарке
https://ria.ru/20200316/1568647235.html
Пациентка рассказала о режиме и меню больницы в Коммунарке
Пациентка рассказала о режиме и меню больницы в Коммунарке — РИА Новости, 16.03.2020
Пациентка рассказала о режиме и меню больницы в Коммунарке
В больнице для пациентов с подозрением на коронавирус в московской Коммунарке врачи и медсестры меняются каждый день, персонал в масках, респираторах и очках,… РИА Новости, 16.03.2020
2020-03-16T07:26
2020-03-16T07:26
2020-03-16T16:07
общество
коммунарка (москва)
распространение коронавируса
россия
коронавирус covid-19
коронавирус в россии
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e4/03/10/1568650843_0:0:640:360_1920x0_80_0_0_de00d3e87e68fc6f99bb9769a3cb9b82.jpg
МОСКВА, 16 мар — РИА Новости. В больнице для пациентов с подозрением на коронавирус в московской Коммунарке врачи и медсестры меняются каждый день, персонал в масках, респираторах и очках, кормят пять раз в день, принимают передачи до 22 часов, рассказала РИА Новости Катерина Назарова, которая находится там уже неделю. Она попала в «Коммунарку» по собственной инициативе, хотя и не подозревала, что звонок на горячую линию обернется двухнедельным карантином.Добро пожаловать на две неделиКатерина вернулась из Италии, куда уезжала с небольшой простудой, еще в самом конце февраля и десять дней сидела дома на добровольном карантине. По ее словам, у нее был небольшой кашель, температура — от 36,6 до 37, и 8 марта она вызвала бригаду скорой помощи, надеясь сдать тест на коронавирус.»Они приехали с тестом, тест сделали, но очень долго не могли понять, что со мной делать дальше. Тогда еще, похоже, не все было ясно, эта бригада первый раз выезжала по «короне». Звонили раз 20, наверное, в разные инстанции, пытаясь выяснить самую последнюю информацию, в итоге сказали, что нужно ехать в «Коммунарку», где сделают еще один тест, дадут справку и отпустят. Я согласилась, думала, что сразу уеду. Но в больнице врач, услышав про Италию, сказал: «Добро пожаловать на 14 дней». То, что я уже десять дней была дома на карантине, никакой роли не сыграло», — рассказывает девушка.
Она попала в «Коммунарку» по собственной инициативе, хотя и не подозревала, что звонок на горячую линию обернется двухнедельным карантином.Добро пожаловать на две неделиКатерина вернулась из Италии, куда уезжала с небольшой простудой, еще в самом конце февраля и десять дней сидела дома на добровольном карантине. По ее словам, у нее был небольшой кашель, температура — от 36,6 до 37, и 8 марта она вызвала бригаду скорой помощи, надеясь сдать тест на коронавирус.»Они приехали с тестом, тест сделали, но очень долго не могли понять, что со мной делать дальше. Тогда еще, похоже, не все было ясно, эта бригада первый раз выезжала по «короне». Звонили раз 20, наверное, в разные инстанции, пытаясь выяснить самую последнюю информацию, в итоге сказали, что нужно ехать в «Коммунарку», где сделают еще один тест, дадут справку и отпустят. Я согласилась, думала, что сразу уеду. Но в больнице врач, услышав про Италию, сказал: «Добро пожаловать на 14 дней». То, что я уже десять дней была дома на карантине, никакой роли не сыграло», — рассказывает девушка. «Никогда не обследовали так, как здесь»Обследование началось сразу же, говорит она. «Меня еще никогда не обследовали так, как здесь. Взяли много анализов. Еще в приемном отделении сразу взяли мазки из носа и горла на коронавирус, кровь из вены, мочу в две пробирки, сделали ЭКГ, компьютерную томографию легких. Недавно еще взяли кровь на биохимию», — говорит Катерина.Проблемы, по ее словам, возникли с точностью измерения температуры: «Замерили сначала дистанционно тепловым термометром — показал 37,8. Но потом уже в палате перемерили спиртовым градусником, получилось 37,1. Здесь спиртовые градусники, они как ртутные, только их надо странно трясти в специальной пластиковой колбочке», — сказала девушка.По ее рассказу, такая разница в измерениях была несколько раз, поэтому она всегда просит перемеривать спиртовыми: «Но их на всех не хватает, их забирают, но потом стерилизуют, возвращают влажными, так что в принципе нормально».При этом лазерный термометр, который стали использовать позже, показывал очень точно — так же, как и спиртовой.
«Никогда не обследовали так, как здесь»Обследование началось сразу же, говорит она. «Меня еще никогда не обследовали так, как здесь. Взяли много анализов. Еще в приемном отделении сразу взяли мазки из носа и горла на коронавирус, кровь из вены, мочу в две пробирки, сделали ЭКГ, компьютерную томографию легких. Недавно еще взяли кровь на биохимию», — говорит Катерина.Проблемы, по ее словам, возникли с точностью измерения температуры: «Замерили сначала дистанционно тепловым термометром — показал 37,8. Но потом уже в палате перемерили спиртовым градусником, получилось 37,1. Здесь спиртовые градусники, они как ртутные, только их надо странно трясти в специальной пластиковой колбочке», — сказала девушка.По ее рассказу, такая разница в измерениях была несколько раз, поэтому она всегда просит перемеривать спиртовыми: «Но их на всех не хватает, их забирают, но потом стерилизуют, возвращают влажными, так что в принципе нормально».При этом лазерный термометр, который стали использовать позже, показывал очень точно — так же, как и спиртовой.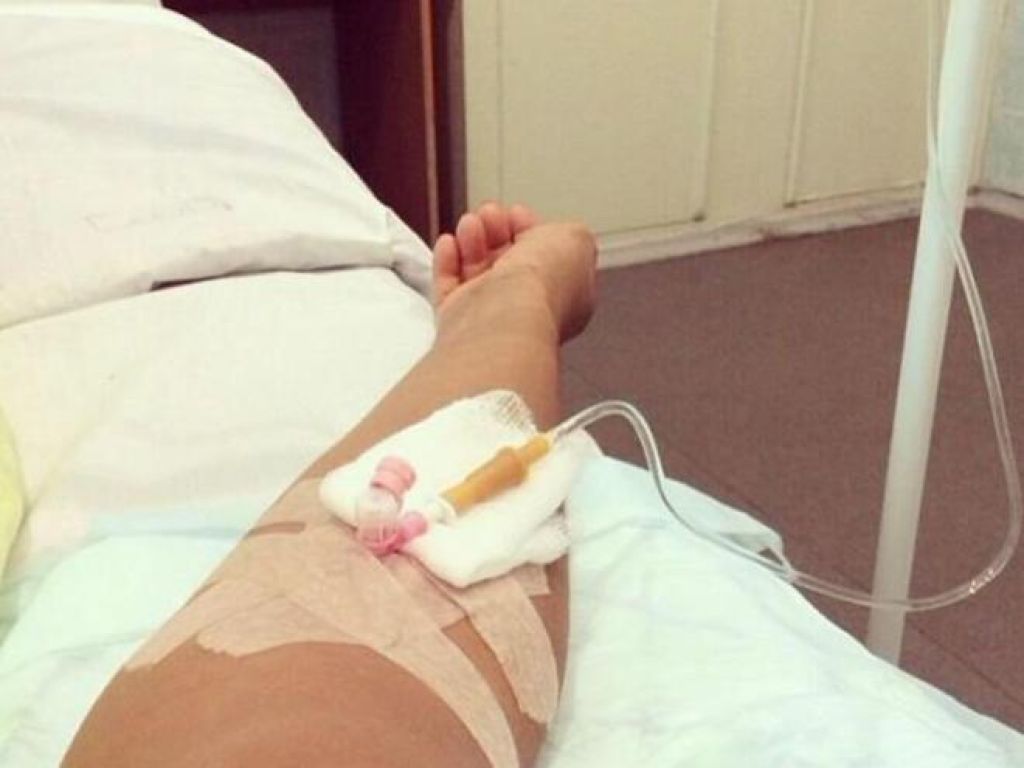 Температуру измеряют несколько раз в сутки, первый раз будят в 5:30 утра, затем во время вечернего обхода.Особого лечения для пациентов с подозрением на коронавирус нет. «Выдали две таблетки амброксола от кашля и пузырек хлоргексидина. Тесты делаются на первый, третий и десятый день, то есть после первого теста, даже если он отрицательный, выйти из больницы нереально», — говорит Катерина.»С медсестрами можно поржать»Персонал в «Коммунарке» очень заботливый, иногда даже слишком, говорит девушка: один-два раза моют пол и все поверхности с хлоркой, хотя пару раз протирали небрежно, но обычно тщательно. Раз пять спрашивают, нет ли мусора.»Что касается процедур, то все очень внимательные и заботливые, очень по-человечески все, с медсестрами можно поржать даже, когда приходят температуру мерить», — рассказывает девушка.»У нас на этаже «чисто» — то есть только люди с ОРВИ, простудой. Подтвержденных с «короной» нет, говорят, что они в другом корпусе. Персонал весь в масках, респираторах и очках.
Температуру измеряют несколько раз в сутки, первый раз будят в 5:30 утра, затем во время вечернего обхода.Особого лечения для пациентов с подозрением на коронавирус нет. «Выдали две таблетки амброксола от кашля и пузырек хлоргексидина. Тесты делаются на первый, третий и десятый день, то есть после первого теста, даже если он отрицательный, выйти из больницы нереально», — говорит Катерина.»С медсестрами можно поржать»Персонал в «Коммунарке» очень заботливый, иногда даже слишком, говорит девушка: один-два раза моют пол и все поверхности с хлоркой, хотя пару раз протирали небрежно, но обычно тщательно. Раз пять спрашивают, нет ли мусора.»Что касается процедур, то все очень внимательные и заботливые, очень по-человечески все, с медсестрами можно поржать даже, когда приходят температуру мерить», — рассказывает девушка.»У нас на этаже «чисто» — то есть только люди с ОРВИ, простудой. Подтвержденных с «короной» нет, говорят, что они в другом корпусе. Персонал весь в масках, респираторах и очках. Но все зависит от человека — поскольку у нас на этаже «чисто», многие ходят без очков или с приподнятыми очками. Но с открытыми лицами, чтобы были открыты рот или нос, — такого я не видела. Врачи тоже ходят, ко мне один раз заходил врач в полном обмундировании и в маске, респираторе. И за все это время — я лежу здесь неделю — я только двух людей видела два раза. Все остальные врачи и медсестры — каждый раз новые», — говорит Катерина.Коридоры, как в Umbrella CorporationПо ее словам, больница очень современная.»Выглядит круто, сразу видно, что она новая. Коридоры широкие и пустынные, как в Umbrella Corporation из Resident Evil. Лежу в двухместной палате одна. В палате есть свой санузел с душем, плазменный телевизор», — рассказывает Катерина.»Бокс с общим предбанником, дальше двери в палаты. За стенкой во второй палате еще одна девочка. Виделись раза два, когда медсестры просили забрать еду с тележки, хотя обычно всегда сами заносят в палату», — добавляет она.Яблочные чипсы — огонь!С питанием в «Коммунарке» все нормально, кормят пять раз в день: завтрак в девять утра, второй завтрак в 11, обед в 14, полдник в 16 и ужин в 18 часов.
Но все зависит от человека — поскольку у нас на этаже «чисто», многие ходят без очков или с приподнятыми очками. Но с открытыми лицами, чтобы были открыты рот или нос, — такого я не видела. Врачи тоже ходят, ко мне один раз заходил врач в полном обмундировании и в маске, респираторе. И за все это время — я лежу здесь неделю — я только двух людей видела два раза. Все остальные врачи и медсестры — каждый раз новые», — говорит Катерина.Коридоры, как в Umbrella CorporationПо ее словам, больница очень современная.»Выглядит круто, сразу видно, что она новая. Коридоры широкие и пустынные, как в Umbrella Corporation из Resident Evil. Лежу в двухместной палате одна. В палате есть свой санузел с душем, плазменный телевизор», — рассказывает Катерина.»Бокс с общим предбанником, дальше двери в палаты. За стенкой во второй палате еще одна девочка. Виделись раза два, когда медсестры просили забрать еду с тележки, хотя обычно всегда сами заносят в палату», — добавляет она.Яблочные чипсы — огонь!С питанием в «Коммунарке» все нормально, кормят пять раз в день: завтрак в девять утра, второй завтрак в 11, обед в 14, полдник в 16 и ужин в 18 часов. Сначала ей все нравилось, но за эти дни меню поднадоело — не домашнее питание: некоторые блюда вкусные, некоторые не очень нравятся, хотя особых претензий к качеству нет.»Борщ вегетарианский, вермишелевый суп с курицей, на второе и ужин горячие блюда — фрикадельки, треска, куриная ножка, гуляш, на гарнир — макароны, овощные рагу, овощи свежие тоже дают. Но не все блюда вкусные. А вот завтраки все нравятся, очень вкусные творожные запеканки, омлет с сосиской; пару раз были каши — гречка и манка. Яблочные чипсы — вообще огонь! На полдник — кефир. Соки дают тоже», — говорит Катерина.Не как в других больницахВся еда — в индивидуальных одноразовых контейнерах, кипяток приносят каждому отдельно и наливают в чашку. Это не единственное отличие от режима обычных больниц, которое заметила Катерина, — с передачами гораздо проще: «Передачи разрешены. И сделано очень классно, не как в обычных больницах, где можно с двух до пяти. Здесь передачу можно привезти с утра и до 22 часов. Разносят их каждые два-четыре часа.
Сначала ей все нравилось, но за эти дни меню поднадоело — не домашнее питание: некоторые блюда вкусные, некоторые не очень нравятся, хотя особых претензий к качеству нет.»Борщ вегетарианский, вермишелевый суп с курицей, на второе и ужин горячие блюда — фрикадельки, треска, куриная ножка, гуляш, на гарнир — макароны, овощные рагу, овощи свежие тоже дают. Но не все блюда вкусные. А вот завтраки все нравятся, очень вкусные творожные запеканки, омлет с сосиской; пару раз были каши — гречка и манка. Яблочные чипсы — вообще огонь! На полдник — кефир. Соки дают тоже», — говорит Катерина.Не как в других больницахВся еда — в индивидуальных одноразовых контейнерах, кипяток приносят каждому отдельно и наливают в чашку. Это не единственное отличие от режима обычных больниц, которое заметила Катерина, — с передачами гораздо проще: «Передачи разрешены. И сделано очень классно, не как в обычных больницах, где можно с двух до пяти. Здесь передачу можно привезти с утра и до 22 часов. Разносят их каждые два-четыре часа.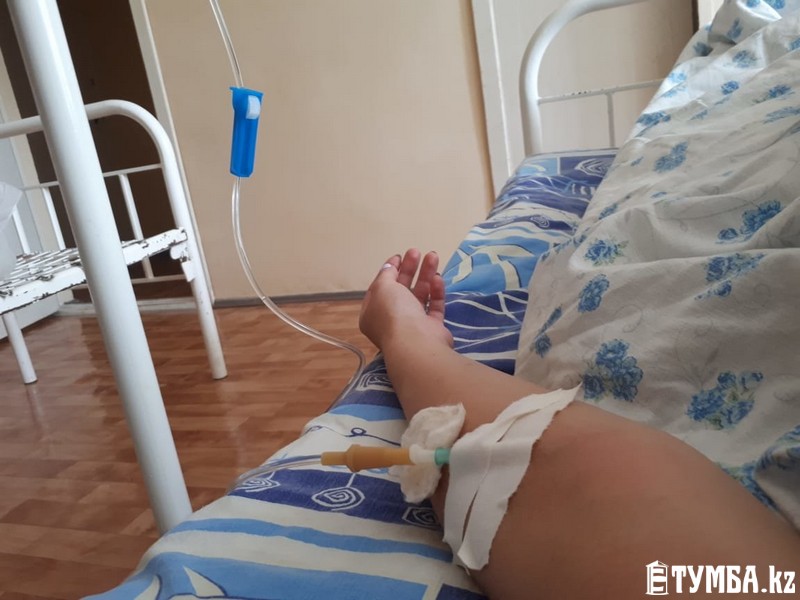 Друзья привезли сумку — и через полчаса уже все у меня в палате было».Общение с родными и друзьями — только виртуальное. «На всякий случай, когда увозили на скорой, я захватила с собой ноутбук, продолжаю работать удаленно. Работаю с девяти до 18, после шести вечера на компьютере могу посмотреть фильмы, есть с собой пара книжек. И конечно, спасает телефон — разговариваю, переписываюсь в соцсетях», — говорит девушка.Если все будет нормально с тремя тестами, то 22 марта Катерина надеется с «Коммунаркой» попрощаться.
Друзья привезли сумку — и через полчаса уже все у меня в палате было».Общение с родными и друзьями — только виртуальное. «На всякий случай, когда увозили на скорой, я захватила с собой ноутбук, продолжаю работать удаленно. Работаю с девяти до 18, после шести вечера на компьютере могу посмотреть фильмы, есть с собой пара книжек. И конечно, спасает телефон — разговариваю, переписываюсь в соцсетях», — говорит девушка.Если все будет нормально с тремя тестами, то 22 марта Катерина надеется с «Коммунаркой» попрощаться.
https://ria.ru/20200312/1568514278.html
https://realty.ria.ru/20191227/1562930161.html
коммунарка (москва)
россия
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria. ru/docs/about/copyright.html
ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
«Все новое, все классно!»: кадры из больничной палаты в Коммунарке
О режиме и питании в Коммунарке РИА Новости рассказала одна из пациенток больницы Катерина. В палате размещают по одному человеку, есть свой санузел с душем, плазменный телевизор. Подъем в 5:30 для измерения температуры. Передачи принимают до 22 часов. Дважды одних и тех же врачей и медсестёр пациентка за неделю пребывания там не видела. Помимо анализов, делают ЭКГ и КТ легких. В меню – запеканки, омлет, сосиски, борщ, гуляш, бефстроганов, курица, рыба, овощные рагу, макароны, свежие овощи, соки.
2020-03-16T07:26
true
PT1M04S
https://cdnn21.img.ria.ru/images/07e4/03/10/1568650843_81:0:561:360_1920x0_80_0_0_866400afe8985cb4ad7f28a6cabd5bff.jpgРИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, коммунарка (москва), россия, коронавирус covid-19, коронавирус в россии
МОСКВА, 16 мар — РИА Новости. В больнице для пациентов с подозрением на коронавирус в московской Коммунарке врачи и медсестры меняются каждый день, персонал в масках, респираторах и очках, кормят пять раз в день, принимают передачи до 22 часов, рассказала РИА Новости Катерина Назарова, которая находится там уже неделю.Она попала в «Коммунарку» по собственной инициативе, хотя и не подозревала, что звонок на горячую линию обернется двухнедельным карантином.
Добро пожаловать на две недели
Катерина вернулась из Италии, куда уезжала с небольшой простудой, еще в самом конце февраля и десять дней сидела дома на добровольном карантине. По ее словам, у нее был небольшой кашель, температура — от 36,6 до 37, и 8 марта она вызвала бригаду скорой помощи, надеясь сдать тест на коронавирус.
По ее словам, у нее был небольшой кашель, температура — от 36,6 до 37, и 8 марта она вызвала бригаду скорой помощи, надеясь сдать тест на коронавирус.
«Они приехали с тестом, тест сделали, но очень долго не могли понять, что со мной делать дальше. Тогда еще, похоже, не все было ясно, эта бригада первый раз выезжала по «короне». Звонили раз 20, наверное, в разные инстанции, пытаясь выяснить самую последнюю информацию, в итоге сказали, что нужно ехать в «Коммунарку», где сделают еще один тест, дадут справку и отпустят. Я согласилась, думала, что сразу уеду. Но в больнице врач, услышав про Италию, сказал: «Добро пожаловать на 14 дней». То, что я уже десять дней была дома на карантине, никакой роли не сыграло», — рассказывает девушка.
12 марта 2020, 19:38
Депздрав Москвы назвал причину смерти мужчины в больнице в Коммунарке«Никогда не обследовали так, как здесь»
Обследование началось сразу же, говорит она. «Меня еще никогда не обследовали так, как здесь. Взяли много анализов.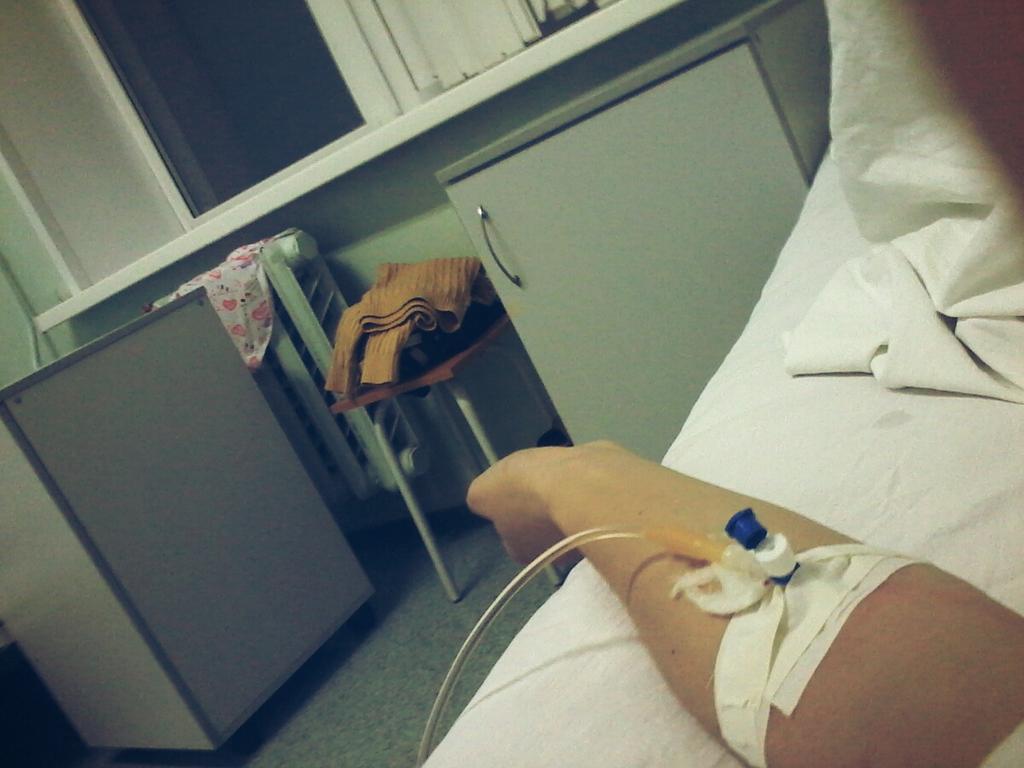 Еще в приемном отделении сразу взяли мазки из носа и горла на коронавирус, кровь из вены, мочу в две пробирки, сделали ЭКГ, компьютерную томографию легких. Недавно еще взяли кровь на биохимию», — говорит Катерина.
Еще в приемном отделении сразу взяли мазки из носа и горла на коронавирус, кровь из вены, мочу в две пробирки, сделали ЭКГ, компьютерную томографию легких. Недавно еще взяли кровь на биохимию», — говорит Катерина.
Проблемы, по ее словам, возникли с точностью измерения температуры: «Замерили сначала дистанционно тепловым термометром — показал 37,8. Но потом уже в палате перемерили спиртовым градусником, получилось 37,1. Здесь спиртовые градусники, они как ртутные, только их надо странно трясти в специальной пластиковой колбочке», — сказала девушка.
По ее рассказу, такая разница в измерениях была несколько раз, поэтому она всегда просит перемеривать спиртовыми: «Но их на всех не хватает, их забирают, но потом стерилизуют, возвращают влажными, так что в принципе нормально».
При этом лазерный термометр, который стали использовать позже, показывал очень точно — так же, как и спиртовой. Температуру измеряют несколько раз в сутки, первый раз будят в 5:30 утра, затем во время вечернего обхода.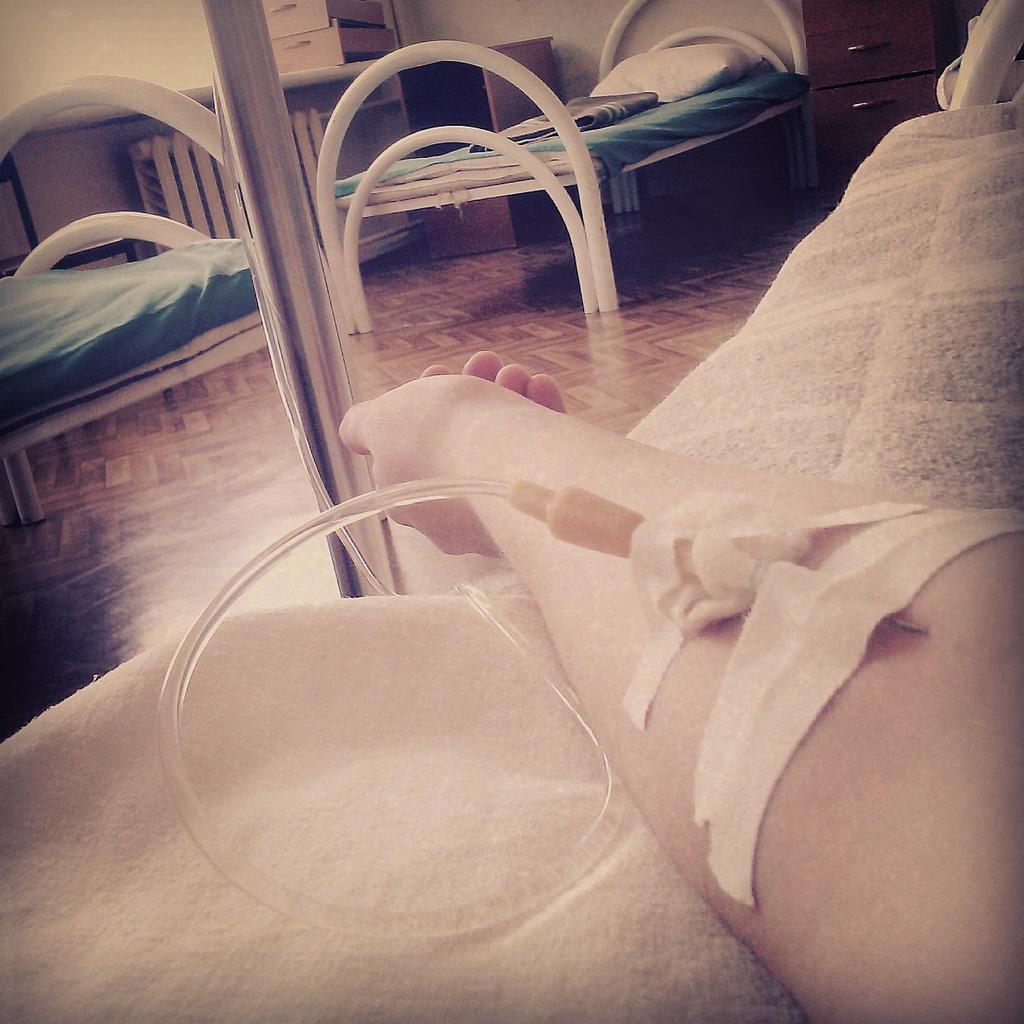
Особого лечения для пациентов с подозрением на коронавирус нет. «Выдали две таблетки амброксола от кашля и пузырек хлоргексидина. Тесты делаются на первый, третий и десятый день, то есть после первого теста, даже если он отрицательный, выйти из больницы нереально», — говорит Катерина.
27 декабря 2019, 12:23
Медкомплекс в Коммунарке оснастят по лучшим мировым стандартам«С медсестрами можно поржать»
Персонал в «Коммунарке» очень заботливый, иногда даже слишком, говорит девушка: один-два раза моют пол и все поверхности с хлоркой, хотя пару раз протирали небрежно, но обычно тщательно. Раз пять спрашивают, нет ли мусора.
«Что касается процедур, то все очень внимательные и заботливые, очень по-человечески все, с медсестрами можно поржать даже, когда приходят температуру мерить», — рассказывает девушка.
«У нас на этаже «чисто» — то есть только люди с ОРВИ, простудой. Подтвержденных с «короной» нет, говорят, что они в другом корпусе. Персонал весь в масках, респираторах и очках. Но все зависит от человека — поскольку у нас на этаже «чисто», многие ходят без очков или с приподнятыми очками. Но с открытыми лицами, чтобы были открыты рот или нос, — такого я не видела. Врачи тоже ходят, ко мне один раз заходил врач в полном обмундировании и в маске, респираторе. И за все это время — я лежу здесь неделю — я только двух людей видела два раза. Все остальные врачи и медсестры — каждый раз новые», — говорит Катерина.
Но все зависит от человека — поскольку у нас на этаже «чисто», многие ходят без очков или с приподнятыми очками. Но с открытыми лицами, чтобы были открыты рот или нос, — такого я не видела. Врачи тоже ходят, ко мне один раз заходил врач в полном обмундировании и в маске, респираторе. И за все это время — я лежу здесь неделю — я только двух людей видела два раза. Все остальные врачи и медсестры — каждый раз новые», — говорит Катерина.
Коридоры, как в Umbrella Corporation
По ее словам, больница очень современная.
«Выглядит круто, сразу видно, что она новая. Коридоры широкие и пустынные, как в Umbrella Corporation из Resident Evil. Лежу в двухместной палате одна. В палате есть свой санузел с душем, плазменный телевизор», — рассказывает Катерина.
«Бокс с общим предбанником, дальше двери в палаты. За стенкой во второй палате еще одна девочка. Виделись раза два, когда медсестры просили забрать еду с тележки, хотя обычно всегда сами заносят в палату», — добавляет она.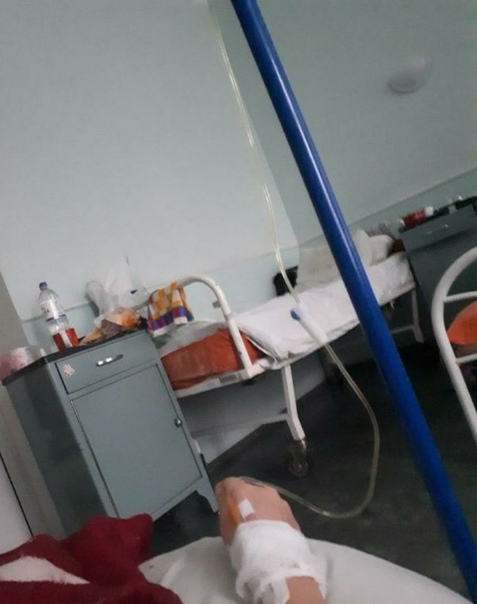
Яблочные чипсы — огонь!
С питанием в «Коммунарке» все нормально, кормят пять раз в день: завтрак в девять утра, второй завтрак в 11, обед в 14, полдник в 16 и ужин в 18 часов. Сначала ей все нравилось, но за эти дни меню поднадоело — не домашнее питание: некоторые блюда вкусные, некоторые не очень нравятся, хотя особых претензий к качеству нет.
«Борщ вегетарианский, вермишелевый суп с курицей, на второе и ужин горячие блюда — фрикадельки, треска, куриная ножка, гуляш, на гарнир — макароны, овощные рагу, овощи свежие тоже дают. Но не все блюда вкусные. А вот завтраки все нравятся, очень вкусные творожные запеканки, омлет с сосиской; пару раз были каши — гречка и манка. Яблочные чипсы — вообще огонь! На полдник — кефир. Соки дают тоже», — говорит Катерина.
Не как в других больницах
Вся еда — в индивидуальных одноразовых контейнерах, кипяток приносят каждому отдельно и наливают в чашку. Это не единственное отличие от режима обычных больниц, которое заметила Катерина, — с передачами гораздо проще: «Передачи разрешены. И сделано очень классно, не как в обычных больницах, где можно с двух до пяти. Здесь передачу можно привезти с утра и до 22 часов. Разносят их каждые два-четыре часа. Друзья привезли сумку — и через полчаса уже все у меня в палате было».
И сделано очень классно, не как в обычных больницах, где можно с двух до пяти. Здесь передачу можно привезти с утра и до 22 часов. Разносят их каждые два-четыре часа. Друзья привезли сумку — и через полчаса уже все у меня в палате было».
Общение с родными и друзьями — только виртуальное. «На всякий случай, когда увозили на скорой, я захватила с собой ноутбук, продолжаю работать удаленно. Работаю с девяти до 18, после шести вечера на компьютере могу посмотреть фильмы, есть с собой пара книжек. И конечно, спасает телефон — разговариваю, переписываюсь в соцсетях», — говорит девушка.
Если все будет нормально с тремя тестами, то 22 марта Катерина надеется с «Коммунаркой» попрощаться.
8 февраля 2020, 14:35ИнфографикаСкорость распространения нового коронавирусаИнфографика
Посмотреть«Мама сказала: представь, что в больнице лежу я»
Количество выявленных случаев COVID-19 в Дагестане за выходные приблизилось к отметке в тысячу человек. Сейчас республика занимает пятое место в России по числу положительных тестов на новый коронавирус. Большая часть из 994 заболевших — 400 человек, по информации местного управления Роспотребнадзора, приходится на столицу республики Махачкалу. В городе больных с подозрением на COVID-19 принимает девять больниц. Мы попросили сотрудников одной из них рассказать, с чем им приходится сталкиваться.
Большая часть из 994 заболевших — 400 человек, по информации местного управления Роспотребнадзора, приходится на столицу республики Махачкалу. В городе больных с подозрением на COVID-19 принимает девять больниц. Мы попросили сотрудников одной из них рассказать, с чем им приходится сталкиваться.
Пик не пройден
Фото: личный архив Исрафила Исрафилова
Хаджимурад Малаев (слева)
Первая городская клиническая больница Махачкалы в Редукторном поселке еще совсем недавно оказывала медицинскую помощь по всем направлениям. В конце марта из-за ситуации с распространением коронавирусной инфекции здесь решили подготовить резервный пункт для приема инфекционных больных — роль основного исполняет Республиканский центр инфекционных болезней. За 10 дней клиническая больница превратилась в госпиталь на 250 мест. Для лечения больных с коронавирусом и пневмонией задействованы все 7 этажей здания.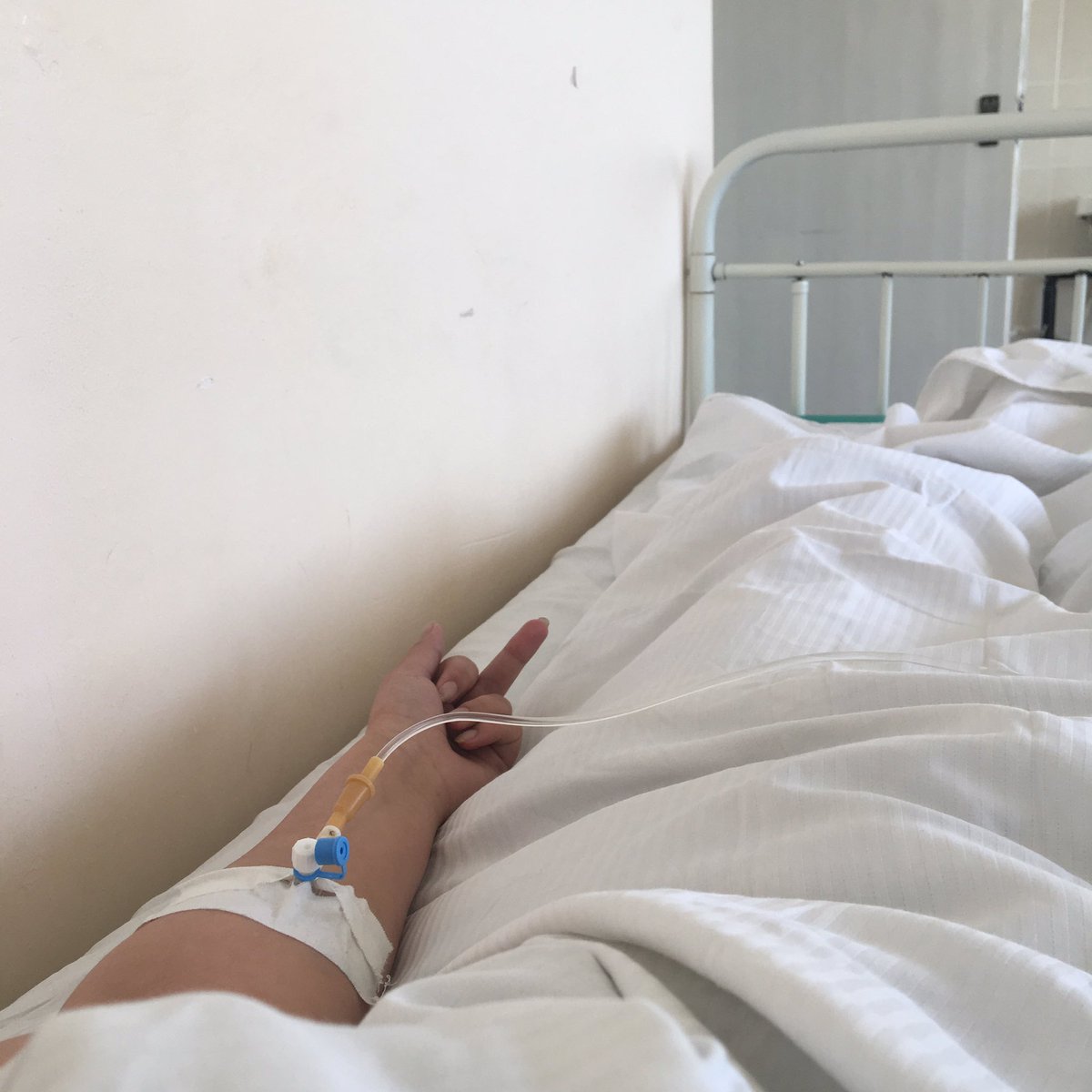
— Мы планируем развернуть 150−200 реанимационных коек на 1000 общих мест, которые у нас появятся с открытием дополнительного корпуса, — объясняет главврач больницы Хаджимурад Малаев. — С подтвержденным диагнозом COVID-19 в стационаре находятся 30 человек. Еще ждем ответы анализов, отправленные на подтверждение.
Симптомы у всех пациентов одинаковые: кашель, температура, одышка.
— Тех, у кого появляются проблемы с дыханием, мы подключаем к кислородному концентратору, стараемся вытягивать пациентов без аппарата искусственной вентиляции легких, так как подключение к нему — это большой риск. Аппараты ИВЛ у нас есть, пока 40, но обещают еще помощь коллеги из других клиник, где эти аппараты не задействованы. Ожидается и пополнение ИВЛ по государственной программе, — говорит врач.
Ожидается и пополнение ИВЛ по государственной программе, — говорит врач.
Пока медикам удается обходиться той техникой и лекарствами, что у них есть, уверяет Малаев. Однако перед отделом закупок больницы уже поставлена задача приобрести больше антибиотиков, противовирусных препаратов и средств защиты для медперсонала.
— Если количество больных увеличится, нам нужны будут человеческие ресурсы за счет волонтеров и специалистов из других клиник. Сейчас у нас работают 250 врачей, 375 человек среднего медперсонала и 270 — младшего. К сожалению, пик эпидемии Дагестан еще не прошел. Ситуация только нарастает. На плато, на мой взгляд, мы выйдем к середине мая.
Подушка для работы
Мы разговариваем с Хаджимурадом Малаевым в воскресенье — на часах больше десяти вечера. Главврач больницы на рабочем месте и уходить домой не собирается.
— Еще три недели назад мне жена собрала тревожный чемоданчик, который, как видите, пригодился. Многие врачи вот уже вторую неделю живут в больнице, я тоже нахожусь рядом с ними. И моя любимая подушка тоже здесь, — смеется он.
И моя любимая подушка тоже здесь, — смеется он.
Жена-медик и дочь — студентка медуниверситета — намерены присоединиться к Хаджимураду.
— Они рвутся сюда каждый день, пока я их останавливаю, — говорит доктор, — но как только появится необходимость в дополнительных человеческих ресурсах, они будут первые.
— Вы им разрешите?
— Конечно. Это же моя семья. И мне будет спокойнее, когда они рядом, и если они могут быть полезными коллегам, то почему нет? Если я ограничу их или сам останусь дома, это будет нечестно по отношению к врачам. Коллектив увидит лицемерие и не сможет работать так, как сейчас. Все остались на рабочих местах и в усиленном режиме выполняют свою работу. Они у меня все герои, и я их за это очень люблю.
Завершив разговор, Хаджимурад не спешит идти спать: он отправляется к врачам из «красной зоны» — так называется территория больницы, где лежат пациенты с COVID-19. Надо обсудить, как прошло дежурство, оценить состояние пациентов и схему дальнейших действий и сказать спасибо каждому за работу.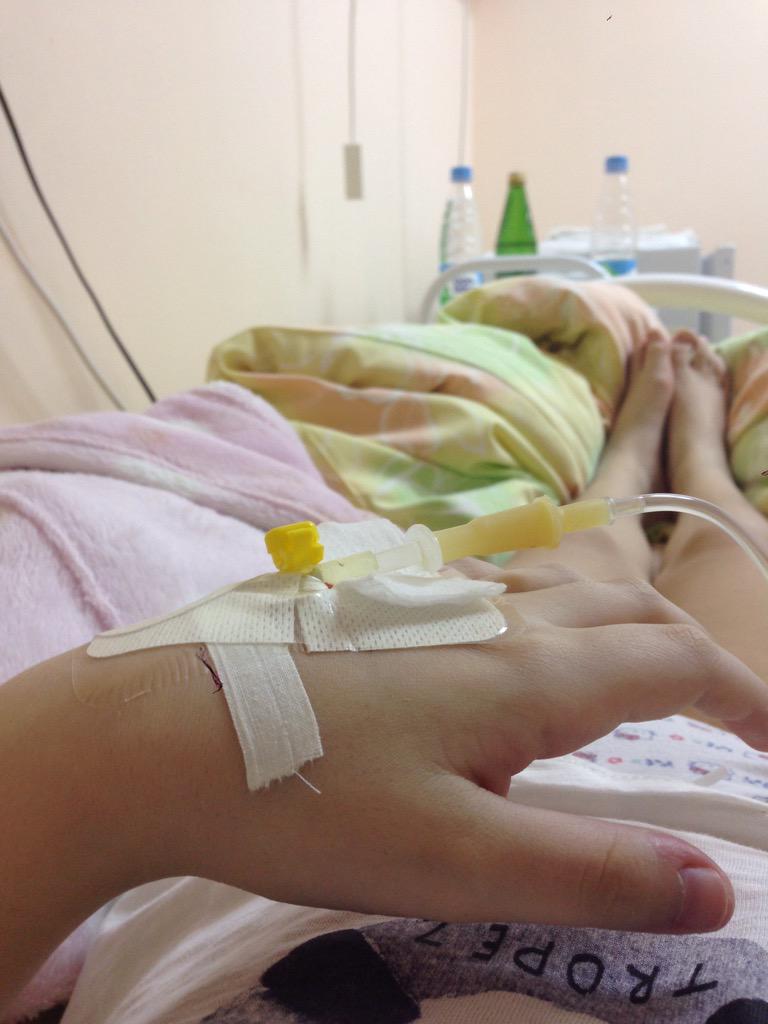 Как выяснилось из разговора с сотрудниками, это уже ежедневный ритуал главврача.
Как выяснилось из разговора с сотрудниками, это уже ежедневный ритуал главврача.
«Не думал, что буду так радоваться выздоровлению больного»
Магомедали Саламов с коллегой
Каждый день в приемный покой привозят десятки больных не только из Махачкалы, но и из соседних городов и поселков. За выходные медики уложили в стационар около 50 человек. Заведующий приемным отделением Магомедали Саламов и другие врачи из «зеленой» зоны, где нет пациентов с коронавирусом, связывается с коллегами из «красной зоны» с помощью рации. Его смена длится с 8:00 до 16:00, но обычно работать приходится дольше.
ЧИТАЙТЕ ТАКЖЕ
«Мог помочь — поэтому помог»
Врач-волонтер, девушки за швейной машинкой, психологи на связи, ответственные бизнесмены и другие решившие, что в пандемию помогать другим — особенно важно
— Мы помогаем друг другу.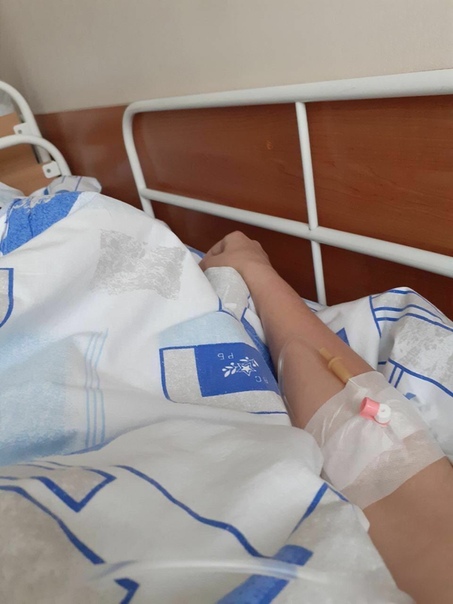
В больнице никто не может забыть кошмара, который происходил здесь 22 апреля. Из-за отсутствия мест в других больницах всех пациентов с симптомами пневмонии повезли в Первую клиническую больницу. За сутки пришлось уложить 150 человек.
— В этот день творилось что-то невероятное. Было дано указание принимать и укладывать всех. Было непросто. Многие спорят, что, мол, эти вирусы и раньше были, ничего страшного. Но сейчас именно страшно. Если раньше из 10 заболевших гриппом только у двоих он выливался в пневмонию, то при коронавирусе у 8 из 10 разовьется пневмония. Это грубая статистика, но она показывает реальную опасность. Эта зараза очень устойчивая, а если у человека есть сопутствующие диагнозы, то его организм становится еще более уязвимым независимо от возраста.
Есть потери и среди пациентов в Первой клинической больнице. Каждая смерть, по словам врачей, дается им очень тяжело.
— И вы даже представить себе не можете, как мы радуемся, когда видим, что пациент идет на улучшение. Я никогда не думал, что так буду радоваться, видя, как больной выздоравливает! — говорит Магомедали.
Фото: личный архив Исрафила Исрафилова
Вместе с коллегами он ушел в самоизоляцию 15 апреля. В первые дни несколько раз выезжал домой, проведать семью, но теперь решил полностью исключить контакты с ними, поселившись в общежитии в больнице. Дома его ждут жена, двое маленьких детей и мать.
— Мы каждый день созваниваемся, видимся по видеосвязи. Непросто, непривычно, но пока только так. Мысли остаться дома и отказаться работать даже не возникло. Я же врач. Все коллеги поступили так же. Гораздо сложнее в этой ситуации женщинам — врачам, медсестрам, санитаркам, которые сами мамы и вынуждены сейчас находиться вдали от своих детей и семей. Но все держатся, никто не жалуется.
Мысли остаться дома и отказаться работать даже не возникло. Я же врач. Все коллеги поступили так же. Гораздо сложнее в этой ситуации женщинам — врачам, медсестрам, санитаркам, которые сами мамы и вынуждены сейчас находиться вдали от своих детей и семей. Но все держатся, никто не жалуется.
«Вот тогда я поняла, что все очень серьезно»
Фото: личный архив Исрафила Исрафилова
Врачи больницы прошли специализированное онлайн-обучение по лечению COVID-19. Дагестанские медики ориентируются на опыт московских и итальянских коллег. Новые данные обсуждают в своей группе в месседжере, говорит терапевт Гюльнара Магомедова. Ее отделение — первый этаж. Если раньше там находились в основном кабинеты врачей и УЗИ, то сегодня все они переделаны в палаты для больных. Разместить удалось около 20 коек.
— Вирус не щадит никого. Вот привезли из Цунтинского района двух женщин. Вроде крепкие такие, сельские. Состояние было стабильное. Но вдруг у одной резко начала падать сатурация (насыщение крови кислородом, — Ред.). Спасти женщину не удалось. Не взрослая, 1968 года рождения. Это очень страшно, что картина меняется буквально за полчаса-час. В таких условиях очень тяжело морально. Но стараемся не унывать, шутить между собой, — говорит врач.
Вроде крепкие такие, сельские. Состояние было стабильное. Но вдруг у одной резко начала падать сатурация (насыщение крови кислородом, — Ред.). Спасти женщину не удалось. Не взрослая, 1968 года рождения. Это очень страшно, что картина меняется буквально за полчаса-час. В таких условиях очень тяжело морально. Но стараемся не унывать, шутить между собой, — говорит врач.
Вместе с Гюльнарой Магомедовой все эти дни работает санитарка Любовь Мустафаева. Их смена, как и все, дважды за сутки заходит в «красную зону». Три бригады сменяют друг друга каждые 4 часа. Несмотря на основные обязанности — уборка отделения, кормление больных, женщина помогает медсестрам измерять давление и сатурацию пациентам, перевозить их на КТ и поддерживать морально. Позади у Любови 12 дней дежурств в «красной зоне», и скоро ее могут отпустить домой, к ее 11 детям.
Все решит анализ на коронавирус: должно прийти три отрицательных результата. Первый тест 44-летняя многодетная мать уже сдала.
— Если подтвердят отсутствие у меня вируса, то я смогу уйти. Но и то, наверное, пока на отдельную квартиру, чтобы там изолироваться на 14 дней от детей, не подвергать их опасности, — говорит она. — Я заступила на дежурство с первой бригадой. И честно скажу, я не верила в этот вирус. Но когда начали поступать больные… Я разговаривала с водителем во время санобработки салона, и он рассказал, что подъехал к больнице в 12 часов ночи, а заехал на территорию и сдал пациента только в 5:30 утра. Вот тогда я поняла, что все очень серьезно.
«Хочется обнять детей и расплакаться»
Фото: личный архив Исрафила Исрафилова
Готовясь к приему пациентов с вирусной пневмонией, врачи изучали рекомендации Минздрава, схемы лечения, заучивали клинические рекомендации. На передовой оказались не только терапевты, но и кардиологи, и неврологи.
— Для всех нас эта ситуация незнакомая, приходится учиться и помогать друг другу, — говорит терапевт Мадина Магомедова.
Сейчас у нее на четвертом этаже 53 человека, 10 из них тяжелые. Состояние некоторых пациентов меняется очень быстро — буквально на глазах.
— В такой ситуации очень важны и нужны каждые руки. Поэтому и вопрос, остаться мне в больнице или уйти, в моей семье даже не стоял. Муж сразу поддержал меня, звонит, иногда приносит нам с девочками что-нибудь из еды. Детей пока отправила к маме в район, у меня их трое, младшей 2,5 года. Вот сегодня старшая девочка отправила фото, где младшая заснула с куклой. Так тяжело, что рядом сейчас не я. Но уверена, что совсем скоро все это закончится, и мы вернемся к своим семьям. И первое, что мне хочется сделать, когда я переступлю порог дома, — это обнять своих детей и расплакаться.
Фото: личный архив Исрафила Исрафилова
Исрафил Исрафилов
Волонтеров в больнице пока нет, но первый из них появился внутри коллектива: медикам помогает журналист Исрафил Исрафилов.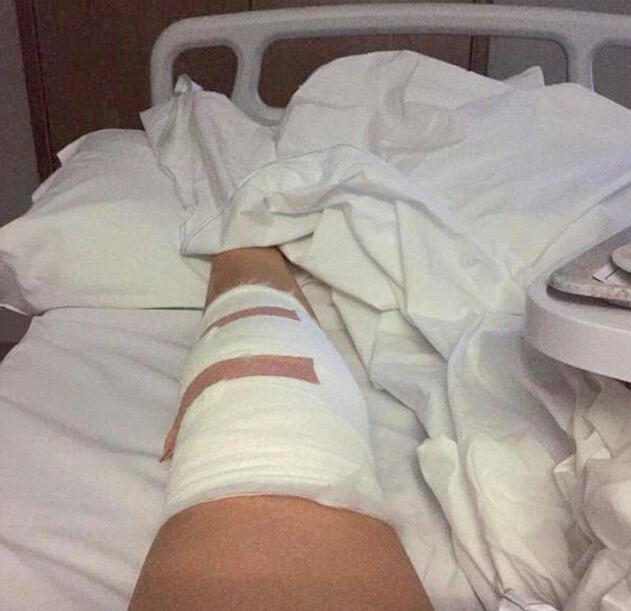 В медицинском учреждении он отвечает за связи с общественностью. Две недели назад он решил остаться в больнице, чтобы показать, что происходит внутри, «чтобы люди поверили и остались дома». Журналист не предполагал, что ему придется помогать врачам.
В медицинском учреждении он отвечает за связи с общественностью. Две недели назад он решил остаться в больнице, чтобы показать, что происходит внутри, «чтобы люди поверили и остались дома». Журналист не предполагал, что ему придется помогать врачам.
— Больных очень много, и они просто не успевают, — объясняет молодой человек. — Я помогал с раскладкой документов, отвечал на звонки, сопровождал больных на КТ. В реанимации не хватает мужской силы, чтобы элементарно перекладывать больных с живота на спину и наоборот. Потом смотрел, что делают медсестры, и тоже научился измерять давление и сатурацию. Такая незначительная помощь помогает сократить оформление пациента в стационар на 5 минут. Мелочь, но экономит время, чтобы врач быстро принял нужное решение. А вот сегодня я почувствовал себя и почтальоном. Вместе с одной медсестрой мы подняли на этажи 200 с чем-то посылок, пакетов больным от их родственников. Это притом, что приём передач сократили с трех до двух часов. Больных много, а звонков с просьбами уложить человека еще больше, но мест просто нет.
«Это вы его заразили»
Исрафил рассказывает, что ежедневно перед его глазами происходят самые разные истории. Иногда привозят по шесть человек из одной семьи. А однажды скорая доставила одинокую женщину, которая взяла с собой лишь паспорт и деньги на собственные похороны.
— Бывает и так, что врачи всеми силами вытаскивают тяжелого больного буквально с того света, а приходят родственники и говорят: «Это вы его здесь заразили». Очень обидно даже мне. Как так? Но, к счастью, благодарных пациентов гораздо больше.
Первые три дня журналист провел в «зеленой» зоне, а теперь работает в «красной». В Instagram больницы, где до сих пор появляются люди, скептически относящиеся к вирусу, он показал, как надевает защитный костюм перед входом в нее.
Выполнять эту операцию дважды в сутки приходится и медсестре Патимат Джамалудиновой. 23-летняя девушка пришла работать в больницу в сентябре прошлого года, а с 15 апреля стала работать с пациентами с коронавирусом.
— На голове завязываю платок, а сверху на него колпак, — описывает она. — На лицо надеваю очки и две маски, на руки — три пары перчаток, на ноги — носки, калоши и бахилы, которые скрывают ногу до голени. Во время дежурства мы не можем выйти в туалет или что-то снять. Даже дотронуться до лица или очков не имеем права, так как это опасно.
О том, что дочь находится в опасной зоне, мать Патимат знает, но отговаривать дочь отказаться от дежурств не стала.
— Я очень хорошо запомнила слова мамы, когда все началось. Она сказала: «Представь, что там лежу я и твои братья. Ты бы домой не вернулась. Поэтому и сейчас ты должна помочь людям». Эти слова мне очень помогли. Верю, что скоро все это закончится, и я вернусь домой.
Фото: личный архив Исрафила Исрафилова
— И что сделаете первым делом?
— Лягу спать. Очень хочу выспаться.
Елена Еськина
«Там, в «красной зоне», многие события кажутся чудесами»
Волонтеры появились в «красных зонах» московских больниц летом прошлого года — их набирает, обучает и сопровождает учебный центр больницы святителя Алексия при поддержке православной службы помощи «Милосердие». Среди волонтеров есть и православные, и католики, и нерелигиозные люди. Спецкорреспондент “Ъ” Ольга Алленова расспросила их о том, что они делают в «красной зоне», зачем ходят туда и как переживают увиденное, а пациенты рассказали, как им помогли волонтеры.
«Там уже действительно боевые действия»
Сергей Дюдяев, волонтер
Я далекий от медицины человек. Максимум, что умел раньше,— измерить температуру. Как-то ехал в такси, читал новости, увидел на сайте «Милосердия» информацию, что ищут волонтеров в ковидные зоны московских больниц. Подумал — потом забуду, сразу заполнил анкету и отправил. Через неделю со мной связались. Перед тем как выйти в больницу, надо было пройти собеседование и курс подготовки, он занимает всего два дня. На курсе меня учили, как правильно переворачивать больного, как его мыть, менять пеленки, простыни.
Перед тем как выйти в больницу, надо было пройти собеседование и курс подготовки, он занимает всего два дня. На курсе меня учили, как правильно переворачивать больного, как его мыть, менять пеленки, простыни.
Но самое главное я понял, когда уже попал в «красную зону». Там нас встретил наставник волонтеров, он все показал: куда идти, что делать.
В больнице мы делаем то, что должен делать младший медперсонал.
Страха я не испытывал. Может быть, это свойство возраста, мне 29 лет. Самым сложным был выход из зоны комфорта — в «красной зоне» свои правила, экипировка, ты обязан все четко соблюдать.
Я не боялся заразиться — живу один. На работе я поговорил с руководством, возражений не было. Я маркетолог, мы три дня работаем из дома, два дня из офиса. И я так подстраиваюсь, что в воскресенье иду в зону, а потом три дня работаю дома и только в четверг и пятницу иду в офис. То есть у меня есть буферный период, когда я могу понять, заболел или нет.
Вообще, в зоне очень хорошо проработана система безопасности — шлюзы, СИЗы (средства индивидуальной защиты. — “Ъ”) или защитные комбинезоны. Там все очень строго, так что заболеть именно в зоне практически невозможно.
— “Ъ”) или защитные комбинезоны. Там все очень строго, так что заболеть именно в зоне практически невозможно.
Мне выпало работать в Сокольниках, в госпитале, который развернули в павильонах. Раньше там выставки проходили, и я по работе часто там бывал, носил туда рекламные материалы. А теперь эти павильоны не узнать — там настоящая, современная больница.
Мне повезло: мои пациенты не умирали. Но как-то я сменил девушку-волонтера, она постоянно кормила одну женщину — та чувствовала себя хорошо. И когда я заступил в свою смену, девушка написала мне: «Сереж, посмотри, как себя чувствует моя подопечная». Я прихожу в палату, а ее уже нет в кровати. Мне сказали, что она в реанимации. Я зашел в реанимацию, а мне сказали, что все, ее не спасли. Это очень быстро случилось.
Как-то я был в ночной смене, мне удалось пообщаться с врачами, они рассказывали, как быстро люди сгорают — лежит человек, улыбается, разговаривает, а потом ему вдруг резко становится плохо, нужен кислород.
Врачи видели огромное количество смертей, многие говорили, что никогда раньше столько людей на их глазах не умирало. Конечно, для них это колоссальный стресс.
Я даже замечаю различия между врачами в обычных палатах ковидного госпиталя и врачами в реанимации. В терапии врачи более спокойные, улыбаются, а в реанимации — молчание, постоянно пикает аппаратура, медперсонал очень серьезный. На каждого пациента там один-два врача. Там уже действительно боевые действия.
Зачем я туда пошел? Мне этот вопрос часто задают знакомые. Я раньше жил для себя, а потом пошел в волонтеры, и мне есть с чем сравнить. Казалось бы, тот же самый я, но это два разных человека. Период, когда я жил для себя и был эгоистом, мне даже неприятно вспоминать. Раз у меня есть здоровье, силы, возможности, я стараюсь кому-то еще помогать. Я от этого становлюсь лучше. В этой больнице может оказаться любой человек — и мои родные, знакомые. В конце концов, мы одна большая страна, и, если у кого-то случаются проблемы, кто-то должен прийти ему на помощь.
У меня в палате была бабушка, она очень нервная была, все время на взводе. А однажды попросила меня помыть ей яблоки, ей было тяжело вставать. Я помыл и принес ей, а она стала улыбаться, прямо расцвела.
Для наших пациентов там любое человеческое участие — это целое событие. У них на душе теплеет. Вот для чего мы там нужны.
Врачи свою работу делают хорошо. Но у них нет времени просто поговорить с пациентом, поухаживать за ним, а ведь этого болеющему очень не хватает. Мой коллега вспоминал, как ему было страшно, когда его привезли в больницу. Слева от его койки забрали вещи, потому что там человек умер, справа — тоже умер, а он в новой обстановке, знакомых нет, ему страшно, а тут приходят люди, доброе слово скажут, за руку подержат. Это такая мелочь, которая для нас ничего не значит, а для пациентов значит многое.
«У меня, как у всех волонтеров, есть свое кладбище»
Александра Наумова, волонтер
Я занимаюсь волонтерством с 17 лет, начинала в 1-й Градской больнице — мы просто с подругой туда зашли, спросили, чем помочь. Стали мыть головы пожилым людям, помогать им с гигиеной. Помню, меня, подростка, тогда поразило то, что я увидела в зеркале. Пока работаешь, не видишь себя со стороны, а потом я в конце работы увидела свое отражение — совсем другое лицо, как будто не мое, глаза светятся, и я просто физически даже стала чувствовать себя иначе. Меня тогда это все так заинтересовало, что я пошла учиться на психолога. И продолжала волонтерить.
Стали мыть головы пожилым людям, помогать им с гигиеной. Помню, меня, подростка, тогда поразило то, что я увидела в зеркале. Пока работаешь, не видишь себя со стороны, а потом я в конце работы увидела свое отражение — совсем другое лицо, как будто не мое, глаза светятся, и я просто физически даже стала чувствовать себя иначе. Меня тогда это все так заинтересовало, что я пошла учиться на психолога. И продолжала волонтерить.
Получается, что с самого начала я просто увлеклась экспериментом над собой. А потом меня уже затянуло. Я вообще больше люблю дарить, чем получать, и всегда придумывала способы дарения подарков.
В волонтерстве я поняла, что эмоции — самый лучший подарок, потому что их не купишь ни за какие деньги. Мне очень нравятся улыбки людей.
Передо мной никогда не стоит вопрос, как провести свободное время, мне всегда есть чем заняться, куда пойти и кому помочь.
У меня есть установка, она проверена жизнью — когда ты помогаешь другим, обязательно потом помогут тебе. Изначально люди все добрые, мы становимся злыми вследствие болезни, усталости, но если есть возможность кому-то помочь, если ты себя преодолеешь, то от этого выиграешь.
Изначально люди все добрые, мы становимся злыми вследствие болезни, усталости, но если есть возможность кому-то помочь, если ты себя преодолеешь, то от этого выиграешь.
В «красную зону» я попала тоже от избытка свободного времени. Я педагог, завуч, летом в школе были каникулы, в июле у меня появился целый свободный месяц, и я поняла, что могу несколько дней в неделю уделять волонтерству. С детства мне хотелось быть либо учителем, либо доктором, я пошла в психологию и педагогику, но медицина продолжала меня интересовать. Я увидела новость про курсы подготовки волонтеров для «красной зоны», записалась и пошла работать.
Все, что я там увидела, очень интересно. Я встретила очень много хороших людей.
У нас там есть и миллионеры, и финансовые директора — эти люди приходят после работы, чтобы послужить другим людям, но на самом деле — чтобы самим получить удовольствие от эмоций пациентов.
Потому что ты приходишь туда — и понимаешь, как сильно тебя ждали.
Большинство пациентов в ковидной зоне страдают от одиночества и страха. Им важно, чтобы их просто взяли за руку, поговорили с ними. Я меняю человеку постель и начинаю с ним общаться, спрашиваю, как дела у его родных, здоровы ли они, как сильно, наверное, скучает по нему его собака,— и вижу его горящие глаза, он рассказывает о доме, семье, оживает. И я в этот момент понимаю, что зачем-то здесь нужна.
Им важно, чтобы их просто взяли за руку, поговорили с ними. Я меняю человеку постель и начинаю с ним общаться, спрашиваю, как дела у его родных, здоровы ли они, как сильно, наверное, скучает по нему его собака,— и вижу его горящие глаза, он рассказывает о доме, семье, оживает. И я в этот момент понимаю, что зачем-то здесь нужна.
Я участвую в таинстве жизни, даю человеку эмоции и получаю их от него. Мы как-то придумали акцию — привезли 300 воздушных шаров и развесили в палатах. Пациенты и медики стали спрашивать, что за праздник, а мы говорим — да просто так, для настроения. Они стали смеяться, фотографироваться, отправлять фотографии домой.
Меня все это очень заряжает.
Иногда иду, уставшая, после работы по парку, впереди смена в «красной зоне» — вхожу в больницу, переодеваюсь в СИЗ, прохожу шлюзы, захожу на свою территорию, а там какой-нибудь старичок кричит мне: «Сашенька, помой меня, я так тебя ждал!» — и у меня усталость уходит, только радость остается.
А большего счастья, чем получить звонок от человека, который выздоровел, не бывает.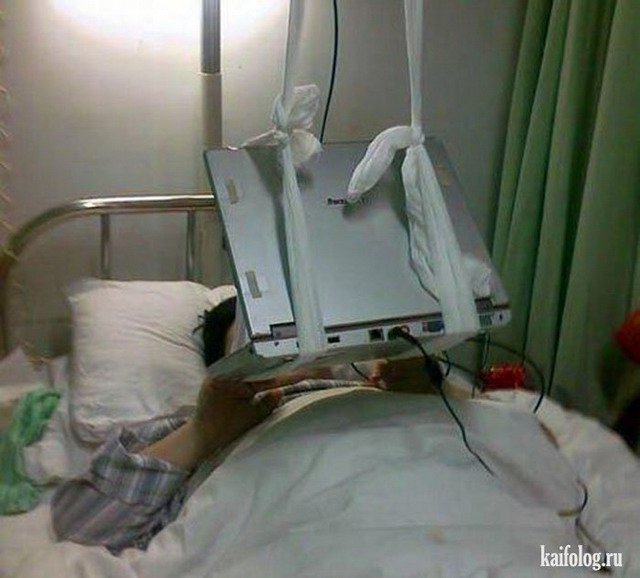
Два пациента попросили у меня мой номер, я долго сомневалась, давать ли, но решила, что для них это очень важно. И вот на днях мне позвонила женщина, она была в тяжелом состоянии, но уже дома, со своими домашними животными, и она сказала, что очень благодарна нам за то, что мы с ней разговаривали. Что ее это очень поддерживало. У бедных врачей нет ни минуты свободной, чтобы сесть и поговорить с пациентом. А для людей это очень важно. Люди выздоравливают быстрее, получая положительные эмоции.
У нас в госпитале в Сокольниках есть три отделения — реанимация, терапия и отделение, в котором лечатся люди в среднем, пограничном, состоянии. Наша основная задача — помощь в этом «среднем» отделении, в палатах интенсивного наблюдения (ПИН). Люди там не могут сами вставать, ходить в туалет, мыться, переодеваться, принимать пищу, и мы им помогаем. Помочь кому-то походить, посидеть — все это наши задачи. Там нужна физическая помощь. В реанимациях очень хорошее оснащение, много персонала, там серьезный уход. В терапии люди могут сами передвигаться, им важно именно общение и разговоры — и, если у нас остается время, мы идем в терапию, чтобы с ними пообщаться. А в ПИН наша помощь очень нужна.
В терапии люди могут сами передвигаться, им важно именно общение и разговоры — и, если у нас остается время, мы идем в терапию, чтобы с ними пообщаться. А в ПИН наша помощь очень нужна.
В реанимацию мы заходим, только если нас об этом просит персонал.
Моя жизнь очень изменилась после того, как я пошла в «красную зону». Многие волонтеры из моей смены стали моей семьей.
У нас появились общие интересы, мы общаемся и вне «красной зоны». Я заболела ковидом в сентябре — уверена, что заразилась либо в метро, либо в магазине, либо в школе. В «красной зоне» очень строго следят за ношением специальных костюмов, мы не имеем права их снимать всю смену, на нас защитные респираторы, экраны, перчатки. Подходя к каждому новому человеку, я на свои перчатки надеваю вторые, а уходя от этого пациента, снимаю и выбрасываю верхние перчатки, дезинфицирую свои основные.
Так вот, я впервые болела так «насыщенно» — мне постоянно звонили наши волонтеры, спрашивали о моем здоровье, привозили к моей двери продукты. Болела я легко, у меня есть прививка.
Болела я легко, у меня есть прививка.
Чтобы попасть на территорию больницы, мы должны каждый раз сдавать ПЦР, как и медперсонал. У всех нас есть либо прививки, либо справки об антителах. Иначе мы не смогли бы работать в «красной зоне».
Гонка вакцинаций
Карта “Ъ”: в каких масштабах и чем мир прививается от COVID-19
Смотреть
Когда я пришла на курсы подготовки, нам объяснили, что мы можем заболеть, поэтому необходимо заручиться поддержкой своей семьи перед тем, как идти волонтерить. В семье не должно быть конфликта на эту тему. Но в моем случае в семье это даже не обсуждалось.
Родные знают, что я всю жизнь занимаюсь волонтерством, и это — как воздух, я не могу не помогать. В моей семье не только я волонтер, но в «красную зону» никто больше не ходит, мои близкие кормят бездомных.
У меня умирали пациенты. Когда идешь в такое место, понимаешь, что исход может быть любым, и стараешься концентрироваться на позитивных мыслях. Люди умирают, это неизбежно, но ты сделал для конкретного человека все, что мог, он умер не один, и от этого становится спокойнее.
У меня, как у всех волонтеров, есть свое кладбище — люди, за которых я теперь буду молиться всю жизнь. Я помню их лица, потому что я за ними ухаживала. Но я знаю, что в тот момент я помогала им как могла. Если это помогло человеку, облегчило его страдания — хорошо. Если нет — я ничего не могу с этим сделать. Это вопрос отношения к смерти. Ты ее либо боишься, либо нет. Ты все равно будешь с ней рядом.
Но печаль от смерти перекрывается счастьем от того, что люди выздоравливают и уходят домой.
«Вижу: в том месте, где лежала Алла, отключают аппараты»
Элина Шевченко, волонтер
Мою первую смену в «красной зоне» я хорошо помню. Конечно, было страшно. Я к тому времени уже переболела, у меня был высокий титр антител, я не боялась заболеть. Но боялась сделать что-то не так, причинить вред пациентам. Это самый главный страх там — не навредить. Я сразу попала в реанимацию, в госпиталь на ВДНХ, люди в критическом состоянии, в масках, с трубками… не могут говорить, лежат на животах… Любое твое неловкое слово может человека задеть, лишить надежды.
Но боялась сделать что-то не так, причинить вред пациентам. Это самый главный страх там — не навредить. Я сразу попала в реанимацию, в госпиталь на ВДНХ, люди в критическом состоянии, в масках, с трубками… не могут говорить, лежат на животах… Любое твое неловкое слово может человека задеть, лишить надежды.
Мне дали прекрасного наставника Наташу, она провела инструктаж, мы переоделись, зашли в фильтр-зону, где надели СИЗы, помолились и пошли в «красную зону».
Сначала прошли через отделение терапии — да, это лазарет, но там люди ходят, разговаривают, а в реанимации ты попадаешь в другой мир — постоянно пищат аппараты, кого-то привозят на каталке, кого-то увозят.
В первый день я всюду ходила хвостиком за своей наставницей, помогала ей ухаживать за пациентами. Разговаривала с пациентами, которые хотели поговорить. Это тонкая грань — не лезть к человеку, который не хочет общаться, и не пройти мимо того, кому это очень важно. Помню, лежит мужчина на кровати, закрыл глаза, вроде спит. Я подошла, посмотрела, как его зовут, он открыл глаза. Я спросила, как он себя чувствует. Разговорились. Оказалось, ему больше 70 лет, он полвека проработал опером, у него жена, дети, внучка.
Я подошла, посмотрела, как его зовут, он открыл глаза. Я спросила, как он себя чувствует. Разговорились. Оказалось, ему больше 70 лет, он полвека проработал опером, у него жена, дети, внучка.
Сказал, что в августе у них с женой золотая свадьба, и жена звонит ему и поторапливает — выздоравливай быстрее, не опоздай на свадьбу. Меня очень воодушевило, что он не сдается. Я надеюсь, он отметил золотую свадьбу.
В тот же день я познакомилась с женщиной, тайкой. Она вообще не говорила по-русски, и врачи попросили помочь, поговорить с ней на английском. Я к ней подошла, она взяла мою руку в тройном слое перчаток и начала ее массировать. Причем профессионально. Оказалось, что у нее массажный салон в Таиланде, трое детей, старшая дочь — модель, а в Москву она приехала работать. Пока мы разговаривали, она минут десять массировала мне руку, не прекращала. Мне показалось, что она как будто возвращала себя к жизни вот этими привычными движениями.
И все время улыбалась. Хотя у нее были плохие показатели.
Она, буддистка, попросила, чтобы мы помолились о ней православными молитвами на русском языке. Мы прочитали несколько псалмов, ее лицо прямо преобразилось, у нее слезы в глазах были. Она выздоровела, но где она сейчас, не знаю.
Первую смерть, с которой я столкнулась в реанимации, тоже никогда не забуду.
В ковидных условиях вообще нет слов «неожиданно» или «ожидаемо». Здесь все происходит неожиданно — и выздоровление, и смерть.
У одной нашей пациентки было 90% поражения легких, она лежала долго, выздоровела, сама пришла в храм, куда часть наших волонтеров ходит. А другая моя пациентка, которая неплохо себя чувствовала и, казалось, шла на поправку, не выжила. Я дежурила два дня подряд, пришла в палату к Алле, она такая веселая, оптимистичная, я ее покормила, напоила, посидела с ней, погладила по руке. Она в разговоре со мной все время намекала, что ей очень важно позвонить домой. Знаете, как дети намекают, когда чего-то очень хотят,— не напрямую просила, а как-то осторожно, исподволь. А мы не можем без разрешения врачей давать пациентам телефоны. Я подошла к врачу и спросила, можно ли, он разрешил.
А мы не можем без разрешения врачей давать пациентам телефоны. Я подошла к врачу и спросила, можно ли, он разрешил.
Она позвонила дочери с моего телефона. И пока она разговаривала, я смотрела за показателями аппаратуры: сатурация, давление, сердцебиение. У нас такой протокол — если хотя бы один показатель ухудшается, мы должны прекратить любую коммуникацию с пациентом и позвать медперсонал. И вот она поговорила с дочкой, недолго, тепло говорила, очень счастливая была.
Я смотрю — показатели хорошие, она без маски, в носу трубка, она улыбается. Думаю, на поправку идет. Попрощались, я пошла в другие палаты помогать. На следующий день прихожу, сразу иду к ней в палату и вижу, что в том месте, где лежала Алла, отключают аппараты. Думаю: ну все, перевели мою Аллу в терапию, надо будет узнать куда, проведать. Делаю пару шагов к ее койке и замираю — вижу ее тело, вижу, как санитары достают полиэтиленовый черный пакет. У меня сразу в голове проносится, что она умерла, а потом — что я исполнила ее последнее желание, дала ей возможность поговорить с дочерью. Понимаете, у нее ведь не было телефона, она давно не разговаривала с родными, и я могла пройти мимо и не дать ей этой возможности… Это счастье — что я смогла ее услышать и помочь.
У меня сразу в голове проносится, что она умерла, а потом — что я исполнила ее последнее желание, дала ей возможность поговорить с дочерью. Понимаете, у нее ведь не было телефона, она давно не разговаривала с родными, и я могла пройти мимо и не дать ей этой возможности… Это счастье — что я смогла ее услышать и помочь.
У меня не было уныния. Это было какое-то мое личное открытие про жизнь — вот вчера я гладила Аллу по руке, кормила ее, она смеялась, а сейчас я помогаю санитарам убирать ее тело в полиэтилен. Эти две картины в моей голове просто стояли рядом, между ними разница в сутки.
Я вдруг подумала — как это важно, ценить каждый момент жизни, не проходить мимо, быть открытым к просьбам людей, ведь жизнь такая хрупкая, и для них или для меня завтра может не наступить.
В той же палате через полчаса после Аллы другая женщина умерла. И я, когда только зашла в палату и еще не поняла, что Алла умерла, задержалась у кровати этой женщины. Спрашиваю — вам что-то нужно? Она глазами показывает — да. Я пытаюсь понять, чем ей помочь, задаю вопросы, она качает головой или кивает — и я понимаю, что она просит меня помолиться рядом с ней. Читаю молитву, потом иду к кровати Аллы. А через 30 минут поворачиваюсь и вижу, что у кровати этой женщины тоже отключают аппараты. Получилось, что и ее последнее желание я тогда исполнила.
Я пытаюсь понять, чем ей помочь, задаю вопросы, она качает головой или кивает — и я понимаю, что она просит меня помолиться рядом с ней. Читаю молитву, потом иду к кровати Аллы. А через 30 минут поворачиваюсь и вижу, что у кровати этой женщины тоже отключают аппараты. Получилось, что и ее последнее желание я тогда исполнила.
Смерть меня не пугает. Она сразу ошарашивает, сбивает с толку, но быстро приходит какое-то другое понимание — как будто перед тобой открывается другое измерение.
Когда кто-то умирает, важно сразу переключить свое внимание на тех, кто лежит вокруг. На живых. Потому что они все это видят. И им страшно. У них шок. Когда я подошла к соседке Аллы, то увидела в ее глазах такой страх, ужас, что у меня холодок по коже пробежал. Я стала с ней говорить, погладила ее, заметила, что у нее маникюр красивый, говорю ей: «Вы такая молодец, красиво болеете». Она улыбнулась, вижу, тревога ее уменьшилась. Мы стали ей дальше помогать.
Еще один пациент был, Владимир.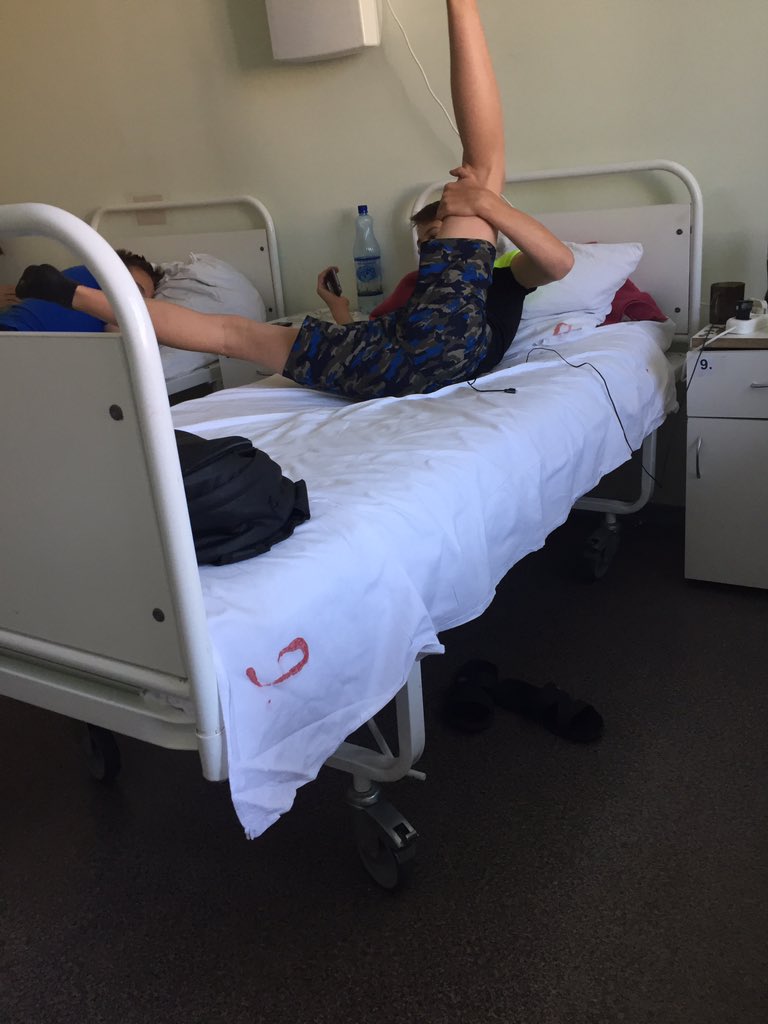 Впал в кому, на ИВЛ долго лежал.
Впал в кому, на ИВЛ долго лежал.
Я как-то к нему подошла, протерла его лицо влажными салфетками, погладила руку, по голове и постояла рядом, молитву прочитала. Смотрю, а у него слезы из глаз катятся. То есть он был в коме и меня слышал…
У меня внутри все перевернулось — человек в таком состоянии слышит меня. Другие волонтеры сказали мне, что он верующий. Возможно, для него моя молитва была утешением. Несколько месяцев он лежал в ОРИТ (отделении реанимации и интенсивной терапии.— “Ъ”). Умер в августе.
У нас на ВДНХ в реанимации около 200 мест, в периоды высоких волн все было забито. Мы не во все палаты ходим. Есть палаты на трех-четырех человек, там свой микроклимат, туда добровольцев не пускают. Есть большие ОРИТ, где в отделении по три палаты и в каждой палате по 11–12 человек. Туда нас как раз и приглашают.
А другая моя пациентка, Татьяна Николаевна, пролежала все лето в реанимации и выздоровела.
Женщины даже в реанимации — женщины. Бывает, замечу, что у пациентки красивые глаза, косичка, маникюр — она расцветает. Вот у Татьяны Николаевны на тумбочке все время лежали зеркальце, расческа, она всегда была опрятная. Как-то она попросила нас записать стихи, которые сочинила для медработников,— мы принесли лист бумаги, ручку, она диктовала, я слушала, разбирала слова (она была в маске, слышно плохо), а другой волонтер, Ира, записывала. Потом мы распечатали, размножили эти стихи и раздали врачам. Как они улыбались! Представьте себе, такая тяжелая пациентка, три месяца в реанимации, и пишет стихи врачам и медсестрам!
Бывает, замечу, что у пациентки красивые глаза, косичка, маникюр — она расцветает. Вот у Татьяны Николаевны на тумбочке все время лежали зеркальце, расческа, она всегда была опрятная. Как-то она попросила нас записать стихи, которые сочинила для медработников,— мы принесли лист бумаги, ручку, она диктовала, я слушала, разбирала слова (она была в маске, слышно плохо), а другой волонтер, Ира, записывала. Потом мы распечатали, размножили эти стихи и раздали врачам. Как они улыбались! Представьте себе, такая тяжелая пациентка, три месяца в реанимации, и пишет стихи врачам и медсестрам!
Летом я была неделю в отпуске. Обычно в отпуске отключаю телефон, не читаю интернет. А тут я все время заходила в наш волонтерский чат, интересовалась, как там наши пациенты. Думала — вот бы мне на денек туда, в зону, а потом можно снова на море. Я очень скучала по своей «красной зоне». Несмотря на то что видишь там боль, страх, смерть, несмотря на дискомфорт от постоянного ношения СИЗ, все равно получаешь там несравнимо больше.
У нас в чате сейчас больше ста волонтеров. Это потрясающие люди. Очень много мужчин приходит в зону — отцы семейств, такие серьезные люди — с какой любовью и простотой они помогают мыть, кормить, менять памперсы. Я была поражена. Не все наши волонтеры — православные христиане. У нас есть и католики, есть крещеные православные, но невоцерковленные, есть просто неравнодушные люди, которые про религию ничего не знают. Мне кажется, прийти может любой, важно, чтобы он не испытывал ненависти к религии, мы же собрались не для этого. И нужно все-таки отдать должное церкви, которая организовала такое служение в «красных зонах».
«Вы знаете, как я их ждала? Не передать»
Татьяна Николаевна, пациентка, 76 лет
В больнице на ВДНХ я пролежала около ста дней. Почти 90 из них — в реанимации. Заболела я 6 мая: температура, вызвала врача, тест был положительным. Повторно вызвала 11 мая — врач сказал, что пневмония, отправил меня на КТ. Прямо оттуда по скорой попала в госпиталь на ВДНХ, в 75-й павильон. 75% поражение легких.
75% поражение легких.
С 12 по 17 мая я лежала в терапии, а с 17 мая до 9 августа — в реанимации, в ОРИТ 303, палате №9. Была в сознании, в кислородной маске, но состояние было плохое.
Я очень благодарна врачам Ирине Викторовне Масловой, заведующему Алексею Геннадьевичу Федотову, Ольге Викторовне, всему медицинскому персоналу, медсестрам Регине Якубовой, Наталье Колесниковой, Марине Леоновой, Тане, младшему персоналу Гришиной Марго, Дарье, младшему медбрату Маслову Константину — от него все пациенты были в восторге. Я больше 30 лет проработала в школе, я почетный работник общего образования РФ, и в этих молодых людях я как будто своих учеников увидела.
Как-то в палату пришел священник, епископ Пантелеимон (епископ Верейский Пантелеимон, глава синодального отдела по церковной благотворительности.— “Ъ”), он прочитал молитву, с таким, знаете, позитивом, с улыбкой. А потом стали приходить церковные волонтеры, у них на одежде красные крестики были.
Поначалу я лежала, как мышонок, всего боялась: наблюдала, кто заходит в палату, к кому подходят.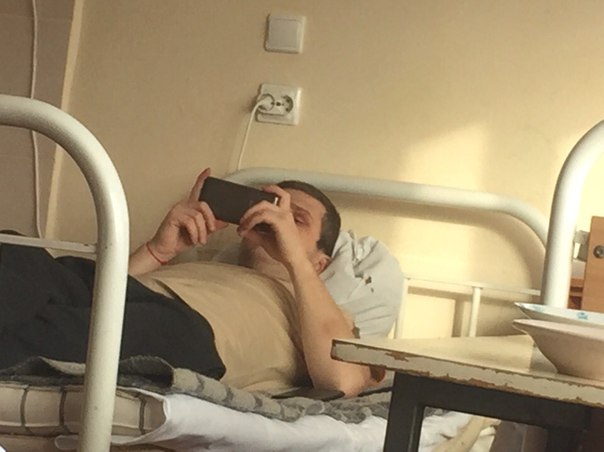 И когда ко мне подошли волонтеры, очень доброжелательные люди, мне сразу они понравились.
И когда ко мне подошли волонтеры, очень доброжелательные люди, мне сразу они понравились.
Волонтеры там очень нужны. Мне они помогли выжить. Ко мне приходила Марина, она живет в Мытищах. Она потеряла мужа после ковида и решила стать волонтером.
Приходили Элина, Наташа, Роман, Татьяна, Олеся, Зоя, другие молодые люди, я им очень благодарна. От них исходило такое тепло, понимание.
Волонтеры нужны не только в реанимации, а везде. В терапии волонтеров нет, а как они там нужны! Когда меня перевели из реанимации в терапию, мне их там очень не хватало.
Вы знаете, как я их ждала? Не передать. Поначалу мне казалось, вот я лежу в обнаженном виде, неприглядно так, неудобно мне. Было стыдно. Но они подойдут, улыбнутся, что-то расскажут — и время идет быстрее. И голову мне мыли, и ногти стригли, и кормили, любую просьбу мою выполняли. В День медработника попросила их принести мне бумагу, надиктовала им стихи, они записали, распечатали, подарили врачам.
Они — как психологи, заряжали меня своим настроением.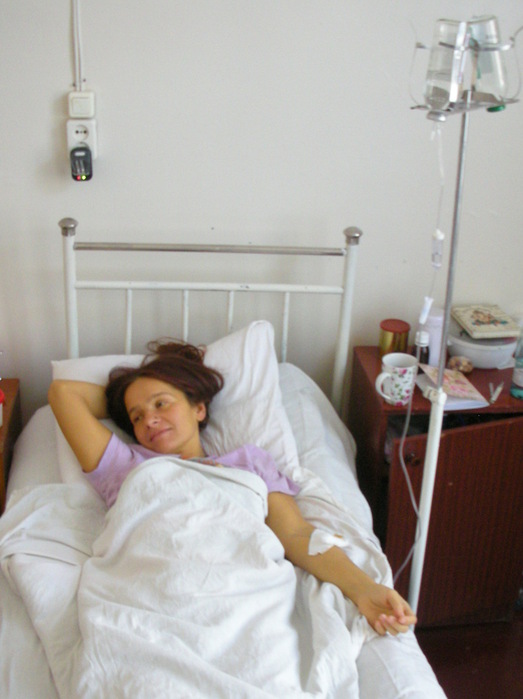 Я устала бороться за свою жизнь. Я говорила врачам: все, больше не могу. А они приходят и говорят: «Ой, как вы хорошо выглядите, вы идете на поправку, у вас такие блестящие глаза. Ваша семья будет так рада!» И эти фразы вселяли в меня уверенность. Я подумала — я многодетная мама, у меня внуки, должен родиться правнук, и я должна бороться ради них. Моя дочь работает в МЧС, теперь тоже хочет стать волонтером. Я уже дома, чувствую себя хорошо, только одышка осталась.
Я устала бороться за свою жизнь. Я говорила врачам: все, больше не могу. А они приходят и говорят: «Ой, как вы хорошо выглядите, вы идете на поправку, у вас такие блестящие глаза. Ваша семья будет так рада!» И эти фразы вселяли в меня уверенность. Я подумала — я многодетная мама, у меня внуки, должен родиться правнук, и я должна бороться ради них. Моя дочь работает в МЧС, теперь тоже хочет стать волонтером. Я уже дома, чувствую себя хорошо, только одышка осталась.
«Они столько добра сделали мне, привели меня в порядок, мои мысли, чувства»
Елена Любовина, волонтер
Я работаю в госпитале в Сокольниках. С Игорем Петровичем познакомилась, когда помогала ему с гигиеническими процедурами. Оказалось, что он подполковник, ему 81 год. Мой папа тоже военный, и это нас сразу с Игорем Петровичем сблизило. Как-то он услышал, что в отделение придет священник. Обычно люди невоцерковленные пугаются, говорят: «Не надо меня хоронить, не надо мне священника»,— поэтому мы никому ничего не навязываем. А он услышал и говорит: «Вот я вроде бы в Бога верю, а некрещеный». На этом и закрыли тему. В следующую смену я его не нашла — перевели в реанимацию. Но пару недель назад он снова вернулся в ПИН. Спросил меня, зачем я хожу в «красную зону». Я рассказала про волонтеров, про то, что я верующая. Мы долго с ним говорили. Я сказала еще, что папа мой умер некрещеным, и я очень переживаю об этом. Он задумался, замолчал. А через несколько дней спросил, можно ли ему принять крещение.
А он услышал и говорит: «Вот я вроде бы в Бога верю, а некрещеный». На этом и закрыли тему. В следующую смену я его не нашла — перевели в реанимацию. Но пару недель назад он снова вернулся в ПИН. Спросил меня, зачем я хожу в «красную зону». Я рассказала про волонтеров, про то, что я верующая. Мы долго с ним говорили. Я сказала еще, что папа мой умер некрещеным, и я очень переживаю об этом. Он задумался, замолчал. А через несколько дней спросил, можно ли ему принять крещение.
И в начале сентября его крестили. Мне кажется, что-то в его жизни изменилось. Он сказал, что теперь будет ходить в храм рядом с домом. Что к жене теперь будет по-другому относиться, станет больше разговаривать с ней. Он еще в больнице, ему лучше, сатурация неплохая. Врачи говорят, что ему надо вставать, садиться, разрабатывать мышцы. Вот я ему и помогаю.
Я сама работаю в благотворительном фонде, но там у меня управленческий опыт, а сюда я пришла, потому что могу делать что-то простое для других людей в свое свободное время.
Я понимаю, что жизнь многогранна, и одна из частей ее должна быть такой, когда человек помогает человеку. Понятно, что у каждого человека — свое допустимое расстояние, на которое он может подойти к чужому страданию и боли. И важно его найти, отмерить, чтобы ты не выгорел быстро, не страдал и мог помогать.
Необязательно идти в «красную зону» — есть много других направлений волонтерства и благотворительности, чтобы помогать.
Я сейчас в смене, говорю с вами через маску, меня не очень хорошо слышно. Но Игорь Петрович хотел сказать вам несколько слов, поэтому я сейчас дам ему трубку. Игорь Петрович, дорогой, хотите что-то сказать?
Игорь Петрович, пациент, 81 год
Я попал сюда 12 августа, был и в терапии, и в реанимации. Пока еще лечусь. Нет, маски у меня уже нет, осталась только трубка в носу. Мне уже лучше, обещают перевести меня в терапию, там полегче режим. Это заслуга и врачей, и медсестер. И волонтеров. Хочу сказать, что волонтеры — это самые добрые люди на планете. Понимаете? Они спасают нас от всего плохого, что мы тут переносим. От одиночества, от страха. Они столько добра сделали мне, привели меня в порядок, мои мысли, чувства. А мне уже много лет. Я и не знаю, что со мной было бы без них.
Понимаете? Они спасают нас от всего плохого, что мы тут переносим. От одиночества, от страха. Они столько добра сделали мне, привели меня в порядок, мои мысли, чувства. А мне уже много лет. Я и не знаю, что со мной было бы без них.
Помогают они и беседами, и всякие процедуры не очень приятные делают. Они меня неотступно ведут по болезни к выздоровлению. Спасибо им.
«Я читаю, и мы втроем плачем — я, пациентка и медсестра»
Мария Меринова, координатор волонтеров
Поначалу, когда пандемия только началась, священников в больницы не пускали, но потом медики быстро поняли, что людям нужна не только медицинская помощь, им еще нужна моральная поддержка. Епископ Пантелеимон вместе с другими священниками стал ездить по больницам и увидел, что пациенты все время просят его поговорить с ними, подать воду, судно, покормить. Понимаете, в реанимации люди все время лежат, на них надеты памперсы, они получают белковое питание через трубочку, и там персонала хватает. А в ПИН человек уже может понемногу сидеть, вставать, ему надо помогать, кормить, поить, постель ему менять, за руку держать, общаться, подбадривать… Там нужно больше усилий по уходу.
А в ПИН человек уже может понемногу сидеть, вставать, ему надо помогать, кормить, поить, постель ему менять, за руку держать, общаться, подбадривать… Там нужно больше усилий по уходу.
То есть то, что обычно делает родственник, в «красной зоне» не делает никто, ведь персоналу надо жизни спасать, у них нет времени кормить одного пациента из ложечки час.
Первыми волонтерами были выпускники курсов помощников больничных священников, их было человек десять. Их не надо было учить, как ухаживать за пациентами, они это знали. Но потом стало ясно, что их не хватает, и нужно чтобы добровольцы приходили не один раз в день на три часа, а находились в больницах весь день.
Набор волонтеров увеличили, пришли люди, далекие от медицины, их нужно было обучить, при учебном центре больницы святителя Алексия открыли курсы двухдневной подготовки для добровольцев в ковидную зону. Преподаватели рассказывали о СанПиНах в больницах, о том, как не навредить тяжелобольным.
Система нашего волонтерства устроена так: люди, которые имеют медицинское образование, идут в смену как наставники, а вместе с ними в зону заходят обычные волонтеры. В течение дня у нас три смены — по 3,5 часа каждая. Иногда есть ночные дежурства — если много пациентов и врачи просят нас помочь. Я, как координатор распределяю, кто в какое отделение и в какую палату идет, с каким наставником в группе.
В течение дня у нас три смены — по 3,5 часа каждая. Иногда есть ночные дежурства — если много пациентов и врачи просят нас помочь. Я, как координатор распределяю, кто в какое отделение и в какую палату идет, с каким наставником в группе.
Наши смены привязаны к графику приема пищи, мы приходим за полчаса до того, как люди начинают есть.
Наша основная задача — уход, но во время процедур мы, конечно, общаемся с людьми. Переодеваешь женщину, а она говорит: «Вот дочка моя заболела, а потом я, лежит она в реанимации, связи с ней нет». И вместо того чтобы сказать «Ох, я вам так сочувствую, какой ужас!» — я говорю: «Как хорошо, что вы вовремя здесь оказались! Здесь вам и дочке вашей помогут!» Это дает человеку надежду и повышает его шансы на выздоровление.
Мы не говорим с пациентами о религии, только если они сами об этом просят.
Но очень часто так выходит, что мы видим душевное состояние человека. Бывают пациенты, которые говорят, что не хотят есть, не хотят жить. И мы передаем персоналу, что этому пациенту нужен психолог. В больнице целая служба психологической поддержки, но ведь надо сначала заметить, что человеку такая помощь нужна.
В больнице целая служба психологической поддержки, но ведь надо сначала заметить, что человеку такая помощь нужна.
Если мы видим, что человек не поел один раз, другой раз, мы обязательно передаем персоналу, и они либо меняют ему лечение, либо переводят на жидкое медицинское питание. Есть — очень важно. Мы у себя в волонтерском чате передаем другим сменам, кто из пациентов плохо ест и кого надо особенно тщательно кормить. Например, одна бабушка начинает есть, только когда с ней разговариваешь и отвлекаешь ее. А другая — только когда ей дают запивать еду соком.
Была у нас пациентка, очень пожилая, слабенькая, в памперсе, не переворачивалась сама. У нее уже началась деменция, не всегда узнавала людей. Она съедала максимум две столовых ложки за прием пищи. И я ее просто забалтывала. Приду к ней, а она мне: «Доченька, ты ко мне пришла!» И каждого волонтера она так называла и радовалась каждому из нас. Может, она и правда считала, что к ней дочь приходит… Мы ее не разубеждали, потому что она начинала есть из наших рук. Съест она свои две ложки, я иду кормить других, а когда всех накормлю, к ней возвращаюсь.
Может, она и правда считала, что к ней дочь приходит… Мы ее не разубеждали, потому что она начинала есть из наших рук. Съест она свои две ложки, я иду кормить других, а когда всех накормлю, к ней возвращаюсь.
Сижу долго, что-то рассказываю и между делом ей еще одну ложку, и еще одну. Мы ее просто выкормили вот так, по ложечке. А потом выписали ее домой, к семье.
Там, в «красной зоне», многие события кажутся чудесами.
У меня был пациент, пожилой мужчина, он давно лежал в ПИН, я видела его три недели подряд, и как-то он сказал, что у него жена лежит в реанимации и он не знает, как она, а телефона у нее нет. Он сказал мне, в какой она палате, я зашла в реанимацию, нашла его супругу, передала ей от него привет, сказала, что он очень ее любит и просит поправиться. Она была в тяжелом состоянии, но в сознании, у нее на лице огромная маска кислородная, это последний уже этап перед интубацией. И она вдруг слабо улыбается мне и говорит: «Передайте ему, чтобы он не плакал. Я тоже его люблю».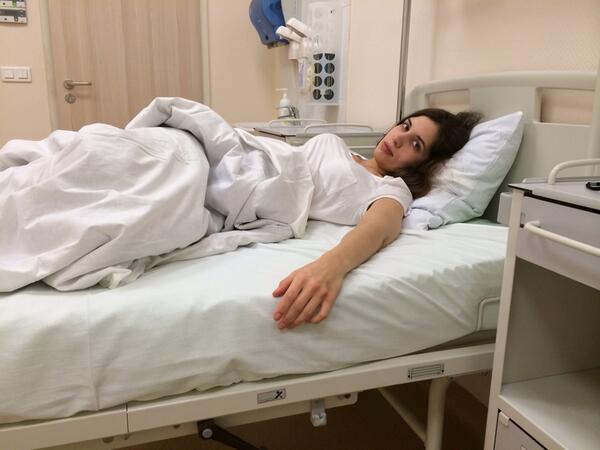 А он и правда плакал, когда о ней говорил. Но я ей об этом не сказала, она сама поняла.
А он и правда плакал, когда о ней говорил. Но я ей об этом не сказала, она сама поняла.
Там на посту очень хорошая медсестра была, она говорит мне: «Вы попросите его письмо написать ей и принесите, прочтите». Я бегом к этому мужчине, даю ему бумагу, он пишет письмо.
Отнесла ей письмо. Она через маску плохо видит, просит меня прочесть. Я читаю ей письмо — а там столько любви! «Родная моя», «дорогая моя», «ты мне очень нужна», «я без тебя не выживу», «крепись и выздоравливай». Я читаю, и мы втроем плачем — я, пациентка и медсестра.
Я письмо оставила, а медсестра говорит: «Я буду ей читать его, когда у нее сатурация падает». И попросила меня зайти в следующую мою смену. И когда я пришла, она передала мне письмо — пациентка ей надиктовала, а она записала. Представляете себе — у нее такая загруженность, тяжелые пациенты, но ей не все равно, она нашла минутку и написала это письмо. Мы передали это письмо супругу, он был так рад! Потом его перевели в терапию, он пошел на поправку. Жена его пока в реанимации.
Жена его пока в реанимации.
В будни ходит от четырех до восьми человек, а в выходные всегда аншлаг — бывает и 12, и 15 волонтеров. У нас четыре ПИН в госпитале, надо, чтобы хотя бы один-два человека на палату в смену ходили. Там пациенты в пограничном состоянии.
Среди волонтеров есть самые разные люди: и студенты, и директора фирм. Одна из наших волонтеров руководит большой организацией, постоянно ездит на закупки. Говорит, что, когда приходит в зону, у нее душа отдыхает.
Но мне проще сказать про себя. Когда проводишь смену в «красной зоне», не имеешь возможности ни воды попить, ни в туалет сходить. Костюм снимать нельзя, маску тоже. И когда выходишь через 3,5 часа из зоны, то первый глоток воды тебе кажется самым вкусным напитком в жизни. Вот поэтому многие волонтеры ходят туда… В обычной жизни нет этого понимания жизни и всех ее маленьких радостей как подарка. Мы избалованы, пресыщены, часто теряем вкус к жизни, ощущение ее простых радостей. А там понимаешь, что ты счастливчик.
У меня есть пациент, мы регулярно устраиваем ему в условиях палаты настоящую баню — закрываем его ширмой, приносим тазик с горячей водой, он намыливает полотенце, намыливает себя, потом мы меняем воду, он себя обтирает, и так несколько раз. И говорит: «Я себя живым чувствую после этого душа». Потому что он лежит, потеет, где-то еда прольется, где-то кровь, ему неприятно. Вот, кажется, такая мелочь — помочь человеку помыться. А у него жизнь меняется.
Записаться на курсы больничных добровольцев можно по телефону +7–991-609–17-81 (в будние дни с 10 до 19). Курсы организованы при поддержке департамента здравоохранения Москвы на базе учебного центра больницы святителя Алексия.
Пожизненное лечение. Почему психиатрические больницы становятся тюрьмой, и как Грузия пытается это изменить
- Нина Ахметели
- Русская служба Би-би-си, Грузия
Автор фото, Dato Koridze (RFE/RL)
Психиатрические учреждения, в которых пациенты нередко проводят большую часть жизни, — до сих пор самый распространенный вид лечения людей с расстройствами психики во многих постсоветских странах. После выхода шокирующих докладов об условиях жизни в крупнейших психиатрических учреждениях Грузии правозащитники призывают власти ускорить реформу системы, которая изолирует от общества уязвимых людей.
После выхода шокирующих докладов об условиях жизни в крупнейших психиатрических учреждениях Грузии правозащитники призывают власти ускорить реформу системы, которая изолирует от общества уязвимых людей.
В 2004 году Давид Дгебуадзе, выпускник исторического факультета Тбилисского университета, оказался в психиатрической клинике. «Казались мне какие-то вещи, и я подписал согласие на добровольное лечение», — говорит он. Пациентом психиатрического стационара он стал на 16 лет.
Подробно о своем диагнозе Давид не рассказывает, зато с гордостью говорит, что родился на Мтацминда, в центре Тбилиси. После окончания вуза три года жил в церкви — говорит, что остаться там ему предложил священник. После приступа болезни Давид оказался в больнице — первой из многих за время его лечения.
«Хуже всего было в Бедиани, — рассказывает Дгебуадзе о психиатрической клинике, долгое время служившей фактически градообразующим учреждением для поселка на юге Грузии. — У нас не было там никаких прав. Только еду давали и иногда разрешали погулять в маленьком дворе. Больше ничего. По шесть-восемь коек в комнате и общая тумбочка».
— У нас не было там никаких прав. Только еду давали и иногда разрешали погулять в маленьком дворе. Больше ничего. По шесть-восемь коек в комнате и общая тумбочка».
Автор фото, Dato Koridze (RFE/RL)
Подпись к фото,Больницу в Бедиани называли символом советской психиатрии
В Бедиани Давид прожил около четырех лет. По его словам, с пациентами там обращались грубо: связывали и иногда применяли физическую силу. «У меня там одежду отняли, сказали: «У нас такие правила — у всех общая одежда», — рассказывает он.
Осенью прошлого года офис Народного защитника Грузии (омбудсмена по правам человека) опубликовал шокирующий доклад по итогам визита в больницу Бедиани. Согласно отчету, палаты были переполнены и многим негде было хранить личные вещи; двери туалетов не закрывались; пациентам приходилось пользоваться общей мочалкой и иногда вместе принимать душ.
В поселок можно было добраться только на маршрутке, которая ходила лишь раз в день, и, чтобы успеть на обратный рейс, близкие могли проводить с пациентами только несколько минут. Общение женщин с мужчинами в больнице запрещалось под предлогом предотвращения сексуальных связей. На прогулках им нельзя было даже поговорить — за пациентами всегда следил персонал.
Общение женщин с мужчинами в больнице запрещалось под предлогом предотвращения сексуальных связей. На прогулках им нельзя было даже поговорить — за пациентами всегда следил персонал.
Расположенную в ущелье за высоким бетонным забором психиатрическую больницу Бедиани некоторые называли символом советской психиатрии — системы, которая стремилась скрыть от общества людей с психическими расстройствами.
От такого наследия Грузия пытается избавиться уже более десяти лет.
Пожизненная госпитализация
В конце 2018 года диагностированное расстройство психики и поведения в Грузии имели 76,5 тысяч человек. В вопросах помощи этим людям власти по-прежнему ориентируются на стационары: больше половины бюджета программы психического здоровья выделяется именно таким учреждениям, лечение в которых оплачивается за счет государства.
При этом зачастую те, кто нуждается в постоянной поддержке и уходе, или не имеющие собственного жилья оказываются обречены на пожизненную изоляцию в стационарах — по сути, не столько из-за своей болезни, сколько от безысходности. Согласно докладу Народного защитника, из 158 пациентов клиники Бедиани 64 находились там более пяти лет, а половина из них прожили в ней более 11 лет.
Согласно докладу Народного защитника, из 158 пациентов клиники Бедиани 64 находились там более пяти лет, а половина из них прожили в ней более 11 лет.
Давид в течении шестнадцати лет был пациентом психиатрических учреждений. Менялись только больницы, куда его переводили
Психиатрическая больница не должна быть приютом, говорит заместитель Народного защитника Екатерина Схиладзе. «Люди не должны годами жить в медицинских учреждениях, особенно на фоне тех инфраструктурных проблем, которые сегодня встречаются в психиатрических учреждениях», — отмечает она.
Народный защитник из года в год говорит о нарушениях в психиатрических больницах и призывает к деинституциализации — перевода пациентов на иную форму лечения, которая не предполагает постоянного проживания в больнице. Этот процесс начался в странах Запада еще в середине прошлого века, и Всемирная организация здравоохранения считает его одним из главных этапов реформы системы психиатрической помощи.
Длительное пребывание в закрытых психиатрических учреждениях не только не способствует выздоровлению, но и приводит к потере навыков независимой жизни, говорят специалисты.
«Абсолютное большинство людей с психическими расстройствами могут нормально жить в обществе при условии наличия необходимых сервисов. В стационары они должны попадать только в случае обострения на недолгое время до стабилизации их состояния», — говорит Манана Шарашидзе, председатель управления Ассоциации психического здоровья Грузии, которая добивается реформирования психиатрической службы в Грузии еще с 1990-х годов.
С этим соглашаются и в правительстве: согласно плану действий на 2015-2020 годы, решение о госпитализации пациента может быть принято только после того, как все альтернативы лечения и помощи и исчерпаны.
Но несмотря на развитие некоторых форм внебольничных сервисов, альтернатив крупным учреждениям у тех, кто нуждается в уходе и крыше над головой, по словам правозащитников, по-прежнему немного.
За железной дверью
Старые здания, ржавые раковины и темные коридоры психиатрической больницы Бедиани осенью прошлого года увидели зрители многих грузинских телеканалов. Власти признали нарушения и объявили о планах закрыть клинику, переоборудовав ее в центр наркологической реабилитации.
Однако 18 октября сотрудники, для которых больница — фактически единственное место работы в маленьком поселке, в знак протеста перекрыли бревнами выезд из клиники, помешав увезти оттуда часть пациентов.
В результате от планов построить центр наркореабилитации в Бедиани власти отказались, а статус психиатрической клиники изменили на убежище, оставив около тридцати пациентов в женском отделении, которое находилось в сравнительно хорошем состоянии.
Большинство пациентов из Бедиани перевели в Национальный центр психического здоровья в селе Кутири на западе Грузии. В их числе оказался и Давид.
Подпись к фото,Площадка для прогулок у обновленного корпуса в Национальном центре психического здоровья
Во дворе больницы Кутири лежат выкинутые старые сеточные кровати, которые, как рассказывает мне персонал, заменили на новую мебель. За бетонным забором с колючей проволокой — отдельное здание для осужденных и тех, кто по решению суда находятся здесь на принудительном лечении.
За бетонным забором с колючей проволокой — отдельное здание для осужденных и тех, кто по решению суда находятся здесь на принудительном лечении.
У других корпусов — залитые цементом и огороженные площадки для прогулок.
«Там было лучше, но там тоже был небольшой двор. Гулять пускали по их (персонала — Би-би-си) разрешению. Там была железная дверь, которую запирали по нескольку раз в день», — вспоминает Давид место, где он провел около полугода.
Подпись к фото,Некоторых пациентов все еще держат за металлическими дверями
Массивные двери до сих пор там. В одном из корпусов мы проходим по длинному коридору, по бокам которого через узкие дверные форточки видны худощавые лица пациентов, которые находятся на недобровольном лечении. Кто-то через проем просит у сотрудников центра сигарету.
Такие же металлические двери у тех, кого перевели сюда из Бедиани. Сотрудники центра говорят, что это временно, пока не закончится ремонт.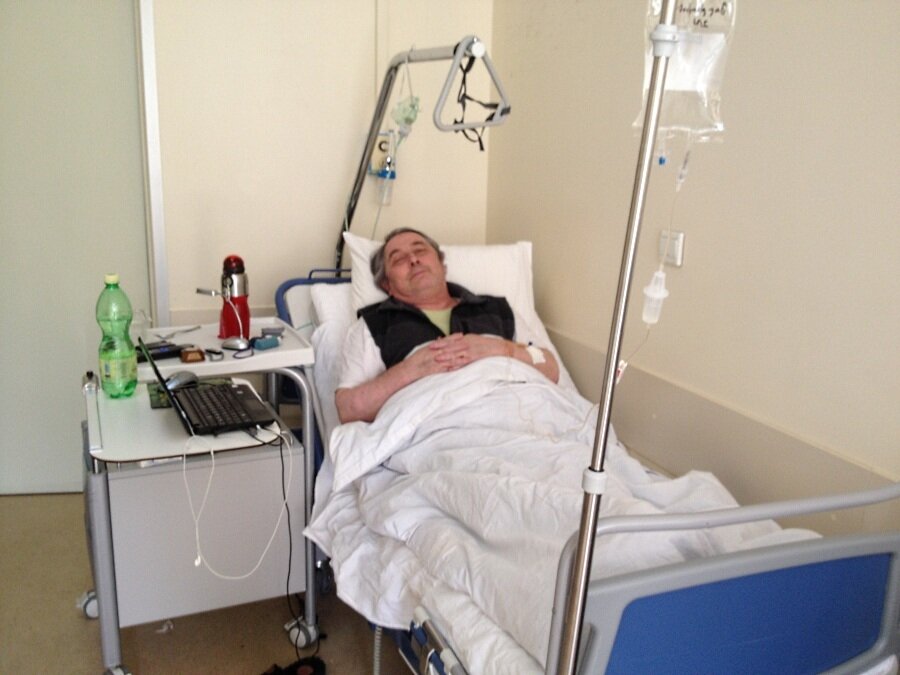 Потом их обещают перевести в комнаты с окнами без решеток и обычными дверями.
Потом их обещают перевести в комнаты с окнами без решеток и обычными дверями.
Поговорить ни с кем из пациентов — даже теми, кто поступил сюда добровольно, — мне не разрешают, ссылаясь на меры безопасности в связи с пандемией.
Это самое крупное психиатрическое учреждение в Грузии, расположенное в нескольких километрах от города Хони с населением 9 тысяч человек. Сегодня здесь находится около 650 пациентов и бенефициаров — то есть тех, кто живет в расположенном на территории центра приюте. В 2015 году 95% центра было приватизировано, остальные 5% по-прежнему остаются в собственности государства.
Подпись к фото,Фасад здания, в котором расположен приют, отремонтирован наполовину
Генеральный директор и владелец центра Гоча Бакурадзе с гордостью говорит, что был одним из первых, кто с начала марта объявил карантин и ввел запрет на прием посетителей. Общаться с родными пациенты с тех пор могут лишь по телефону.
«Все относятся к этому с пониманием, — считает Бакурадзе. — Все знают, что альтернативы отделениям по принудительному лечению, как у нас, в стране нет. Не дай Бог, туда проникнет инфекция, куда переведешь этих людей? В гостиницу? Это исключено. Поэтому, я особенно строго все соблюдаю».
— Все знают, что альтернативы отделениям по принудительному лечению, как у нас, в стране нет. Не дай Бог, туда проникнет инфекция, куда переведешь этих людей? В гостиницу? Это исключено. Поэтому, я особенно строго все соблюдаю».
«Будем тебя лечить, как угодно»
Условия жизни в приюте при больнице Кутири в отчете Народного защитника также были названы нечеловеческими и унижающими достоинство.
Фасад здания, в котором расположен приют, наполовину отремонтирован. У нетронутой пока ремонтом старой части с облупленными стенами сушится белье, но пройти внутрь сотрудники центра мне не разрешают.
Наибольшей критике со стороны омбудсмена, однако, подверглась не инфраструктура центра, а сложившаяся в нем практика обращения с пациентами. Согласно докладу, к ним применялись методы «физического и химического сдерживания» — то есть фиксация (связывание) пациентов и нейролептики — препараты, подавляющие нервную деятельность и эмоциональное состояние.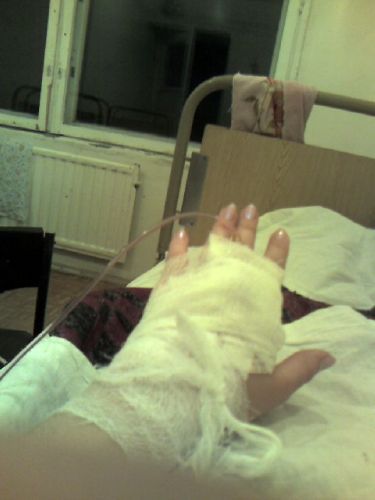 При этом речь шла и о находящихся на добровольном лечении, и, согласно докладу, «физическое сдерживание» иногда применялось в присутствии других пациентов.
При этом речь шла и о находящихся на добровольном лечении, и, согласно докладу, «физическое сдерживание» иногда применялось в присутствии других пациентов.
Сотрудники центра обещают после ремонта перевести пациентов в комнаты с окнами без решеток и обычными деревянными дверьми
Такие методы были распространены не только в Кутири. Ольга Калина, правозащитница и одна из основателей организации «Платформа за новые возможности», впервые попала в психиатрическую больницу в 21 год. Альтернативы стационару тогда не было, и поэтому, когда у нее впервые проявилась болезнь, родственники отвезли ее в больницу на окраине Тбилиси. Там Ольге поставили диагноз параноидальная шизофрения — расстройство, которое характеризуется искаженным восприятием реальности и может проявляться в галлюцинациях.
«Меня там просто заперли. Когда я попыталась это опротестовать и спросила, почему закрыта дверь, меня связали и применили нейролептики, — вспоминает Калина свою первую больницу. — Ничего не объясняли: ни что со мной не так, ни то, какой курс лечения возможен, ни то, сколько я там буду находиться».
— Ничего не объясняли: ни что со мной не так, ни то, какой курс лечения возможен, ни то, сколько я там буду находиться».
После этого Ольга еще дважды оказывалась в психиатрической больнице. Пациентов связывали, вспоминает она, иногда применяли силу. «Женщина не могла передвигаться, скорее по психическим причинам, а не из-за физического состояния. Санитары ее били для того, чтобы убедить, что ей надо встать и двигаться», — рассказывает Ольга.
В последний раз в больницу Калина попала в 2011 году — тогда о у нее уже был опыт работы в неправительственной организации, и она знала свои права как пациента. Но помогало это не всегда.
Автор фото, Olga Kalina
Подпись к фото,Сейчас Ольга Калина работает в трех организациях, занимающихся защитой прав людей с ограниченными возможностями и продвижением реформы психиатрии
«Помню, я сказала, что отказываюсь принимать лекарства, пока не поговорю со своим психиатром. Мне ответили, что психиатр будет в понедельник, а до этого мы тебя будем лечить, как угодно. Мне сделали тогда инъекцию в заднюю часть тела на глазах других пациентов. Это было очень унизительно, но персонал этого не понимает, — рассказывает она. — Если человек как-то опротестовывает, выражает недовольство, то это считается обострением заболевания или психозом».
Мне сделали тогда инъекцию в заднюю часть тела на глазах других пациентов. Это было очень унизительно, но персонал этого не понимает, — рассказывает она. — Если человек как-то опротестовывает, выражает недовольство, то это считается обострением заболевания или психозом».
В своем докладе о ситуации в психиатрическом центре Кутири правозащитники также обратили на качество медицинской помощи: в большинстве медицинских карт 25 пациентов, умерших в этой больнице или вскоре после перевода из нее с конца января 2018 года по конец апреля 2019-го, причиной смерти была указана внезапная смерть от острой сердечно-сосудистой недостаточности. В докладе отмечается, что в некоторых случаях к ухудшению состояния пациентов могли привести передозировка антипсихозных препаратов и рискованная комбинация медикаментов без учета физического состояния пациента.
В центре на это говорят, что в штате есть терапевт, который незамедлительно реагирует на проблемы со здоровьем у пациентов, а в случае необходимости их доставляет в другие учреждения бригада скорой помощи.
В отремонтированном новом корпусе светлая приемная для посетителей. На стенах фотографии старого здания
Значение термина «химическое сдерживание», по словам директора центра Гочи Бакурадзе, он вообще не понимает, а физическое сдерживание — это самая крайняя мера, которая применяется в учреждении редко. К тому же другие психиатрические учреждения часто «отбирают пациентов» и переправляют к ним наиболее проблемных, жалуется Бакурадзе.
«Понимаете, все цифры по сравнению с другими психиатрическими учреждениями будут гораздо выше, потому что и пациентов гораздо больше. А если будет такой подход, как у некоторых моих коллег в других психиатрических учреждениях: «Ой это слишком острый психоз, в Хони его надо перевести, мы его не можем принять», то, конечно, в Хони будет больше фиксирования и применения медикаментов», — говорит он.
Роды в туалете
В докладах Народного защитника приводятся и другие шокирующие примеры условий содержания в психиатрических стационарах. Так, персонал больницы в Бедиани узнал о беременности пациентки только после того, как она родила в туалете без посторонней помощи. При этом в предшествующие месяцы она проходила лечение в двух клиниках и, согласно медицинским записям, посещала гинеколога. В докладе также отмечается, что во время беременности она принимала психотропные медикаменты.
Так, персонал больницы в Бедиани узнал о беременности пациентки только после того, как она родила в туалете без посторонней помощи. При этом в предшествующие месяцы она проходила лечение в двух клиниках и, согласно медицинским записям, посещала гинеколога. В докладе также отмечается, что во время беременности она принимала психотропные медикаменты.
Председатель Общества психиатров Грузии и заместитель директора Тбилисского центра психического здоровья Эка Чкония называет этот пример из ряда вон выходящим случаем, но признает проблемы с оказанием иной медицинской помощи пациентам психиатрических стационаров.
Если человека привезли из такой клиники или же если у него есть подозрения на расстройство психики, обычные больницы часто не хотят его принимать.
«Вот недавно к нам привезли пациента с печеночной недостаточностью, он рвал кровью, и у него, естественно, было измененное сознание. Еле-еле его семья договорилась, чтобы его перевезли в другую клинику. И такое часто происходит», — рассказывает Чкония.
И такое часто происходит», — рассказывает Чкония.
Автор фото, Dato Koridze (RFE/RL)
Подпись к фото,О кошмарных условиях жизни в крупных психиатрических учреждениях рассказывалось в докладах грузинского омбусдмена по правам человека
С другой стороны, из других больниц пациентов редко перенаправляют к психиатрам, даже если такая помощь необходима. «К примеру, во время попытки суицида привозят в неотложную терапию и зачастую потом прямо выписывают домой, — говорит Чкония. — Тогда как в таких случаях высока вероятность повтора попытки в течение месяца. Но никто их к психиатрам не посылает».
Специалисты и правозащитники не первый год призывают к замене отдельных психиатрических стационаров отделениями в больницах общего профиля, считая, что это не только облегчит доступ к медицинским услугам, но и поможет бороться со стигмой в отношении людей с психическими расстройствами.
В правительстве говорят, что стремятся к этому, но жалуются на нехватку кадров. По словам первого замминистра по вопросам здравоохранения и соцзащиты Тамар Габуния, в многопрофильных больницах уже появлялись психиатрические отделения, но позднее их приходилось закрывать из-за отсутствия квалифицированного персонала.
По словам первого замминистра по вопросам здравоохранения и соцзащиты Тамар Габуния, в многопрофильных больницах уже появлялись психиатрические отделения, но позднее их приходилось закрывать из-за отсутствия квалифицированного персонала.
Для пополнения кадров государство оплачивает программу резидентуры в психиатрии — послевузовское медицинское образование, но на подготовку специалистов нужны годы.
Альтернатива стационарам
С распадом Советского Союза средств на содержание психиатрических стационаров, а значит и мест в них, становилось все меньше, а качество обслуживания — все хуже.
«С 1990 по 1995 год скончалось более 800 пациентов с психическими расстройствами в таких закрытых учреждениях. При этом больше людей умирали в тех учреждениях, которые находились далеко от центра города или в отдаленных регионах. Вот что значит институция. Люди были оставлены, родственники их не могли навещать», — говорит Манана Шарашидзе из Ассоциации психического здоровья Грузии.
Для просмотра этого контента вам надо включить JavaScript или использовать другой браузер
Подпись к видео,Жители интернатов переезжают на время карантина домой к волонтерам
С группой специалистов и помощью международных доноров в 1999 году она открыла центр психосоциальной реабилитации при психиатрической больнице в Тбилиси. Сегодня у центра есть свое здание; его посещают сорок пять человек — это люди с хроническими психическими расстройствами.
Для каждого посетителя центра разрабатывается индивидуальный план, который корректируют раз в полгода. В центре проводятся как групповые, так и индивидуальные терапии. Кого-то учат пользоваться интернетом и соцсетями, некоторые учат английский, надеясь, что это поможет в поиске работы.
Всего в Грузии три таких центра психосоциальной реабилитации, услуги в которых полностью финансирует государство. Но этого, по словам специалистов, недостаточно для полноценной интеграции в общество людей с психическими расстройствами, и эффективных программ их трудоустройства по-прежнему нет.
При Ассоциации психического здоровья также работает амбулатория, где пациенты могут получить медицинскую помощь, и две мобильные группы — выездные бригады, которые консультируют и посещают на дому более тяжелых пациентов. Это наиболее динамично развивающийся вид обслуживания: всего в Грузии работает около 30 таких бригад, восемь из них — в Тбилиси.
Подпись к фото,В реабилитационном центре пациенты занимаются арт-терапией и учатся пользоваться интернетом
Прототипом мобильных бригад была команда ассертивного лечения, которая начала работу в Тбилиси в 2013 году при поддержке фонда Открытое общество. Она рассчитана на домашнее обслуживание людей с тяжелыми психическими расстройствами и тех, у кого кроме них есть зависимость от психоактивных веществ. В составе этой команды сейчас 13 человек, которые в среднем посещают одного человека 8-9 раз в месяц (мобильные бригады, в составе которых три человека, — 2-3 раза), говорит Георгий Гелеишвили, ассистент-профессор кафедры психиатрии Тбилисского государственного медицинского университета из некоммерческой организации «Центр основанной на доказательстве практике», которая занимается ассертивным лечением.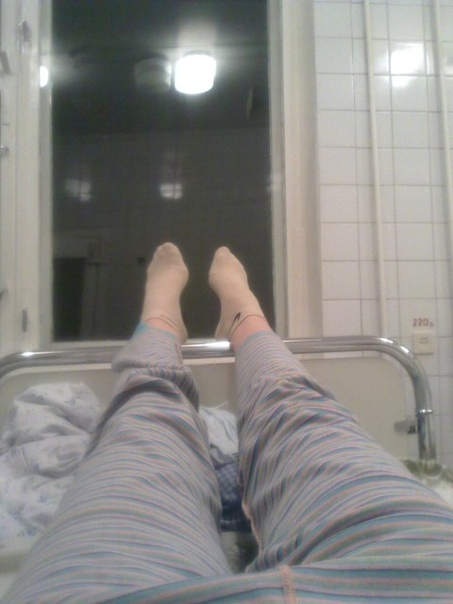
Помимо непосредственного обслуживания пациента, специалисты также работают с его родственниками, помогая им лучше понять болезнь и то, как ухаживать за своим близким.
Сегодня этим сервисом пользуются сто жителей Тбилиси. Попасть в эту программу могу только те, кто был госпитализирован не менее трех раз или провел в стационаре более пяти месяцев в год.
«Ассертивное обслуживание обходится государству примерно в ту же сумму [что и стационары], — уверяет Гелеишвили, — С той разницей, что пациенты находятся вне больницы, ухоженные, прошедшие лечение и реабилитацию, а не закрытые в институциях».
Но убедить правительство выделить средства на финансирование этой программы не удалось. Навстречу пошли только городские власти Тбилиси, которые с мая 2016 года финансируют около 80% расходов ассертивного обслуживания.
Для сокращения нагрузки на стационары в четырех городах Грузии также работают группы кризисной интервенции, которые на дому помогают людям при симптомах острого психоза или поведении, угрожающем жизни пациента или его окружения.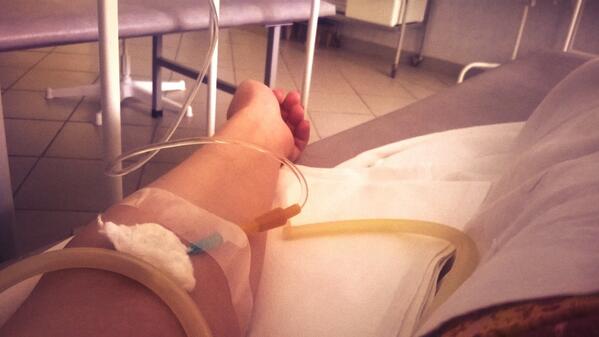
Несмотря на определенный прогресс в реформировании системы здравоохранения, критики обвиняют власти в непоследовательности: одновременно с развитием внебольничных сервисов самое крупное психиатрическое учреждение в стране — центр в Кутири — продолжает расти.
Автор фото, Dato Koridze (RFE/RL)
Подпись к фото,По словам правозащитников, в учреждениях подход к лечению пациентов обезличен и игнорирует нужды самих больных
«Мы не достигнем такого фантастического развития внебольничных сервисов, чтобы стационары не были нужны, — говорит Гелеишвили. — Но это не должны быть стационары на 600 человек».
Деинституционализация — это не цель, а один из механизмов для того, чтобы у людей с проблемами психического здоровья были все возможности для реализации, убеждена замминистра по вопросам здравоохранения и соцзащиты Тамар Габуния.
«У нас должен быть полный спектр всех сервисов, которые могут понадобиться человеку с проблемами психического здоровья. Это уход за острыми случаями в больнице, разные общинные сервисы, а, если у человека хроническая проблема, которая не требует активного, острого вмешательства, у него должна быть возможность спокойно жить в комфортной среде внутри общины», — говорит она.
Это уход за острыми случаями в больнице, разные общинные сервисы, а, если у человека хроническая проблема, которая не требует активного, острого вмешательства, у него должна быть возможность спокойно жить в комфортной среде внутри общины», — говорит она.
Семейные дома
Давид стал одним из немногих, кого после многолетнего пребывания в психиатрическом стационаре перевели в так называемый дом семейного типа, — оплачиваемое государством жилье, где люди с психическими расстройствами и нарушениями в развитии живут вместе друг с другом. Тем, кому нужен уход, помогают ассистенты. Медицинскую помощь жильцы таких домов получают либо в амбулатории, либо от мобильных бригад.
«Здесь лучше, дружеская обстановка, люди веселее. Этого очень не хватало. Здесь я свободен. Буду спокойно жить. Ведь не может человек всю жизнь жить закрытым», — говорит Давид, сидя на широком балконе семейного дома, который обслуживает неправительственная организация «Рука в руке».
Давид показывает мне свою комнату, которую делит с еще двумя жильцами. У него отдельный шкаф для одежды, который, правда, пока почти пустой. Давид говорит, что любит читать, но на полках пока только одна книга — рассказы Марка Твена.
«Здесь хорошо, но, конечно, лучше иметь собственное жилье. Я поживу здесь несколько лет, а потом перееду. У меня брат есть, на полтора года младше. Он уже навещал меня здесь. Я с ним хочу жить, но у него тоже нет своего жилья», — сетует Давид.
На адаптацию после перевода из закрытых учреждений нужно время, говорит основательница организации «Рука в руке» Майя Шишниашвили. «Большинство из них (пациентов психиатрических стационаров — Би-би-си) — жертвы насилия. Я имею в виду не только избиения или оскорбления. Они жертвы системы, которая не дает тебе права выбора — просыпайся во столько, ешь во столько и вот это блюдо, а сейчас ты должен отдыхать. Это тоже насилие», — говорит она.
Подпись к фото,В семейном доме Давид может жить практически обычной жизнью
Первый семейный дом Шишниашвили открыла в 2011 году в доме своих родителей в Гурджаани на востоке Грузии. Идея появилась у нее после того, как ее сыну поставили довольно редкий диагноз — синдром Ангельмана, который характеризуется задержкой в развитии, нарушением речи, хаотичными движениями и спонтанным смехом. Майя думала о том, какое будущее может ждать ее сына. Все, что могло предложить государство, — пожизненная изоляция в крупном учреждении.
Идея появилась у нее после того, как ее сыну поставили довольно редкий диагноз — синдром Ангельмана, который характеризуется задержкой в развитии, нарушением речи, хаотичными движениями и спонтанным смехом. Майя думала о том, какое будущее может ждать ее сына. Все, что могло предложить государство, — пожизненная изоляция в крупном учреждении.
«Я хотела создать сервис, который заменит семью, поможет людям с ограниченными возможностями, которым нужна поддержка и у кого нет навыков независимой жизни», — говорит Шишниашвили, добавляя, что во всем ориентировалась на то, что хотела бы для своего сына. «Главное — это человек, и сервис должен адаптироваться под его интересы и нужды, а не наоборот. Эта идея оказалась абсолютно новой, чуждой и трудно осуществимой здесь», — рассказывает она.
Изначально в семейных домах жили только люди с нарушениями развития, но с 2015 года организация начала принимать и пациентов с психическими расстройствами.
«Никто тогда не верил, что это возможно.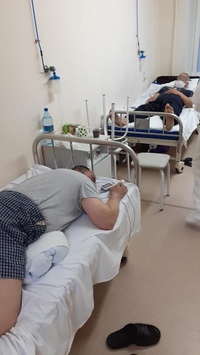 Да и регуляции были такие, что в психиатрических учреждениях отказывались переводить к нам людей», — рассказывает Майя.
Да и регуляции были такие, что в психиатрических учреждениях отказывались переводить к нам людей», — рассказывает Майя.
Сегодня у организации «Рука в руке» уже шесть семейных домов в Гурджаани и Тбилиси, и вскоре планируется открыть еще один в Батуми. На каждого жителя государство выделяет около 10 долларов в день. В каждом доме работают по три-четыре ассистента, которые сменяют друг друга. Они помогают решать бытовые проблемы, следят за здоровьем жильцов и развивают у них навыки независимой жизни.
По словам Шишниашвили, помощь в поиске работы — тоже часть обслуживания, и 40-50% жильцов семейных домов трудоустроены.
Автор фото, Maja Shishniashvili
Подпись к фото,Майя говорит, что при создании семейных домов ориентировалась на нужды своего сына
«Мы стараемся, чтобы в каждом доме было не более пяти, максимум шести человек, — говорит Майя Шишниашвили. — Больше — это уже институция, и начинаются строгие правила».
В правительстве говорят о планах открыть еще несколько более крупных домов, куда смогут перейти в том числе те, кто живет в приюте Кутири. Но правозащитница Ольга Калина считает, что толку от таких домов будет немного.
Но правозащитница Ольга Калина считает, что толку от таких домов будет немного.
«Даже если [в доме] будут жить по пять или десять человек, но им будут говорить, когда вставать, когда есть — это будет институция. Институционная культура — это в-первую очередь режим и ограничения в свободе передвижении, свободе звонить кому-то и с кем-то видеться. Эти ограничения количеством не исправляются», — говорит Калина.
Стигма
Часто противниками вывода людей с психическими расстройствами из изоляции выступают близкие пациентам люди, которые по тем или иным причинам не хотят или не могут брать на себя заботу о них. В условиях, когда вне стен больницы нет необходимой поддержки ни со стороны государства, ни со стороны близких, перед дилеммой стоят и правозащитники.
«Руки у правозащитников связаны. Хотя это незаконно — несмотря на подписи о добровольном лечении, люди находятся там [в психиатрических учреждениях] не добровольно, их закрывают, к ним применяют физические методы, такие как связывание, — это продолжается. Потому что альтернатива — выпустить их в никуда, фактически на улицу», — говорит Калина.
Потому что альтернатива — выпустить их в никуда, фактически на улицу», — говорит Калина.
В обществе, которое привыкло к тому, что люди с психическими расстройствами живут в изоляции, стигма — один из главных барьеров, тормозящих реформу психиатрической системы.
Подпись к фото,Люди, долго время прожившие в изолированных психиатрических больницах, со временем теряют навыки независимой жизни
Люди с психическими расстройствами страдают от насилия, стигмы и стереотипа о том, что человек с психическим расстройством априори опасен и агрессивен, говорят специалисты. По словам психиатров, такие люди часто представляют большую опасность для себя, чем для окружающих.
Сейчас Ольга Калина работает в трех организациях, занимающихся защитой прав людей с ограниченными возможностями и продвижением реформы психиатрии. Она участвует во многих конференциях, к ее мнению прислушиваются в профессиональных кругах.
Но она по-прежнему одна из немногих в Грузии, кто открыто говорит о своем психиатрическом диагнозе. По словам Ольги, если бы не поддержка близких, сегодня она, как и сотни людей, могла быть запертой в стенах психиатрического учреждения.
По словам Ольги, если бы не поддержка близких, сегодня она, как и сотни людей, могла быть запертой в стенах психиатрического учреждения.
«Единственное, почему я здесь, а не в институции, — это семья. Будь семья другой, запри они меня там, коли они меня нейролептиками без моего согласия еще год или полгода, я бы потеряла навыки [независимой жизни], у меня сильно повредилось бы здоровье и память, — говорит Калина. — Если нет жилплощади, если семья не поддерживает — это обычный сценарий».
Пациентов будут выписывать из больницы после одного теста на COVID-19 — Российская газета
Пациентов, перенесших коронавирусное заболевание, теперь можно будет выписывать домой из стационара после получения одного отрицательного теста на COVID-19 методом ПЦР, а не двух. Об этом говорится в постановлении, подписанном главой Роспотребнадзора Анной Поповой.
Если же тест окажется положительным, то повторный анализ возможен не ранее чем через три дня. На амбулаторное лечение из стационара могут выписать пациента с легкой формой заболевания до получения отрицательного теста только в случае, если у него есть возможность проживать дома в отдельной комнате.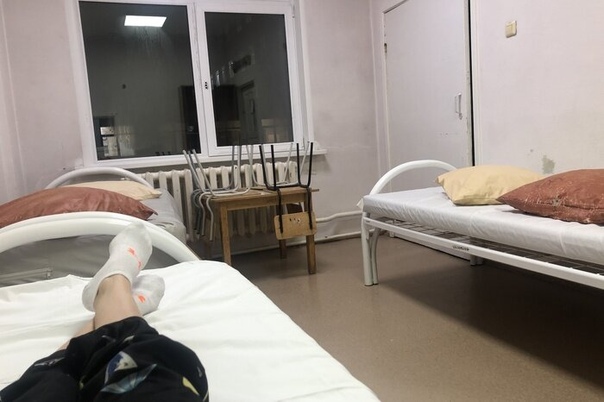 Если человек живет в коммунальной квартире, общежитии или снимает номер в отеле, ему придется проходить курс лечения в стационаре или обсерваторе. «Логичное решение при росте инфицирования. Уже к 23 тысячам заболевших в сутки приближаемся. Нужны дополнительные койки в стационарах для людей, у которых заболевание протекает в средней и тяжелой формах и кому нужна дыхательная поддержка», — говорит директор Института экономики здравоохранения НИУ «Высшая школа экономики» Лариса Попович.
Если человек живет в коммунальной квартире, общежитии или снимает номер в отеле, ему придется проходить курс лечения в стационаре или обсерваторе. «Логичное решение при росте инфицирования. Уже к 23 тысячам заболевших в сутки приближаемся. Нужны дополнительные койки в стационарах для людей, у которых заболевание протекает в средней и тяжелой формах и кому нужна дыхательная поддержка», — говорит директор Института экономики здравоохранения НИУ «Высшая школа экономики» Лариса Попович.
Как рассказал глава минздрава Михаил Мурашко, в стране развернуто 263 тысячи коек для пациентов с коронавирусом, из которых занято в среднем 84%. В регионах с наиболее сложной ситуацией места в стационарах делятся на койки первичного приема и койки долечивания. «Это позволяет нам, как в военных условиях, более качественно обслуживать тяжелые категории пациентов и по возможности освобождать койки для интенсивного лечения, переводя пациентов на койки для менее тяжелых больных», — отметил министр.
А вот контактировавшим с больными COVID-19 больше не нужно сдавать тест на коронавирус для возвращения на работу или учебу: при отсутствии симптомов заболевания им достаточно пробыть 14 дней на самоизоляции — дома либо в обсерваторе.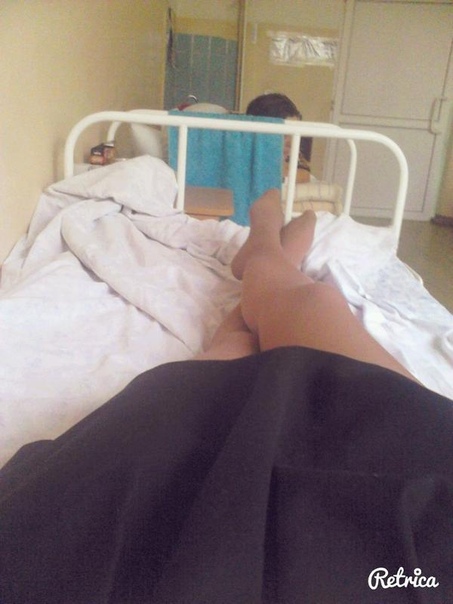 Опять же чтобы не создавать дополнительную нагрузку на систему здравоохранения. Если человек после общения с больным и сам почувствовал недомогание, то после 14-дневного карантина тест обязателен.
Опять же чтобы не создавать дополнительную нагрузку на систему здравоохранения. Если человек после общения с больным и сам почувствовал недомогание, то после 14-дневного карантина тест обязателен.
Роспотребнадзор сократил срок выполнения лабораторного исследования на COVID-19: он не должен превышать 48 часов с момента поступления биологического материала в лабораторию. Подтвержденным случаем COVID-19 считается любой случай с лабораторным подтверждением любым из методов, определяющим антиген возбудителя, подчеркивается в принятом постановлении.
Ранее изменения в приказ по оказанию медпомощи внес минздрав. Документ вступил в силу с 8 ноября. Раньше жилищные условия в расчет не принимались. А теперь отправят в больницу пациентов, живущих в общежитиях и коммуналках, а также совместно с людьми старше 65 лет или имеющими хронические заболевания.
При этом пациентов, которых оставили дома, врач должен предупредить, что при ухудшении самочувствия нужно срочно вызывать «скорую» или медиков из поликлиники. И оставить памятку с указанием нужных телефонов для обращения за экстренной помощью. Если человек живет не один, то врач должен рассказать остальным жильцам о рисках заболевания и необходимости временного проживания в другом помещении. А также напомнить, что если люди, проживающие в одной квартире с больным, не станут соблюдать карантин, это может спровоцировать массовое заболевание ковидом. И тогда вполне реально попасть под уголовную ответственность.
И оставить памятку с указанием нужных телефонов для обращения за экстренной помощью. Если человек живет не один, то врач должен рассказать остальным жильцам о рисках заболевания и необходимости временного проживания в другом помещении. А также напомнить, что если люди, проживающие в одной квартире с больным, не станут соблюдать карантин, это может спровоцировать массовое заболевание ковидом. И тогда вполне реально попасть под уголовную ответственность.
В приказе минздрава говорится, что пациентов из больниц можно переводить на домашнее долечивание еще до получения отрицательного теста на COVID-19. Но только при условии, что есть отдельная комната. Лариса Попович пояснила, что когда больной большую часть времени проводит в отдельной комнате, риск инфицирования других членов семьи заметно снижается. Да и ученые сейчас придерживаются мнения, что хоть коронавирус и передается воздушно-капельным путем, но чтобы один человек заразился от другого, он должен находиться совсем рядом с больным. При этом больной должен кашлять и чихать непосредственно на другого человека. Социальная дистанция спасает от заражения так же, как и маска.
При этом больной должен кашлять и чихать непосредственно на другого человека. Социальная дистанция спасает от заражения так же, как и маска.
Пермячку шокировало питание в детской больнице. Фото
Пациентка больницы пожаловалась на скудный рацион Фото: Владимир Жабриков © URA.RU
Жительницу Пермского края Светлану Шишкину шокировало питание в детской больнице. Пермячка опубликовала в соцсетях пост, в котором рассказала, что речь идет о больнице, расположенной в микрорайоне Усолье города Березники.
«Лежу в больнице в ОПН (отделение недоношенных и патологии новорожденных — прим. ред). Я просто в шоке, чем здесь кормят. В меню — суп без мяса. Второе без мясного, один гарнир. На обед давали суп картофельный и просто рожки. Дети — растущие организмы, кормящие мамы и такое питание», — написала женщина.
По словам Шишкиной, в больницу привозят пациенток и из других городов, которым «мало кто может приносить передачки с едой», поэтому они вынуждены питаться тем, чем кормит больница.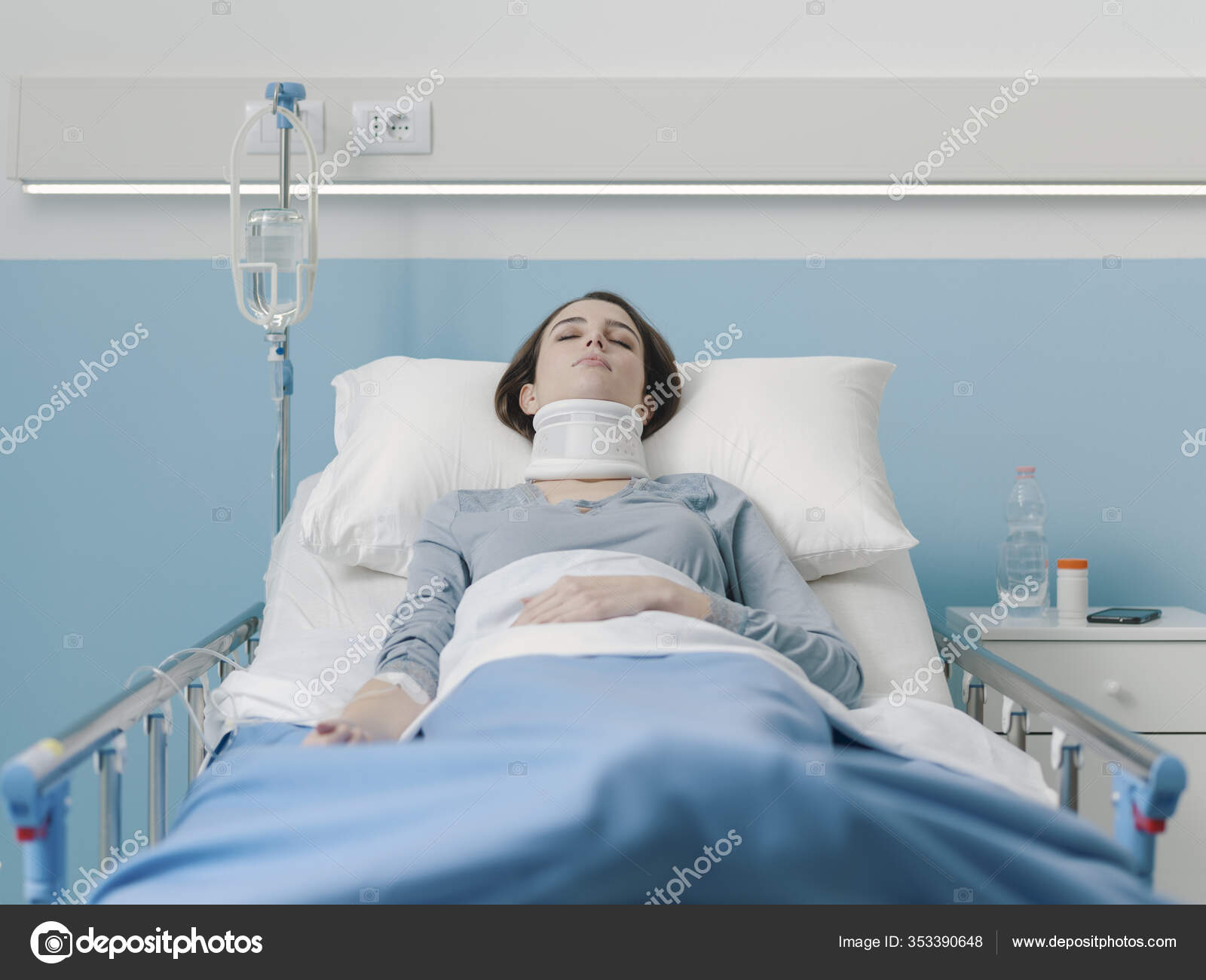 Пермячка также отметила, что рацион питания в медучреждении утверждает главный врач.
Пермячка также отметила, что рацион питания в медучреждении утверждает главный врач.
В пресс-службе краевой больницы им. Е.А. Вагнера в Березниках корреспонденту URA.RU пояснили, что питание пациентов в больнице осуществляется «в соответствии с приказом Минздрава РФ от 23 сентября 2020». Там добавили также, что в ближайшее время руководство больницы проведет внутреннее совещание, где будет поднят вопрос о питании пациентов.
URA.RU также рассказывало о Юрлинской райбольнице, пациенты которой сравнили питание в медучреждении с едой для животных, и больнице города Соликамска, где роженице на обед принесли компот с гусеницей.
По словам пермячки, питание в детской больнице довольно скудное
Фото: Светлана Шишкина
Если вы хотите сообщить новость, напишите нам
Подписывайтесь на URA.RU в Google News. Оперативные новости вашего региона — в telegram-канале «Пермь», подбор главных новостей дня — в нашей рассылке с доставкой в вашу почту.
Жительницу Пермского края Светлану Шишкину шокировало питание в детской больнице. Пермячка опубликовала в соцсетях пост, в котором рассказала, что речь идет о больнице, расположенной в микрорайоне Усолье города Березники. «Лежу в больнице в ОПН (отделение недоношенных и патологии новорожденных — прим. ред). Я просто в шоке, чем здесь кормят. В меню — суп без мяса. Второе без мясного, один гарнир. На обед давали суп картофельный и просто рожки. Дети — растущие организмы, кормящие мамы и такое питание», — написала женщина. По словам Шишкиной, в больницу привозят пациенток и из других городов, которым «мало кто может приносить передачки с едой», поэтому они вынуждены питаться тем, чем кормит больница. Пермячка также отметила, что рацион питания в медучреждении утверждает главный врач. В пресс-службе краевой больницы им. Е.А. Вагнера в Березниках корреспонденту URA.RU пояснили, что питание пациентов в больнице осуществляется «в соответствии с приказом Минздрава РФ от 23 сентября 2020». Там добавили также, что в ближайшее время руководство больницы проведет внутреннее совещание, где будет поднят вопрос о питании пациентов.
Пермячка опубликовала в соцсетях пост, в котором рассказала, что речь идет о больнице, расположенной в микрорайоне Усолье города Березники. «Лежу в больнице в ОПН (отделение недоношенных и патологии новорожденных — прим. ред). Я просто в шоке, чем здесь кормят. В меню — суп без мяса. Второе без мясного, один гарнир. На обед давали суп картофельный и просто рожки. Дети — растущие организмы, кормящие мамы и такое питание», — написала женщина. По словам Шишкиной, в больницу привозят пациенток и из других городов, которым «мало кто может приносить передачки с едой», поэтому они вынуждены питаться тем, чем кормит больница. Пермячка также отметила, что рацион питания в медучреждении утверждает главный врач. В пресс-службе краевой больницы им. Е.А. Вагнера в Березниках корреспонденту URA.RU пояснили, что питание пациентов в больнице осуществляется «в соответствии с приказом Минздрава РФ от 23 сентября 2020». Там добавили также, что в ближайшее время руководство больницы проведет внутреннее совещание, где будет поднят вопрос о питании пациентов. URA.RU также рассказывало о Юрлинской райбольнице, пациенты которой сравнили питание в медучреждении с едой для животных, и больнице города Соликамска, где роженице на обед принесли компот с гусеницей.
URA.RU также рассказывало о Юрлинской райбольнице, пациенты которой сравнили питание в медучреждении с едой для животных, и больнице города Соликамска, где роженице на обед принесли компот с гусеницей.
«Кто же нас будет слушать — мы же тупые спортсмены». Елисеев объясняет свои проблемы со здоровьем
О диалоге с тренерами и том, что делать дальше.
О диалоге с тренерами и том, что делать дальше.
- Матвей Елисеев в паре с Евгенией Буртасовой завоевал серебро в «Рождественской гонке», которая прошла в Рупольдинге 28 декабря.
- Для Матвея этот старт стал, возможно, последним в сезоне — он берет паузу для решения проблем со здоровьем, которые, видимо, и явились причиной отвратительного, иначе не скажешь, начала олимпийского сезона: после одного этапа КМ в Эстерсунде Елисеева отправили на Кубок IBU, а после этапа в Обертиллахе, где Матвей в спринте был лишь 52-м, он уже сам понял — так бегать смысла нет.

- Мы встретились с Елисеевым в Рупольдинге вечером после гонки, на следующий день он улетал домой, что, как и где он будет делать — было совершенно непонятно.
В этом интервью биатлонист рассказал:
О здоровье
— После серебра «Рождественской гонки» планы не поменялись?
— Я никак не могу их поменять, все отборы закончились, и я не в команде.
— Российские старты?
— Есть Кубок России, но это скорее тренировочный старт. Но сначала нужно разобраться со здоровьем, прежде чем что-то бежать.
— Проблема именно со здоровьем или с отсутствием спортивной формы?
— Мне кажется, что в большей степени со здоровьем. Потому что в этом году мне первый раз в жизни проводили холтеровское мониторирование ЭКГ, причем дважды за лето. Плюс тот случай, когда биохимия была не в норме и вдобавок после УМО ко мне первый раз в жизни придрались, попросили пройти холтеровское мониторирование. В общем, есть что-то.
В общем, есть что-то.
— Что показало холтеровское мониторирование?
— Я делал это в частной конторе, потому что мы были в Тюмени. Посмотрел не сразу, потому что никогда не задумывался, что с сердцем может быть что-то не то. И там есть определенные проблемы, которых, возможно, раньше не было, а возможно — были, потому что холтеровское мониторирование я проходил впервые в жизни.
— То есть может быть так, что только сейчас диагностировали старую проблему?
— Возможно. Поэтому и нужно разбираться, является это причиной или нет.
— Намерение разобраться пока еще абстрактно или уже предприняли какие-то шаги?
— Я уже ездил в ФМБА перед этой гонкой. Но специалист, к которому меня хотят отправить, был в отъезде. Поэтому по вопросу сердца я не смог получить консультацию. Но получил ее по другому — у меня есть болевой синдром в мышцах плеча, и с этим начали разбираться.
— Травма мышцы, защемление нерва?
— Склоняюсь к тому, что это травма мышцы или сухожилия, но УЗИ этого не показало.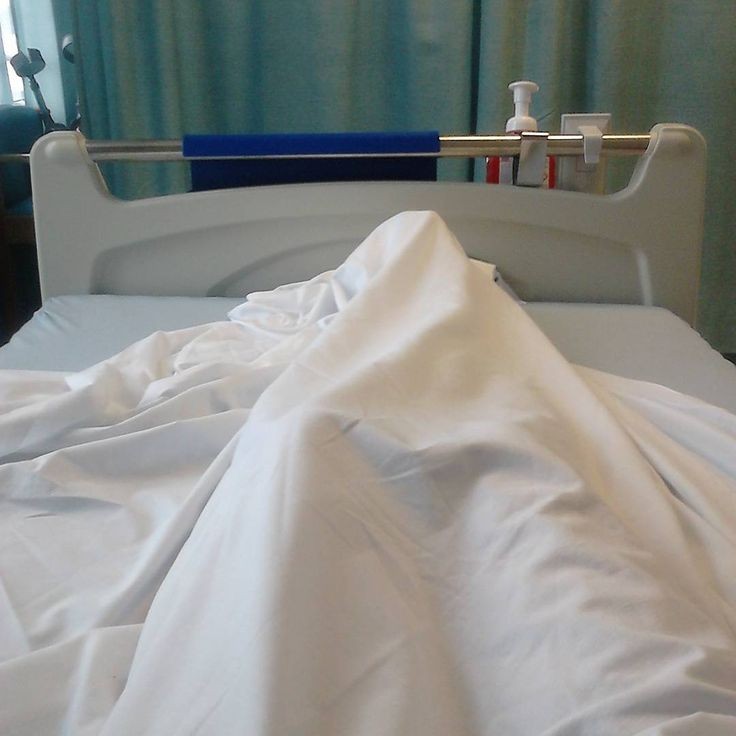 Возможно, проблемы с суставом. Когда это было в острой фазе, то при первой постановке палок болевой синдром такой, что отталкивание уходило в пустоту.
Возможно, проблемы с суставом. Когда это было в острой фазе, то при первой постановке палок болевой синдром такой, что отталкивание уходило в пустоту.
— Это проявилось на роллерах или на снегу?
— На снегу. Но я не помню момента, когда это произошло, когда я получил эту травму. Возможно, где-то на силовой. Проблема не настолько заметная, чтобы сразу бежать на операцию, она вялотекущая, но ощутимая.
— Когда болел локоть у Александра Логинова, то мне дали ссылку на специальные амортизаторы для палок для использования на роллерах. В сборной и вообще в биатлоне об этом знают?
— Первый раз о подобном слышу. Точно знаю, что у Петра Пащенко была какая-то проблема с руками и он брал не самые жесткие топовые палки, а вариант чуть помягче, чтобы они амортизировали.
— Помимо работы рук в лыжном ходе эта проблема еще где-то вас лимитирует?
— В некоторых специфических движениях, например, снять винтовку, изготовиться лежа. Из-за проблем с коленями я при изготовке лежа сначала опираюсь на руку. И делать это уже очень некомфортно.
И делать это уже очень некомфортно.
«В сборной только один человек способен на полноценный диалог»
— Вас никогда не посещала мысль, что с таким ростом и телосложением вы пришли не в тот вид спорта? Что нужно было идти туда, где высокие, атлетичные спортсмены — это скорее норма, нежели исключение?
— Я очень многими видами спорта занимался непрофессионально. Все-таки отец — тренер по биатлону и лыжным гонкам. Есть медали по плаванию, возможно, даже какой-то разряд. Постоянно играли в баскетбол, волейбол. Но основа — только лыжи и биатлон, никогда таких мыслей не было.
— Вы опытный спортсмен. Как часто удавалось в последние годы полностью донести до тренеров, с которыми вы работали, свою точку зрения на то, каким должен быть тренировочный процесс в вашем конкретном случае? И понять, что тренер ее принял и учел, что есть полноценный диалог.
— В сборной только один человек способен так делать. Думаю, что не смогу назвать его имя, потому что, возможно, это ему может как-то помешать.
Думаю, что не смогу назвать его имя, потому что, возможно, это ему может как-то помешать.
— Это человек именно из сборной и будь его фамилия названа, она бы не стала каким-то сюрпризом?
— Да.
— Когда понимаете, что диалога с тренером нет, можно, во-первых, уйти на самоподготовку, или же второй вариант — начать как-то самостоятельно вносить коррективы, например, сказаться заболевшим, чтобы отдохнуть или как-то еще вывернуться. Подобное в вашей карьере в сборной было?
— Было. Самый яркий эпизод — это когда мы тренировались с Андреем Падиным, общий план был достаточно жесткий, и у меня просто не оставалось сил на контрольные тренировки. Приходилось эти контрольные бежать откровенно медленнее, чем я могу. Тогда за подготовительный период у нас было три таких тренировки, на всех я был последним с отставанием от предпоследнего в полторы-две минуты, но когда пришла зима, результат был.
— После того как решите вопросы со здоровьем, у вас есть понимание, куда и как нужно двигаться, чтобы результаты устроили вас самого?
— Есть понимание, с кем я хочу работать. Получится это или нет? Скорее всего, к сожалению, второй вариант. Дистанционная работа не столь продуктивна.
Получится это или нет? Скорее всего, к сожалению, второй вариант. Дистанционная работа не столь продуктивна.
— То есть привлечь этого человека к подготовке полноценно, вы предполагаете, не получится?
— Да, я знаю, что человек полностью отдается процессу, которым он занимается на месте. Соответственно, дистанционно он сможет мне уделять какое-то внимание, но этого будет недостаточно. Он должен быть на месте и общаться со мной. Когда, еще достаточно давно, я тренировался у отца, тот очень много видел со стороны. Я максималист и никогда сам не признаюсь, что мне нужно уменьшить нагрузку, но отец смотрел и говорил, например, перед двухчасовым кроссом — ты сегодня бегаешь час или можешь вообще идти домой.
— Не признаетесь, что нужно делать меньше, или не поймете? Это разные вещи.
— Иногда не понимаю, иногда не признаюсь. Но это очень тонкая грань.
— Мне кажется, она довольно четкая, речь об осознанности решения не признаваться.
— Может быть ситуация, когда ты сознаешь, что устал, но в то же время понимаешь, что надо добавить еще в каких-то качествах, и времени на это нет, нужно делать это сейчас. Если бы тренировочный процесс был настолько четкий, то все бы, наверное, были чемпионами. Мы любим спорт за то, что в нем достаточно быстро все меняется, и процесс подготовки — это достаточно сложная вещь.
Если бы тренировочный процесс был настолько четкий, то все бы, наверное, были чемпионами. Мы любим спорт за то, что в нем достаточно быстро все меняется, и процесс подготовки — это достаточно сложная вещь.
— Очень часто не признаваться в усталости спортсмена толкает паранойя, что те, условно, две серии, которые он не сделает, одна тренировка, которую пропустит, станут причиной проигрыша пары десятых секунды на решающем старте, что одна тренировка или даже ее часть может стать такой песчинкой. Знакомо?
— Наверное, подобные мысли посещали, но не сильно беспокоили. Паранойи такого рода нет.
— У вас был в карьере тренер, кому вы полностью доверяли? Не задумывались о том, какие нагрузки он дает, верили на все сто, не обсуждали.
— Я считаю, что такое вообще запрещено. Если ты не обсудишь с тренером, что и почему вы делаете и для чего делаете именно это, то тренировка будет непродуктивной. Один год я полностью доверился тренеру, Владимиру Брагину, в свой первый год в сборной и, наверное, не прогадал. Но есть оговорка — мой отец тому тренеру подсказал, что в какой-то момент мне нужно снизить нагрузку. И тогда все получилось, но я делал меньше, потому что летом было очень тяжело, все-таки первый год в сборной, где уровень заметно выше.
Но есть оговорка — мой отец тому тренеру подсказал, что в какой-то момент мне нужно снизить нагрузку. И тогда все получилось, но я делал меньше, потому что летом было очень тяжело, все-таки первый год в сборной, где уровень заметно выше.
«Если бы закончил, то нудел бы как старый дед»
— Вы же не были вообще ни разу в юниорских составах сборных, почему? Поздно созрели?
— Нет, не в этом дело. Я пришел в биатлон из лыж, в первый год по юниорам. Перед этим была пауза из-за воспаления легких в декабре, весь сезон мимо. И в первый год в биатлоне я был третьим на первенстве России среди юниоров, меня рассматривали в команду, но не взяли. Но уже в первый год по мужчинам регулярно заезжал на Кубке IBU в призы, одну гонку выиграл, и меня даже свозили на Кубок мира, где я финишировал семнадцатым.
— Это было семь лет назад, сезон-2014/15. Есть уже фактор многолетней психологической усталости?
— Есть, однозначно. Повторюсь, что пик этой усталости был после Олимпиады в Корее, когда чудесными техниками жена мотивировала меня работать дальше, и это было правильно, лучше для всех, потому что я, конечно, на тот момент быть еще не реализовавшимся до конца. Если бы закончил, то нудел бы как старый дед.
Повторюсь, что пик этой усталости был после Олимпиады в Корее, когда чудесными техниками жена мотивировала меня работать дальше, и это было правильно, лучше для всех, потому что я, конечно, на тот момент быть еще не реализовавшимся до конца. Если бы закончил, то нудел бы как старый дед.
— Такого рода усталость обычно «лечится» достаточно длительной паузой. Порой даже помогают травмы, вынуждающие отдохнуть.
— У меня это был аппендицит перед сезоном-2018/19. Очень сильно помогло, я был счастлив, что лежу в больнице и не тренируюсь. Просто сказка. На какое-то время этого хватило, но потом проблема все равно вернулась.
— Помню, вы тогда похудели из-за аппендицита.
— Да, мне просто есть нельзя было (смеется).
— И тогда был разговор о новом весе, стоит его держать или лучше вернуться к тому, что был «до». В итоге как вышло?
— Наверное, есть моя ошибка в том плане, что за весом я так активно не следил никогда. Есть и есть — не набираю сильно. У меня достаточно объемные мышцы, они и определяют цифры на весах, жира почти нет. Может быть, стоит подумать о снижении мышечной массы, но тогда такие мысли меня не посещали.
Может быть, стоит подумать о снижении мышечной массы, но тогда такие мысли меня не посещали.
— Сейчас посещают?
— Да.
— Почему тогда не сделали выводы?
— Сложно делать выводы, когда не знаешь, какой будет результат. В тот сезон, после аппендицита, я вошел уже в своем стандартном весе, он вернулся достаточно быстро. То есть в сезоне я не успел почувствовать разницу в весе, потому что ее не было.
— Тогда сейчас мысли о том, что, возможно, стоит снизить мышечную массу, базируются на каких-то косвенных признаках, они на что-то опираются или это просто гипотеза?
— Это всегда версия, никогда неизвестно, как на это отреагирует организм. По сути, нужно ставить эксперимент, как всегда в спорте и происходит. Можно взять двух спортсменов, и они три дня подряд будут делать развивающие тренировки, может быть, даже по две в день. И одному это зайдет, а второй будет год восстанавливаться. От трех дней!
— Обычно подобные эксперименты позволяют ставить на себе юниоры, которые сами еще себя толком не знают. Но вы уже давно не юниор, и, думаю, хорошо знаете, что вам делать точно не нужно, а в каком направлении стоит двигаться, какими методами и средствами подготовки.
Но вы уже давно не юниор, и, думаю, хорошо знаете, что вам делать точно не нужно, а в каком направлении стоит двигаться, какими методами и средствами подготовки.
— Такое есть, но кто же нас будет слушать, мы же тупые спортсмены.
— Мы снова возвращаемся к вопросу диалога с тренером.
— Да-да. Диалога мало. Первым, кто активно выходил на контакт с личными тренерами спортсменов, был Рико Гросс. И вот в этом году, когда я перешел в группу Башкирова, то он первым же делом сказал, чтобы я зашел к нему и мы обсудили, что и как делать. Конечно, это произошло уже ближе к осени, но все равно было круто.
— Это было уже в сентябре, верили тогда, что успеете что-то изменить в подготовке за тот короткий срок, что оставался до сезона?
— Я работал максимально и так, как я считал нужным, но пришли мы к этому совместно с Башкировым и с моим личным тренером, с которым Башкиров общался. К сожалению, из-за моих пробелов в летней подготовке, возникших из-за истории с плохой биохимией, работа носила более базовый характер, соревновательную форму, интенсивные тренировки не на чем было строить, не хватало фундамента. И я понимал, что времени недостаточно.
И я понимал, что времени недостаточно.
— Предполагали, что с Башкировым заложите фундамент на сезон, а соревновательную форму сможете уже поднять через старты?
— Да.
Матвей Елисеев / Фото: © РИА Новости / Алексей Филиппов«Понимаю, что для возвращения в основу нужно будет пройти через все тернии»
— Сейчас, когда решите вопросы со здоровьем, куда идти? На централизованной подготовке вы уже много лет, знаете все ее плюсы и минусы, минусов больше?
— Не могу так сказать. Все зависит от кадров.
— От тренера?
— Не только. От большей части персонала команды.
— Но в конечном итоге персонал работает с тем, что построил тренер, разве нет?
— Есть тренеры, которые могут построить систему, есть те, кто не может. И во втором случае другие люди подхватывают, просто потому что они привыкли так работать. Поэтому да, многое зависит от главного тренера в команде, но не все.
— Важным моментом мониторинга тренировочного процесса является тестирование.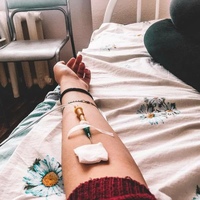 Недавно мы опубликовали материал о том, как тестировали вас в этом году. Я, признаюсь, не в восторге от того, как это происходило, каким образом проводилось тестирование. Вы сами не думаете, что оно не отражало реальной картины?
Недавно мы опубликовали материал о том, как тестировали вас в этом году. Я, признаюсь, не в восторге от того, как это происходило, каким образом проводилось тестирование. Вы сами не думаете, что оно не отражало реальной картины?
— Когда сборную тренировал Анатолий Хованцев, он организовывал тестирование в Москомспорте на тредбане для конькового хода, и это наверняка было информативно, но есть проблема: мы — тупые спортсмены, до нас не доходит информация о результатах, о показателях. Да, мы делаем тестирование почти перед каждым сбором, но информация до нас не доходит.
— Ее до вас не доносят, это имеется в виду? К вам не подходят и не говорят: «Матвей, смотри, вот ты три недели назад, вот вчера, вот тут изменения, а вот тут нет».
— Сейчас это постепенно вводится, но опять же инициатива была с нашей стороны, со стороны спортсменов. У нас есть прямой контакт с Андреем Крючковым, мы его просим, он помогает.
— Но как можно не доносить до спортсмена динамику его прогресса или, наоборот, регресса? Это же необходимо для построения осознанной работы на тренировках.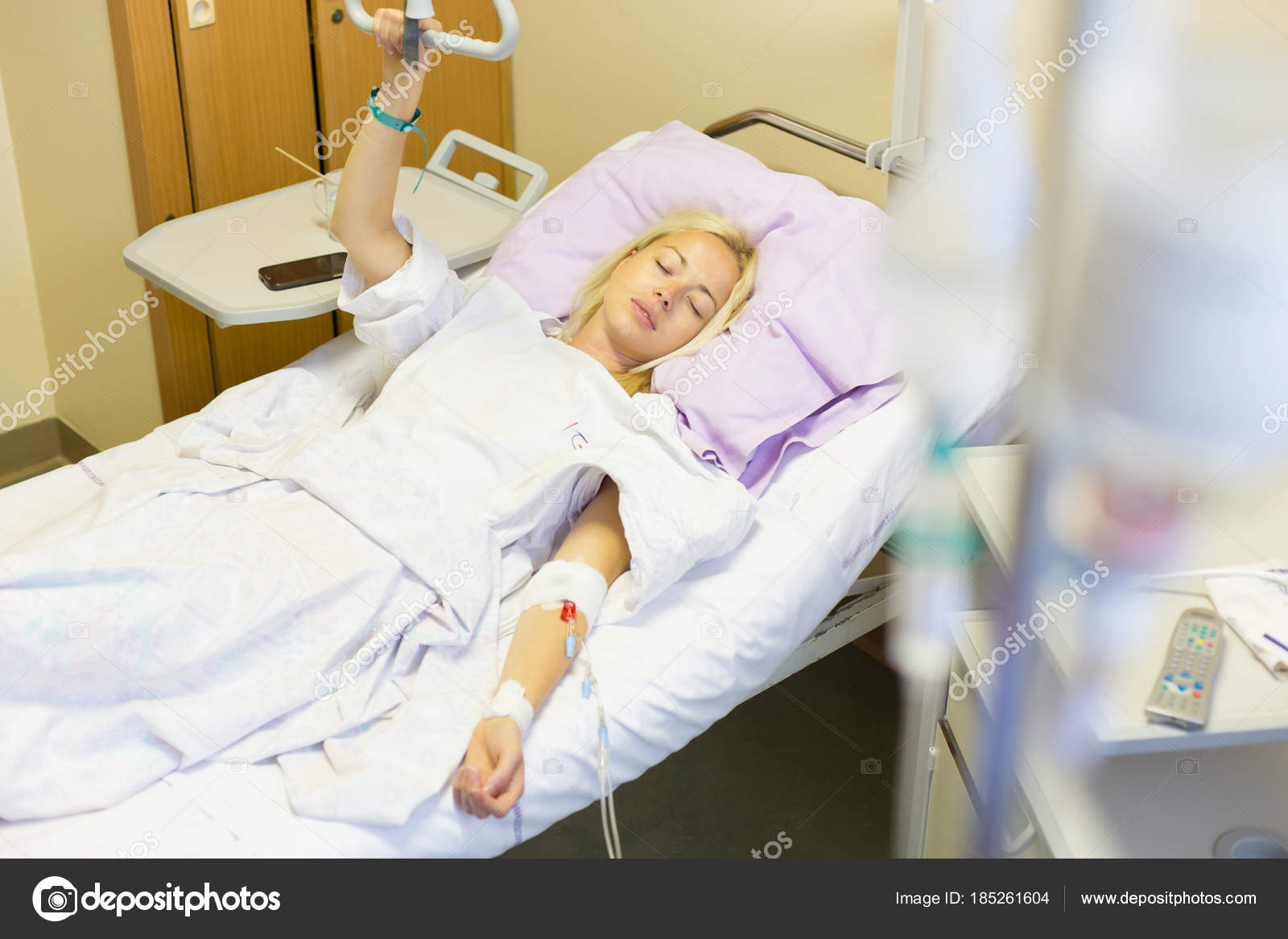
— Может быть, я что-то не понимаю и у тренеров очень много работы, они не успевают все это делать. Но практика показывает, что есть те, кто успевает.
— Если весной позовут к Башкирову, пойдете?
— С большой долей вероятности, да.
— А к Каминскому?
— Нет.
— А к Падину, если его Россия заманит обратно?
— Точно нет, у нас в последнее время взаимоотношения не сложились.
— Вы хотя бы здороваетесь?
— Я — да. Кстати, о той истории, что Каминский со мной не поздоровался. Возможно, там была моя ошибка, человек он известный, с ним могут все подряд здороваться, и он мог просто не обратить внимание, что еду именно я. Факт был, но в плане контекста я тогда наверняка погорячился, выдал фразу для заголовка. А возможно, он просто был в своих мыслях.
Возвращаясь к Падину, я думаю, что у него все прекрасно в белорусской команде и вариант его возвращения в Россию можно даже не рассматривать.
— У вас имеется объяснение, почему у него в этом сезоне есть результат? Яркий, заметный, пока только у Смольского, но тем не менее. О Падине говорят, что он жестко нагружает спортсменов.
О Падине говорят, что он жестко нагружает спортсменов.
— Да, катастрофически жестко. Такая советская система — кто выживет, тот побежит.
— Весной берешь сто человек, выживают и бегут двое.
— Условно говоря, да. С Падиным, например, общаешься вечером, он говорит: «Ребята, вы все должны знать, когда у вас акклиматизация в горах, чтобы в этот день ни в коем случае не делать работу». Но когда ты к нему подходишь и говоришь: «Мне сегодня нельзя делать работу, у меня акклиматизация», он отвечает, что есть общий план и давайте работайте.
— Видимо, чтобы соскочить, нужно сказаться больным.
— Возможности соскочить есть, но это неприятно, когда тебе приходится кого-то обманывать. Ну почему, когда ты приходишь и говоришь, что сегодня лучше что-то поменять, то слышишь в ответ «нет»?
— Четыре года назад вы были одним из двух российских мужчин-биатлонистов, к кому не возникло никаких вопросов у антидопинга, кого пустили на Олимпиаду. И не важно, как она сложилась, но сейчас вы мимо Игр, горизонт событий очень короткий, что будет в мае — неизвестно. Насколько сильно это пугает?
Насколько сильно это пугает?
— Просто так съездить на Олимпиаду, может быть, и неплохо, но мне абсолютно неинтересно. Туда нужно ехать бороться за медали, соответственно, надо быть готовым. Я сейчас не готов вообще. И чтобы я смог поехать на Игры в 2026 году и быть там конкурентным, надо сделать паузу. Да, она вынужденная, однако в дальнейшем она должна дать эффект. И я понимаю, что для возвращения в основу нужно будет пройти через все тернии отборов, чемпионатов России, всего что угодно. Но если этого не сделать сейчас, то все будет только хуже.
Читайте также:
интимных портретов группы COVID от фотокорреспондента, ставшего медсестрой: Кадры
«Не страдайте, как я, немедленно сделайте вакцину. Это не только защита, но и защита таких людей, как я», — говорит 72-летний Джоэл Крокстон. Крокстон был полностью вакцинирован, но у него была ослабленная иммунная система. Он умер от COVID-19 14 сентября. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
«Не страдайте, как я, немедленно сделайте прививку.Это не только защита вас самих, это защита таких людей, как я », — говорит 72-летний Джоэл Крокстон. Крокстон был полностью вакцинирован, но у него была ослабленная иммунная система. Он умер от COVID-19 14 сентября.
Алан Хоуз / Медицинский университет Южной Каролины Алан Хоуз вытаскивает на свой компьютер необработанные и интимные изображения, похожие на мучительные глаза 72-летнего мужчины на больничной койке, запертого под маской.
«Он был очень напуган, и я думаю, что это видно на фотографии», — говорит Хоуз.
«Он просто смотрит в объектив и говорит:« Помогите мне ». «
Фотожурналист почти два десятилетия, Хоуз, 52 года, привык фотографировать людей, когда они наиболее уязвимы.
Алан Хоуз, в прошлом фотокорреспондент, а теперь медсестра в Медицинском университете Южной Каролины, задокументировал повседневную жизнь пациентов и работников больницы в отделении интенсивной терапии. Сара Пэк / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Сара Пэк / Медицинский университет Южной Каролины Алан Хоуз, в прошлом фотожурналист, а теперь медсестра в Медицинском университете Южной Каролины, задокументировал повседневную жизнь пациентов и медицинских работников в отделении интенсивной терапии.
Сейчас он работает медсестрой в Медицинском университете Южной Каролины в Чарльстоне, а мужчина на фотографии был пациентом.
«Он сказал мне:« Я никогда не хочу, чтобы кто-то прошел через это ». «
Хоуз тоже. Вот почему ему пришла идея начать фотографировать свой ежедневный опыт общения с медицинскими работниками и пациентами с COVID-19 в отделении интенсивной терапии.
«Если бы публика была более образована и могла видеть, что происходит, и испытывать некоторые из тех эмоций, которые, я надеюсь, отражают мои фотографии, я чувствовал, что это будет иметь большее значение», — говорит Хоуз, чьи фотографии были опубликованы Chicago Tribune, Sports Illustrated и Associated Press.
Хоуз особенно надеется, что изображения могут изменить мнение непривитых. По его словам, к разочарованию медицинских работников, большинство новых пациентов, поступающих в отделение неотложной помощи его больницы, не были вакцинированы. И поскольку нация готовится к новой смертельной волне, на этот раз из-за варианта омикрона, он ожидает, что число людей, серьезно заболевших COVID-19, вырастет.
И поскольку нация готовится к новой смертельной волне, на этот раз из-за варианта омикрона, он ожидает, что число людей, серьезно заболевших COVID-19, вырастет.
С разрешения администрации больницы, медицинских работников и пациентов с COVID-19 Хоуз начал фотографировать в свободное время. Многие изображения размещены на странице больницы в Facebook и упоминаются в местных новостях.
Респираторный терапевт Мириа Блевинс — в полном личном защитном снаряжении — смотрит в окно в поисках помощи, когда она ухаживает за пациентом. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Респираторный терапевт Мириа Блевинс — в полном личном защитном снаряжении — смотрит в окно, ища помощи, пока она ухаживает за пациентом.
Слева: техник по уходу за пациентами Келли Берчетт успокаивает медсестру отделения интенсивной терапии Андреа Крейн, которая плачет после того, как позвонила жене пациента и попросила ее прийти в больницу, потому что ее муж умирает. «Все умирают, и мне от этого так грустно», — сказал Крейн. Справа: молитвенная ткань пациента прикрепляется к стержню для внутривенного вливания по просьбе семьи пациента. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Слева: техник по уходу за пациентами Келли Берчетт утешает медсестру отделения интенсивной терапии Андреа Крейн, которая плачет после того, как позвонила жене пациента и попросила ее прийти в больницу, потому что ее муж умирает.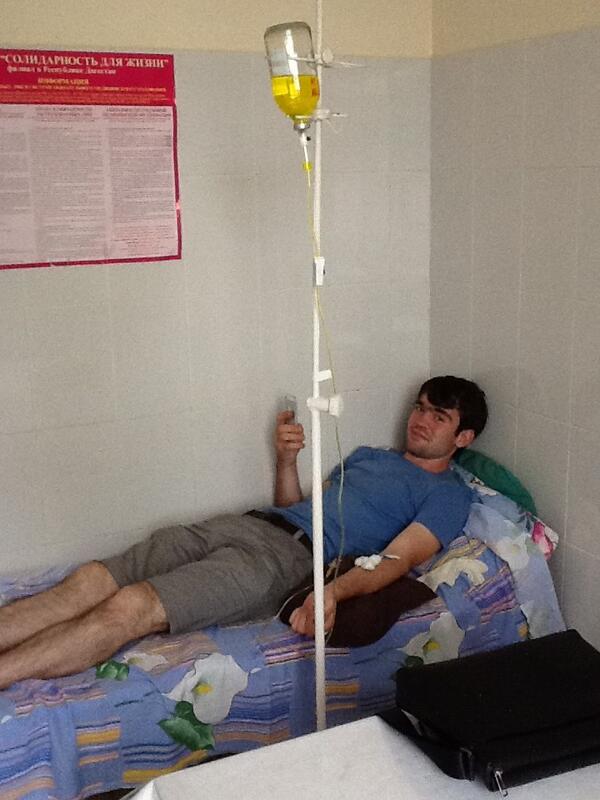 «Все умирают, и мне от этого так грустно», — сказал Крейн. Справа: молитвенная ткань пациента прикрепляется к стержню для внутривенного вливания по просьбе семьи пациента.
«Все умирают, и мне от этого так грустно», — сказал Крейн. Справа: молитвенная ткань пациента прикрепляется к стержню для внутривенного вливания по просьбе семьи пациента.
На этих изображениях изображен респираторный терапевт, который смотрит через жалюзи из окна пациента. Она пытается привлечь внимание другого медицинского работника. Ей нужна помощь, чтобы ухаживать за пациентом, но она не может выйти из комнаты, потому что она в полной защитной экипировке.Хоуз говорит, что сделал этот снимок, потому что «он просто показывает, насколько мы изолированы, когда находимся в этих комнатах».
Другой пример — это крупный план молитвенной ткани, запечатанной в полиэтиленовом пакете с пометкой «не выбрасывать», прикрепленной к стержню для внутривенного вливания. Ткань была изготовлена членом семьи, чтобы обеспечить комфорт и духовную силу их матери, больной COVID-19. Женщина умерла в октябре.
Женщина умерла в октябре.
На другой фотографии запечатлена медсестра, которая плачет после того, как позвонила жене пациента и призвала ее приехать быстро, потому что ее муж умирает.
Это изображения 40-летняя медсестра Сара Бако, которую слишком хорошо знает.
«Я смотрю на эти фотографии и могу назвать вам их имена. Я могу сказать вам, жили они или умерли, и как мои коллеги чувствовали себя в тот день», — говорит она.
Буко проработал в больнице почти 20 лет. Она говорит, что любит заботиться о людях. Но, как и миллионы медицинских работников по всей стране, она истощена — физически, морально и эмоционально.
Персонал больницы отправляет пациента с COVID-19 в отделение интенсивной терапии Медицинского университета Южной Каролины после того, как пациент был интубирован в отделении неотложной помощи.Жена пациента также была госпитализирована с COVID-19. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Персонал больницы отправляет пациента с COVID-19 в отделение интенсивной терапии Медицинского университета Южной Каролины после того, как пациент был интубирован в отделении неотложной помощи. Жена пациента также была госпитализирована с COVID-19.
Жена пациента также была госпитализирована с COVID-19.
Слева: медсестра Кристал Фостер надевает защитное снаряжение. Она сама перенесла две легкие инфекции COVID, второй раз после полной вакцинации. Справа: медсестра интенсивной терапии Лорен Харфилд пишет информацию об уровне кислорода в крови на окошке двери пациента, чтобы ее мог легко увидеть медицинский персонал. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Слева: медсестра Кристал Фостер надевает защитное снаряжение. Она сама перенесла две легкие инфекции COVID, второй раз после полной вакцинации. Справа: медсестра интенсивной терапии Лорен Харфилд пишет информацию об уровне кислорода в крови на окошке двери пациента, чтобы ее мог легко увидеть медицинский персонал.
Она сама перенесла две легкие инфекции COVID, второй раз после полной вакцинации. Справа: медсестра интенсивной терапии Лорен Харфилд пишет информацию об уровне кислорода в крови на окошке двери пациента, чтобы ее мог легко увидеть медицинский персонал.
Команда медсестер, техников по уходу за пациентами и респираторного терапевта готовится вернуть пациента с COVID на спину после 24 часов лежания на животе.Эта поза облегчает дыхание и является важной частью лечения пациентов с COVID в больницах. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Команда медсестер, техников по уходу за пациентами и респираторного терапевта готовится вернуть пациента с COVID на спину после 24 часов лежания на животе. Эта поза облегчает дыхание и является важной частью лечения пациентов с COVID в больницах.
Эта поза облегчает дыхание и является важной частью лечения пациентов с COVID в больницах.
По ее словам, даже после того, как она помогла спасти жизнь любимого человека, некоторые члены семьи сказали ей, что они все еще не уверены, что им сделают вакцинацию, и что коронавирус — это обман.
«Родственники пациентов [которые не могут приехать навестить меня] сказали мне, что мы придумываем это, чтобы стимулировать бизнес в больнице», — говорит Бако.
«Во всяком случае, — добавляет она, — я думаю, что эти фотографии показывают, что это реально».
Слева: Тала’Ши Фостер использует FaceTime, чтобы увидеть своего новорожденного сына, которому было произведено экстренное кесарево сечение, потому что ее COVID был очень тяжелым. Фостер говорит, что она не знала, что вакцина доступна для беременных. Справа: Чарльзу Робертсу вставили трубку в нос для улучшения притока кислорода вскоре после его госпитализации по поводу COVID.К концу ночи его интубировали. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
Справа: Чарльзу Робертсу вставили трубку в нос для улучшения притока кислорода вскоре после его госпитализации по поводу COVID.К концу ночи его интубировали. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
Слева: Тала’Ши Фостер использует FaceTime, чтобы увидеть своего новорожденного сына, которому было произведено экстренное кесарево сечение, потому что ее COVID был очень тяжелым.Фостер говорит, что она не знала, что вакцина доступна для беременных. Справа: Чарльзу Робертсу вставили трубку в нос для улучшения притока кислорода вскоре после его госпитализации по поводу COVID. К концу ночи его интубировали.
Стивен Лавендер выздоравливает от COVID в отделении интенсивной терапии после нескольких недель изоляции в специализированном отделении COVID на аппарате искусственной вентиляции легких, пока он не перестал быть заразным.Лаванда не могла говорить из-за трахеотомии, поэтому его невеста Мэри Мур сделала страницу в своем дневнике, чтобы он мог указать на свои нужды. По словам Мура, Лаванда сказал, что он «слишком занят», чтобы делать вакцину до заражения COVID. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Стивен Лавендер выздоравливает от COVID в отделении интенсивной терапии после нескольких недель изоляции в специализированном отделении COVID на аппарате искусственной вентиляции легких, пока он не перестал быть заразным. Лаванда не могла говорить из-за трахеотомии, поэтому его невеста Мэри Мур сделала страницу в своем дневнике, чтобы он мог указать на свои нужды. По словам Мура, Лаванда сказал, что он «слишком занят», чтобы делать вакцину до заражения COVID.
Лаванда не могла говорить из-за трахеотомии, поэтому его невеста Мэри Мур сделала страницу в своем дневнике, чтобы он мог указать на свои нужды. По словам Мура, Лаванда сказал, что он «слишком занят», чтобы делать вакцину до заражения COVID.
Но есть люди, которые изменили свое мнение о вакцине COVID-19 и позволили Хоусу задокументировать свои истории.
Стивен Мюррей — один из таких пациентов.
Мюррей, который не был вакцинирован, считал, что сможет бороться с COVID-19, как с гриппом, когда неохотно обратился в отделение неотложной помощи незадолго до Дня труда.
Хоуз сфотографировал его сидящим в кресле с трубкой в носу.
«Я подумал:« Нет, не я. Я крутой. Мне 37 лет. Я не умру », — говорит он.
Стивен Мюррей не получил вакцину.«Я думал, что, если я заразился COVID, я смогу бороться с ним, как с гриппом. Парень, я был неправ. Ты ничего не мог бы сказать мне, чтобы заставить меня сделать вакцину. После этого опыта, я говорю все, кого я знаю, чтобы понять это сейчас. Мрачный жнец тянулся ко мне. Я был напуган ». Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
Парень, я был неправ. Ты ничего не мог бы сказать мне, чтобы заставить меня сделать вакцину. После этого опыта, я говорю все, кого я знаю, чтобы понять это сейчас. Мрачный жнец тянулся ко мне. Я был напуган ». Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
Но в течение часа после госпитализации, по словам Мюррея, врачи сказали ему, что он, скорее всего, не выйдет из больницы живым, если его не интубируют — вставляя трубку в трахею для поддержания проходимости дыхательных путей.
Он упорно отказывался и теперь признает, что боялся умереть, если его поставят на искусственную вентиляцию легких.
Он выжил.
Когда медицинские работники спросили, почему он отказался от вакцинации, Мюррей ответил, что ответил им: «Потому что я тупица».
Мюррей говорит, что он купил то, что он называет дезинформацией и политикой, окружающей пандемию. Он старается изо всех сил делиться своей историей, когда может, и «когда я говорю им, я говорю:« Пожалуйста, пожалуйста, пожалуйста, сделайте вакцину ».Если у вас его нет, пожалуйста. «
» Мы должны дать этим людям передышку, потому что в конечном итоге они сломаются «, — говорит Мюррей.
Доктор Дениз Сезе (слева) обсуждает план лечения пациента с медсестрой Эрикой Толлерсон в отделении интенсивной терапии COVID. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины Доктор. Дениз Сезе (слева) обсуждает план лечения пациента с медсестрой Эрикой Толлерсон в отделении интенсивной терапии COVID.
Дениз Сезе (слева) обсуждает план лечения пациента с медсестрой Эрикой Толлерсон в отделении интенсивной терапии COVID.
В отделении интенсивной терапии COVID есть красная зона, которая закрыта воздухом с отрицательным давлением, чтобы частицы вируса не покидали комнату. Персонал должен носить полные СИЗ, включая респираторы N95 и средства защиты глаз, в течение большей части своей 12-часовой смены. Алан Хоуз / Медицинский университет Южной Каролины скрыть подпись
переключить подпись Алан Хоуз / Медицинский университет Южной Каролины В отделении интенсивной терапии COVID есть красная зона, закрытая воздухом под отрицательным давлением, чтобы частицы вируса не покидали комнату. Персонал должен носить полные СИЗ, включая респираторы N95 и средства защиты глаз, в течение большей части своей 12-часовой смены.
Персонал должен носить полные СИЗ, включая респираторы N95 и средства защиты глаз, в течение большей части своей 12-часовой смены.
Хоуз не знает, как люди отреагируют на его фотографии, но надеется, что изображения будут познавательными.
«Чем больше люди видят, тем больше они понимают и тем более правильные решения принимают люди», — говорит Хоуз.
«Вот в чем суть журналистики.»
Виктория Хансен освещает сообщество Чарльстона для Общественного радио Южной Каролины.
Представьте это: создание более привлекательного образа вашей больницы
По внешнему виду реклама больниц варьируется от гладкой до небрежной. Главный виновник рекламы, которая выглядит не очень профессионально? Плохая фотография.
И, о! В рекламе здравоохранения встречается так много разных видов плохих фотографий.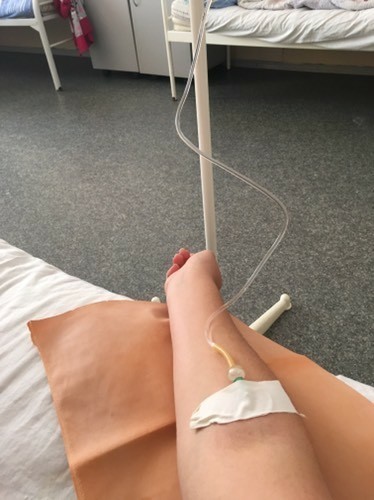 Есть фотографии зданий — отлично, если вы хотите усыпить публику.Есть фотографии медицинского оборудования — отлично, если вы хотите запугать свою аудиторию. А еще есть фотографии людей, стоящих неподвижно в строю, как будто позирующих для полицейской очереди — потрясающий выбор, если вы хотите, чтобы ваше творчество было настолько нетворческим, насколько это возможно.
Есть фотографии зданий — отлично, если вы хотите усыпить публику.Есть фотографии медицинского оборудования — отлично, если вы хотите запугать свою аудиторию. А еще есть фотографии людей, стоящих неподвижно в строю, как будто позирующих для полицейской очереди — потрясающий выбор, если вы хотите, чтобы ваше творчество было настолько нетворческим, насколько это возможно.
Но, на мой взгляд, два худших нарушителя — это снимок и стоковая фотография.
Смотри, мама, я сам сделал!
Конечно, вы сэкономите деньги, когда сделаете свои собственные предвыборные фотографии.Не многие люди будут пытаться реализовать это в печатной кампании, но вы часто видите это во внутренних кампаниях, таких как информационные бюллетени для сотрудников. Дело в том, что эти снятые дома фото неплохие. Но и они не наполовину хороши. Результат почти всегда отдаленно напоминает детскую поделку из макарон.
Все думают, что могут быть маркетологами, верно? Ну, все думают, что тоже могли бы стать фотографом. Точно так же, как глава OB не должен писать маркетинговую копию, вы не должны делать свои собственные фотографии кампании.
Точно так же, как глава OB не должен писать маркетинговую копию, вы не должны делать свои собственные фотографии кампании.
Сток синдром
Фотографии, приобретенные на онлайн-складах, выглядят красиво и просты в использовании, но обычные изображения также кричат «фальшивые». Если вы ищете фотографию, которая соответствует вашей целевой аудитории — скажем, молодой латиноамериканской женщины — вы, вероятно, найдете фотографию женщины, которая может быть латиноамериканкой, но также может быть азиаткой и немного похожей на индийскую. Это не представление вашей уникальной аудитории — это представление каждой аудитории.
Фондовые фотографии призваны привлечь внимание широких масс.Вот почему, кстати, иногда можно увидеть рекламу разных товаров или компаний, на которых размещены фотографии одной и той же модели. Не совсем лучший способ выделиться.
Фотографии говорят громко
Подумайте об этих двух типах фотографий — стандартных и снимках — и о том, что они говорят о вашей организации.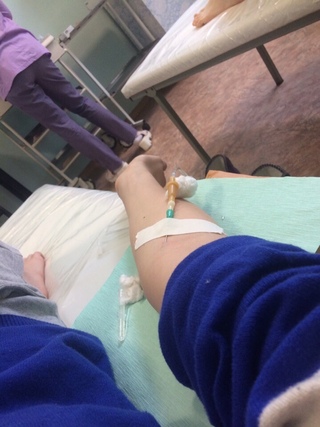
Снимки говорят о том, что вы не заботитесь о своей работе. Они намекают, что нужно сокращать путь. Они заставляют вас выглядеть непрофессионально. И они говорят, что вы недостаточно заботитесь о своей аудитории, чтобы стараться хорошо выглядеть.
Красивые, но стерильные стоковые фотографии заставляют вас хорошо выглядеть, но они также создают дистанцию между вами и вашей аудиторией. Это говорит о том, что вы не думаете о них как о личности. Он говорит, что вы на самом деле их не знаете или не понимаете. Они заставляют вашу организацию выглядеть сдержанно и холодно.
Наем профессионального фотографа может оказаться самым трудоемким и дорогим вариантом. Но из трех вариантов это, безусловно, лучший выбор. Ваши фотографии будут выглядеть настоящими. Они будут выглядеть профессионально.И если вы используете местного фотографа, вы можете использовать в своих объявлениях реальных клиентов или сотрудников. Это показывает, что вы знаете свои внутренние и внешние сообщества и заботитесь о них.
Одно предостережение, чтобы вы не подумали, что я совершенно несгибаемый в этом вопросе: если вы должны сами делать фотографии, по крайней мере, купите хороший цифровой фотоаппарат. И найдите в больнице кого-нибудь, у кого есть хотя бы опыт фотографирования на уровне хобби — например, вы можете сделать объявление в информационном бюллетене для сотрудников, что вам нужна помощь.
Может быть, вы обнаружите, что голова OB хорошо работает с фотоаппаратом.
Дженна Шоу — редактор журнала HealthLeaders . С ней можно связаться по адресу gshaw@healthleadersmedia.com.
Примечание. Вы можете подписаться на получение HealthLeaders Media Marketing, бесплатного еженедельного электронного информационного бюллетеня, который проведет вас через сложную и постоянно меняющуюся область маркетинга в сфере здравоохранения.
Использование мобильных устройств пациентами в больницах
Предпосылки
В этом руководстве содержатся рекомендации для пациентов, использующих мобильные устройства, такие как телефоны, планшеты и камеры в больницах неотложной помощи. Это особенно важно в период COVID-19, когда пациенты могут быть изолированы от близких.
Это особенно важно в период COVID-19, когда пациенты могут быть изолированы от близких.
В течение этого времени вы должны следовать советам правительства и NHS по поводу более регулярного мытья рук, чем обычно, и принимать соответствующие меры предосторожности, чтобы обеспечить регулярную чистку любого мобильного устройства, которое вы используете.
Это руководство было одобрено Группой управления медицинской и медицинской информацией, в которую входят Национальный хранитель данных и Управление комиссара по информации.
Я пациент или пользуюсь услугами — что это значит для меня?
Мы хотим, чтобы вы использовали свое мобильное устройство в больнице, это важный способ оставаться на связи и использовать онлайн-ресурсы, такие как приложение NHS.
Важно, чтобы при использовании мобильного устройства в больнице вы не:
- Не фотографировали кого-либо без разрешения, в том числе сотрудников или людей на заднем плане ваших фотографий, например в загруженных зонах ожидания.
 Важно помнить, что фото- или видеосъемка может нарушить конфиденциальность другого пациента и причинить ему беспокойство.
Важно помнить, что фото- или видеосъемка может нарушить конфиденциальность другого пациента и причинить ему беспокойство. - Совершайте видеозвонки таким образом, чтобы другой человек мог видеть других пациентов, посетителей или сотрудников.
- Звоните или пользуйтесь телефоном, чтобы беспокоить других пациентов.
- Используйте мобильное устройство рядом с чувствительным оборудованием, где существует особенно высокий риск помех. Знаки дадут понять, что пользоваться телефоном в этом месте нельзя. Выключите его или включите «режим полета». Не оставляйте устройство в бесшумном режиме или в режиме вибрации, поскольку это может повлиять на работу медицинского оборудования.
Я работаю в организации здравоохранения — что это значит для меня?
В данном руководстве конкретно рассматривается использование мобильных устройств пациентами и посетителями. Те же принципы применяются к персоналу, использующему личные мобильные устройства, но цель этого руководства — помочь вам помочь пациентам использовать мобильные устройства.
Есть много преимуществ для пациентов, которые побуждают их использовать мобильные устройства:
- Общение с семьей и друзьями — часто важный элемент поддержки и комфорта для пациента, госпитализированного в больницу.
- Доступ к полезной информации об их состояниях — приложения и цифровые сервисы могут способствовать более активному участию пациентов, информировать совместное принятие решений и позволять пациентам оставлять отзывы о своих результатах и опыте.
- Запись разговоров — это может помочь уменьшить беспокойство пациентов, пытающихся запомнить и понять сказанное. Это также позволяет им позже поделиться информацией со своими близкими и опекунами. В соответствии с передовой практикой пациент / пользователь услуги должен сообщить вам, планируют ли они записывать разговор, и из вежливости спросить, согласны ли вы с этим.
Мобильные устройства можно безопасно использовать в больницах. Вы можете помочь пациентам правильно использовать свои мобильные устройства следующим образом:
- Попросите пациентов уважать частную жизнь людей, если они выглядят так, будто снимают фотографии без разрешения, например персонала или других пациентов в фоновом режиме.

- Поговорите с пациентами, если использование их мобильного устройства беспокоит других, например если это мешает оказанию помощи, создает неприемлемые условия работы для коллег или подрывает комфорт и восстановление здоровья пациента.
- Попросите пациентов выключить свои телефоны или включить режим полета, если вы видите, что они используют телефоны в местах, где использование мобильных устройств запрещено, например вокруг чувствительного оборудования, где особенно высок риск помех. Эти области будут обозначены знаком, четко указывающим, что использование мобильных устройств запрещено.
- Поговорите со своим непосредственным руководителем и службой безопасности больницы, если заметите, что кто-то подозрительно фотографирует детей или уязвимых взрослых.
Я профессионал в сфере IG. Что это значит для меня?
Каждая организация несет ответственность за разработку собственной политики использования мобильных устройств персоналом, пациентами и посетителями. Однако это руководство направлено на продвижение последовательного и позитивного подхода к использованию мобильных устройств в трастах NHS, который будет лежать в основе этих политик и поможет в управлении рисками.
Однако это руководство направлено на продвижение последовательного и позитивного подхода к использованию мобильных устройств в трастах NHS, который будет лежать в основе этих политик и поможет в управлении рисками.
Трасты должны пересмотреть свою политику в отношении использования мобильных устройств персоналом, пациентами и посетителями, включая телефоны, планшеты, камеры, видео- и аудиозаписывающие устройства. Следует учитывать следующее:
- Пациенты должны иметь право пользоваться мобильными телефонами в больницах, в том числе в палатах, если местная оценка риска показывает, что такое использование не представляет материальной угрозы для безопасности, частной жизни или достоинства пациентов или другие.Конституция NHS определяет право пациентов на конфиденциальность. Оценка риска должна быть проведена для оценки риска нарушения конфиденциальности и конфиденциальности. Должны быть способы уменьшить любые риски.
- Поставщики медицинских услуг должны защищать и способствовать благополучию детей и уязвимых взрослых, будь то пациенты или посетители.
 Провайдеры должны принимать меры для предотвращения несоответствующих фотографий соответствующих лиц или конфиденциальной информации, относящейся к ним.
Провайдеры должны принимать меры для предотвращения несоответствующих фотографий соответствующих лиц или конфиденциальной информации, относящейся к ним. - Существуют четкие ссылки на более широкую повестку дня по обеспечению безопасности и на действия, которые трастам рекомендуется предпринять в отчете об извлеченных уроках, касающемся Джимми Сэвила, включая рекомендацию о том, что трастам следует «разработать надежную, общедоступную политику. узнать, как осуществляется управление доступом пациентов и посетителей к Интернету, социальным сетям и другим социальным сетям, таким как блоги и Twitter, и, где это необходимо, его ограничение ».
- Агентство по регулированию лекарственных средств и товаров медицинского назначения (MHRA) не рекомендует запрещать использование мобильных телефонов в больницах.Однако мобильный телефон может повлиять на чувствительное оборудование, когда он работает на высокой мощности в непосредственной близости от таких устройств. Поэтому MHRA рекомендует трастам разработать локальные политики для снижения риска вмешательства в работу критически важных устройств.
 См. Руководство MHRA для получения дополнительной информации.
См. Руководство MHRA для получения дополнительной информации.
Коронавирус (COVID-19): информация для семей пациентов
Обновление тестирования COVID-19
Nationwide Children’s теперь предлагает бесплатный экспресс-тест на COVID-19, который можно забрать домой в автоматическом режиме.Тесты доступны для получения с понедельника по пятницу с полудня до 16:00. по адресу: 300 Livingston Ave Columbus, OH 43215.
Наборы BinaxNOW для домашних тестов на COVID-19 предназначены для семей, которые хотят пройти тест на COVID-19, но которым не нужно обращаться к общенациональному поставщику медицинских услуг для детей из-за симптомов. Тесты доступны, поскольку расходных материалов хватает на каждый день.
Чтобы получить доступ к списку дополнительных пунктов тестирования COVID от Министерства здравоохранения штата Огайо, щелкните здесь.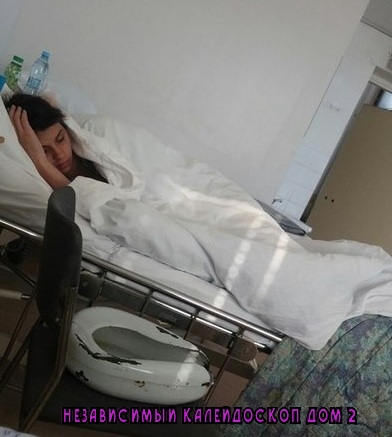 Или посетите веб-сайты магазинов Kroger, Walmart, CVS Pharmacy или Rite Aid, чтобы ознакомиться с вариантами тестирования на COVID.
Или посетите веб-сайты магазинов Kroger, Walmart, CVS Pharmacy или Rite Aid, чтобы ознакомиться с вариантами тестирования на COVID.
Узнать больше о тестировании
Рекомендации для посетителей и маскировки
- Согласно правилам штата и федеральному законодательству, все пациенты и посетители должны продолжать носить маски в медицинских учреждениях . Nationwide Children’s предоставит медицинскую маску каждому пациенту и посетителю от 2 лет и старше .Маску необходимо носить на протяжении всего визита.
- Дети до 2 лет никогда не должны носить маску. Щелкните здесь, чтобы узнать почему.
- Дети, находящиеся на амбулаторном лечении (те, кто приезжает в клинику или на амбулаторную процедуру) могут иметь двух посетителей .

- Дети, которые находятся на приеме в наших центрах неотложной помощи или отделениях неотложной помощи, могут иметь двух посетителей .
- Дети, находящиеся на стационарном лечении (те, кто находятся в больнице) могут иметь четырех посетителей .
- Детям может потребоваться пройти тестирование на COVID-19 перед тестом или процедурой. Поговорите с командой по уходу за вашим ребенком с вопросами. Щелкните здесь, чтобы узнать, как подготовить детей к взятию мазков на COVID-19.
Я врач из Нью-Йорка. Никто из нас никогда не будет прежним.
Я часто спрашиваю себя, имеет ли это вообще какое-то значение? Такое ощущение, что вирус повсюду, дышит всеми поверхностями, выдыхает в атмосферу.Чувство утомительно носить одну маску весь день и накрывать ее другой, чтобы поддерживать ее в чистоте, приходиться так много думать о том, чтобы не испачкать ее, и задаваться вопросом, случайно ли я загрязню ее изнутри, когда я держу ее подальше от лица, чтобы дышать в течение некоторого времени.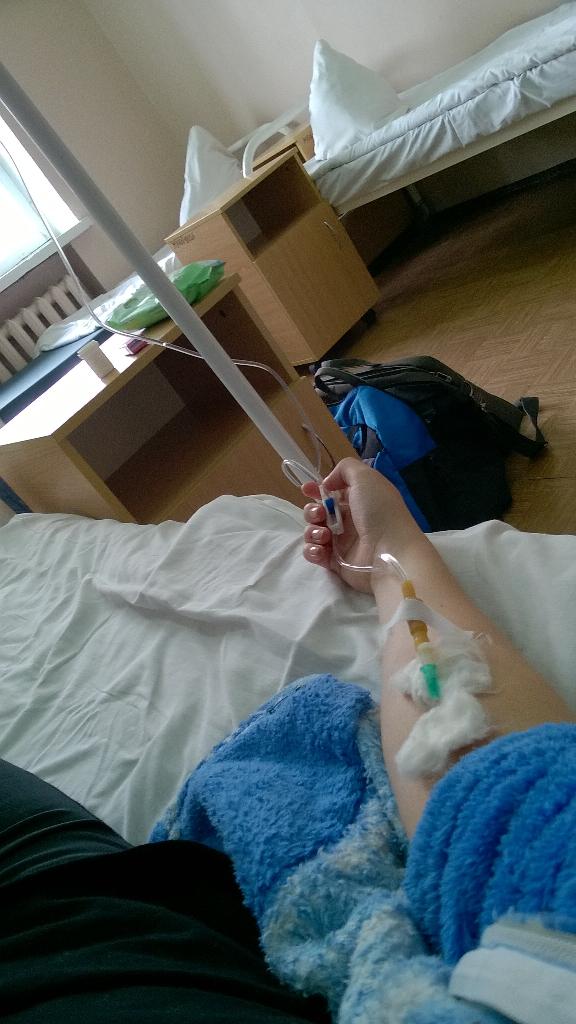 минуту или снимите его, чтобы глотнуть воды. Иногда я вижу отдельные вирусные частицы — круглые с красными выступающими шипами в форме короны, как на рендере C.D.C. — повсюду в больнице, на кроватях, мониторах, телефонах и компьютерах. Я вздрагиваю, заставляя себя стереть этот образ из головы.
минуту или снимите его, чтобы глотнуть воды. Иногда я вижу отдельные вирусные частицы — круглые с красными выступающими шипами в форме короны, как на рендере C.D.C. — повсюду в больнице, на кроватях, мониторах, телефонах и компьютерах. Я вздрагиваю, заставляя себя стереть этот образ из головы.
Я принимал участие в миссиях по оказанию гуманитарной помощи в более чем 20 странах, в условиях ограниченных ресурсов, таких как мобильные клиники в Южном Судане сразу после его отделения, лагеря беженцев в Кении, заброшенный военный госпиталь в Либерии, медицинские учреждения в Сомали. . Я лично никогда не чувствовал себя небезопасным, как будто у меня не было достаточной защиты. Люди теперь называют нашу страну «страной третьего мира», но с точки зрения P.P.E. в условиях этой пандемии это даже хуже, чем в зарубежных больницах.В то время как большинство специалистов были непоколебимо щедрыми, предлагая дополнительные руки в E.R. и подвергая опасности свою собственную жизнь, некоторые врачи, которых консультируют по поводу их опыта в определенных медицинских условиях, вообще не желали видеть здесь пациентов.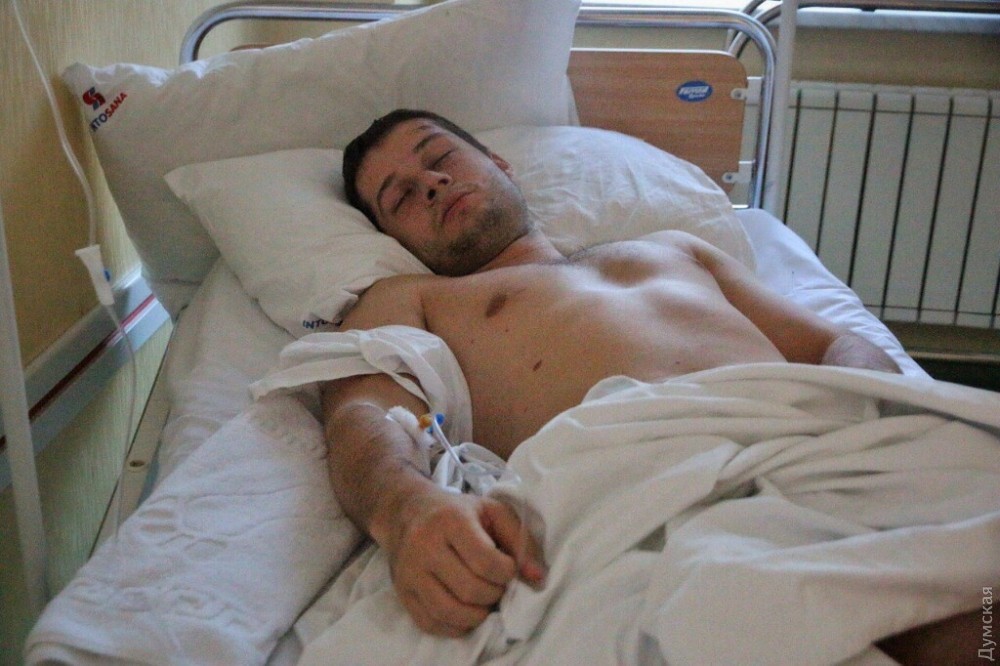 Они говорят, что чувствуют себя небезопасно. В глубине души я знаю, что они, вероятно, правы.
Они говорят, что чувствуют себя небезопасно. В глубине души я знаю, что они, вероятно, правы.
К концу моей смены каждый пациент начинает сливаться с одним пациентом. «Лихорадка и кашель», «лихорадка, кашель и одышка», «кашель и затрудненное дыхание», «отправлено врачом для исключения Covid», «отправлено из службы неотложной помощи для теста Covid».«Я даже не могу их больше уследить. Обычно я запоминаю пациентов по лицам, но все они тоже в масках, поэтому все, что я вижу, — это их глаза, которые чаще всего закрыты.
Я стал одержим уровнем кислорода, который кажется единственным надежным индикатором того, как поживают пациенты. 92 процента намного лучше, чем 90 процентов? Должно ли число 93 быть отсечкой, чтобы отправить кого-то домой, или я должен сделать это число 94? Раньше я мог полагаться на свое чутье и клиническое суждение, когда заходил в комнату и смотрел на пациента, но коронавирус — это нарушение закона.Он не подчиняется никаким правилам. Что необычно при этой болезни, так это то, что многие люди начинают разговаривать с вами, даже если их дыхание ухудшается. Они могут говорить, но их показатели кислорода пугающе низкие. По мере того, как идут часы, они быстро заболевают до такой степени, что им требуется дыхательная трубка. В большинстве других ситуаций люди, которым требуются дыхательные трубки в E.R., приходят в больницу слишком больными, чтобы взаимодействовать со мной, и им немедленно требуется искусственная вентиляция легких. Это немного упрощает задачу.
Они могут говорить, но их показатели кислорода пугающе низкие. По мере того, как идут часы, они быстро заболевают до такой степени, что им требуется дыхательная трубка. В большинстве других ситуаций люди, которым требуются дыхательные трубки в E.R., приходят в больницу слишком больными, чтобы взаимодействовать со мной, и им немедленно требуется искусственная вентиляция легких. Это немного упрощает задачу.
Кислородные баллоны пациентов закончились.(Это невозможно узнать, если вы не наклонитесь, не посмотрите за носилки и не увидите тонкую черную стрелку, направленную к красной зоне шкалы.) Или того кислорода, который вы им давали, внезапно становится недостаточным, так как их легкие все сильнее схватываются. Может быть, прозвучит сигнал тревоги, потому что у них упал уровень кислорода. Или, что более вероятно, они отключились от монитора, что случается слишком часто, и вы видите, как они отчаянно пытаются дышать. Или, скорее всего, кислород, даже если он дует, бесполезен, потому что они не могут его принять, почти не вдыхают, тихо умирают в одиночестве.
То, что еще неделю назад казалось невообразимым, сейчас кажется вполне возможным, даже вероятным. Коллега сообщает мне, что ей пришлось отодвинуть труп, чтобы подключить аппарат искусственной вентиляции легких для нового пациента, который недавно был интубирован. Так мертвые покидают мир сейчас?
Раньше я встречался с итальянскими врачами, обеспокоенными их благополучием и благополучием своих пациентов, но теперь наши роли поменялись местами. Сейчас я получаю их горе и сочувствие. «Как дела?» один пишет мне.«Мы слышали, что там так плохо». Да, действительно так. «Оставайся сильным», — говорит другой.
Фотография рядов больничных планшетов iPad, используемых для посещений в конце жизненного цикла в условиях распространения пандемии,
Фотография рядов планшетов в больнице показала реальность изоляции пациентов с COVID-19 в больницах США.
Снимком, опубликованным пользователем Twitter Roto_tudor, тысячи раз поделились в социальных сетях.
«Это станции для iPad, которые готовятся к виртуальному посещению отделений интенсивной терапии в конце жизни знакомым мне доктором паллиативной помощи», — написал пользователь рядом с изображением.
Риск передачи коронавируса означает, что пациенты больниц в отделениях интенсивной терапии должны разговаривать с друзьями и семьей через iPad, а не видеть их лично.
Фотография была ретвитнута более 24 000 раз и собрала 101 000 лайков.
Некоторые пользователи социальных сетей комментировали истории о том, как им приходилось общаться с родственниками и близкими в Интернете.
«В понедельник мой парень попрощался со своей матерью на iPad. Он не получил ни одного последнего объятия и не просто взял ее за руку», — написал один человек.
«Он сидел за стеклом и держал айпад, пытаясь помешать тому же прощанию со своим престарелым отцом. У меня ярость. Я пока не могу даже грустить, потому что я так зол».
Другой сказал: «Мне просто пришлось поговорить с моей бабушкой в ее медпункте через iPad. Мы не можем ее видеть, и я ненавижу это».
«То же самое и с Днем благодарения моей матери. Боль от потери ее почти невыносима, и в этом не было необходимости», — прокомментировал другой.
Согласно последним данным New York Time s, в настоящее время подтверждено более 14 миллионов случаев Covid-19.По меньшей мере 276 300 человек умерли в результате вируса.
Рост числа случаев заражения COVID-19 привел к тому, что города и штаты приняли более решительные меры для сдерживания распространения, включая закрытие второстепенных предприятий и введение комендантского часа.
Калифорния обнародовала планы по изданию региональных приказов о домоседе для районов штата, где ожидается переполнение отделений интенсивной терапии.
На данный момент в штате зарегистрировано более 1,2 миллиона случаев COVID-19 и более 19.400 смертей.
Губернатор Гэвин Ньюсом объявил о новых ограничениях в четверг, поскольку число случаев заболевания в штате достигло самого высокого уровня с момента начала пандемии.
Постановление о домоседе будет включать в себя ограничения на рабочие места и места для собраний, а это означает, что тренажерные залы, культовые сооружения и детские площадки должны быть закрыты. Рестораны также должны будут закрываться, за исключением случаев, когда им предлагают еду на вынос или доставку.
Рестораны также должны будут закрываться, за исключением случаев, когда им предлагают еду на вынос или доставку.
«Суть в том, что если мы не будем действовать сейчас, наша больничная система будет перегружена», — сказал Ньюсом.«Если мы не будем действовать сейчас, наша смертность будет продолжать расти».
Рост числа инфекций COVID-19 привел к тому, что города и штаты приняли более решительные меры для сдерживания распространения. Спенсер Платт / Getty ImagesСледующие шаги после ICU
Выход из ICU
Целью отделения интенсивной терапии является поддержка пациентов до тех пор, пока причина их болезни не будет вылечена и устранена. Например, если у вас пневмония, вам может потребоваться интубация и искусственная вентиляция легких для поддержки дыхания до тех пор, пока инфекция не будет излечена с помощью лечения антибиотиками.Некоторым пациентам требуется очень короткое пребывание в отделении интенсивной терапии, всего 1-2 дня. Часто это ранее здоровые люди, которые восстанавливаются после плановой операции или имеют легко поддающуюся лечению инфекцию.
Более длительное или более сложное пребывание в отделении интенсивной терапии случается по ряду причин. К ним относятся поступление в отделение интенсивной терапии с хроническими серьезными заболеваниями, такими как рак, деменция или заболевания сердца, легких или печени. Кроме того, пациентам может потребоваться более длительное пребывание в отделении интенсивной терапии, если у них была тяжелая травма или повреждение головного мозга. У некоторых людей возникают проблемы с легкими и другими органами в результате сильных инфекций.В редких случаях после операции пациенты могут сильно заболеть.
Трудно точно предсказать, когда пациент станет достаточно здоровым, чтобы выйти из интенсивной терапии. «Что должно произойти, чтобы я мог покинуть отделение интенсивной терапии» — хороший вопрос, который следует задать вашей медицинской бригаде.
Переход на другие подразделения
Пациентов переводят из отделения интенсивной терапии только тогда, когда медицинская группа считает, что это безопасно. Пациенты покидают отделение интенсивной терапии, когда они выздоравливают до такой степени, когда они не нуждаются в интенсивном наблюдении, и когда они больше не нуждаются в лечении, которое можно проводить только в отделении интенсивной терапии.После отделения интенсивной терапии пациенты обычно остаются в больнице еще как минимум несколько дней, прежде чем их можно будет выписать. Большинство пациентов переводятся в так называемое «понижающее» отделение, где они все еще находятся под очень тщательным наблюдением, прежде чем их переведут в обычную больницу, а затем, будем надеяться, домой.
Пациенты покидают отделение интенсивной терапии, когда они выздоравливают до такой степени, когда они не нуждаются в интенсивном наблюдении, и когда они больше не нуждаются в лечении, которое можно проводить только в отделении интенсивной терапии.После отделения интенсивной терапии пациенты обычно остаются в больнице еще как минимум несколько дней, прежде чем их можно будет выписать. Большинство пациентов переводятся в так называемое «понижающее» отделение, где они все еще находятся под очень тщательным наблюдением, прежде чем их переведут в обычную больницу, а затем, будем надеяться, домой.
Это может быть тревожное время для пациентов и их семей, которые привыкли к постоянному вниманию, которое им уделяется в отделении интенсивной терапии. Медсестры и другие поставщики медицинских услуг в новом отделении хотят услышать эти вопросы и опасения.Они рассчитывают, что пациенты немедленно сообщат им, если им станет хуже.
Специалист, ведущий дело, будет работать в тесном сотрудничестве с пациентом и его или ее группой ухода, чтобы обеспечить безопасный переход из больницы в следующую среду, будь то дом, центр неотложной реабилитации или учреждение квалифицированного сестринского ухода. Некоторым людям не потребуются дополнительные услуги, и они могут просто проконсультироваться со своим постоянным врачом в офисе. Многим пациентам, особенно тем, кто долгое время находился в отделении интенсивной терапии, потребуется квалифицированная помощь.Куратор и команда пациента вместе с физиотерапевтами и эрготерапевтами определят, что подходит пациенту. Некоторых людей выписывают в отделение неотложной реабилитации или в учреждение квалифицированного медперсонала для дополнительного лечения и физиотерапии. Другие могут приглашать медсестер и терапевтов к себе домой. Вы примете участие в составлении плана и узнаете его до выписки из больницы.
Некоторым людям не потребуются дополнительные услуги, и они могут просто проконсультироваться со своим постоянным врачом в офисе. Многим пациентам, особенно тем, кто долгое время находился в отделении интенсивной терапии, потребуется квалифицированная помощь.Куратор и команда пациента вместе с физиотерапевтами и эрготерапевтами определят, что подходит пациенту. Некоторых людей выписывают в отделение неотложной реабилитации или в учреждение квалифицированного медперсонала для дополнительного лечения и физиотерапии. Другие могут приглашать медсестер и терапевтов к себе домой. Вы примете участие в составлении плана и узнаете его до выписки из больницы.


 Важно помнить, что фото- или видеосъемка может нарушить конфиденциальность другого пациента и причинить ему беспокойство.
Важно помнить, что фото- или видеосъемка может нарушить конфиденциальность другого пациента и причинить ему беспокойство.
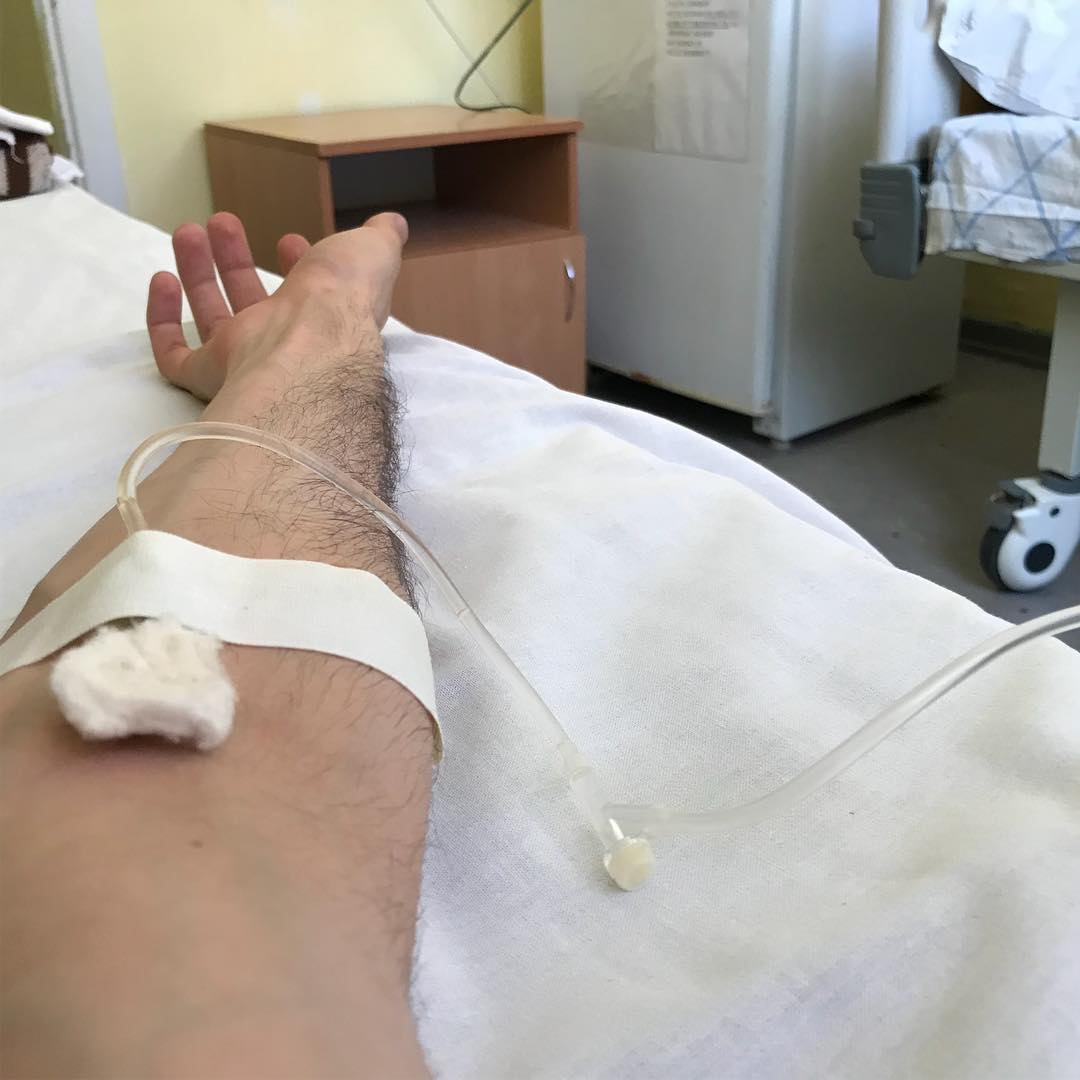 Провайдеры должны принимать меры для предотвращения несоответствующих фотографий соответствующих лиц или конфиденциальной информации, относящейся к ним.
Провайдеры должны принимать меры для предотвращения несоответствующих фотографий соответствующих лиц или конфиденциальной информации, относящейся к ним.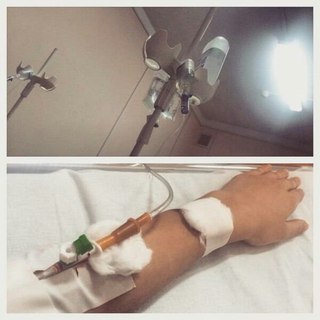 См. Руководство MHRA для получения дополнительной информации.
См. Руководство MHRA для получения дополнительной информации.